

1资料与方法
回顾性筛选2018年3月—2022年4月在中国人民解放军总医院第五医学中心住院的慢性HBV感染者,纳入标准:(1)年龄>18岁;(2)未接受过抗病毒治疗;(3)接受肝活检;(4)符合《慢性乙型
采用贝克曼库尔特AU5421全自动生化仪检测血清ALT、AST、TBil、PLT等。乙型肝炎血清学标志物采用罗氏E170电化学发光法检测。血清HBV DNA 采用高灵敏度罗氏COBAS方法,最低检出限为20 IU/mL。ALT分组界值参考世界卫生组织最新定义的30 U/L(男)、19 U/L(女)。
采用16G活检针进行超声引导下经皮肝活检,肝组织长度≥15 mm,包括8个以上汇管区。肝组织病理学分期标准采用基于Scheuer评分系统修订的慢性肝炎病理学诊断标准,将炎症程度(G)分为0~4期(G0:汇管区及周围无炎症或忽略不计,小叶内无活动度;G1:炎症局限在汇管区未向肝实质内扩散,小叶内可有轻微炎症但无肝细胞坏死;G2:轻度碎屑样坏死,小叶内有肝细胞坏死或出现嗜酸小体;G3:中度碎屑样坏死,小叶内重度灶状肝细胞坏死;G4:重度碎屑样坏死,小叶内看到融合性坏死);纤维化程度(S)分为0~4期(S0:无纤维化;S1:纤维化局限于汇管区;S2:汇管区周围出现星芒状纤维化或出现P-P纤维间隔,且肝小叶结构保持完好;S3:纤维化开始破坏肝小叶结构,出现P-C纤维间隔,且无明显肝硬化;S4:可疑或肯定的肝硬化)。按照是否存在显著炎症(≥G2)及显著
LSM采用FibroTouch(无锡海斯凯尔)测量,患者取仰卧位并右手上举充分暴露右肋部,探头在右侧腋前线至腋中线第7~9肋间连续测量10次,取中位值。根据《瞬时弹性成像技术诊断肝纤维化专家共识(2018年更新版)》推荐的肝纤维化分期标准,按LSM<6.0 kPa、LSM≥6.0 kPa分组。

2结果
筛选完成肝活检的HBV患者953例,排除334例ALT >40 U/L、329例HBeAg阳性以及19例数据缺失较多患者,共纳入271例不确定期慢性HBV感染者,平均年龄(41.0±10.6)岁,男性占63.1%,HBV DNA均值为(3.7±1.4)log10 IU/mL,61例(22.5%)存在显著炎症(≥G2),124例(45.8%)存在显著肝纤维化(≥S2)。按照炎症程度分为2组,2组之间的HBV DNA 载量、ALT、AST、PLT以及LSM差异均有统计学意义(P值均<0.05)(表1);按照纤维化程度分为2组,2组之间PLT、LSM差异均有统计学意义(P值均<0.05)(表2)。
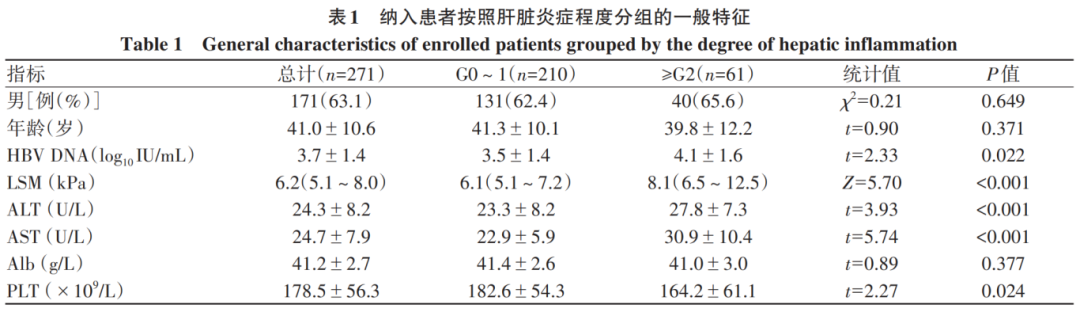
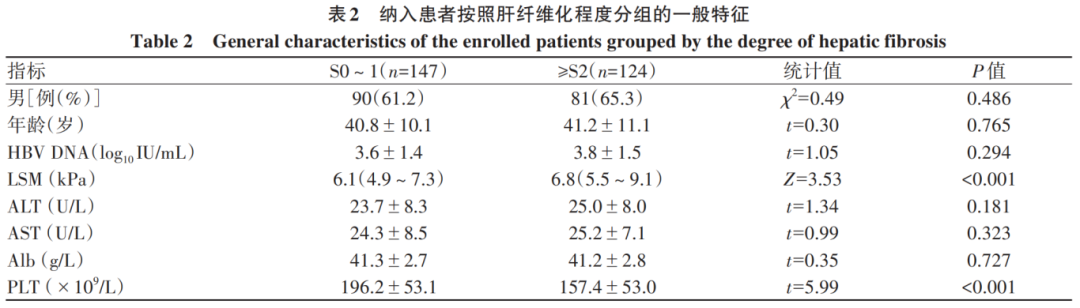
Spearman相关分析显示,肝脏炎症程度与ALT、HBV DNA、LSM水平均呈正相关(P值均<0.05),而肝纤维化程度仅与LSM水平呈正相关(P<0.001)(图1)。
图1 不同无创检测指标与肝脏炎症及肝纤维化的相关性
按ALT 水平分组,高ALT组(男:≥30 U/L,女:≥19 U/L)≥G2占比为32.4%,明显高于低ALT组(男:<30 U/L,女:<19 U/L)的15.4%(P=0.001),两组之间≥S2占比无明显差异(P=0.404)。在低ALT组LSM高值(≥6.0 kPa)的≥G2占比高于低值者(<6.0 kPa)(21.7% vs 6.3%,P=0.008),≥S2占比也高于低值组(53.3% vs 29.7%,P=0.003)。在高ALT组中发现LSM高值(45.2% vs 17.0%,P=0.001)及高HBV DNA载量(≥2 000 IU/mL)(43.2% vs 25.4%,P=0.047)的≥G2比例均高于低值组(图2)。
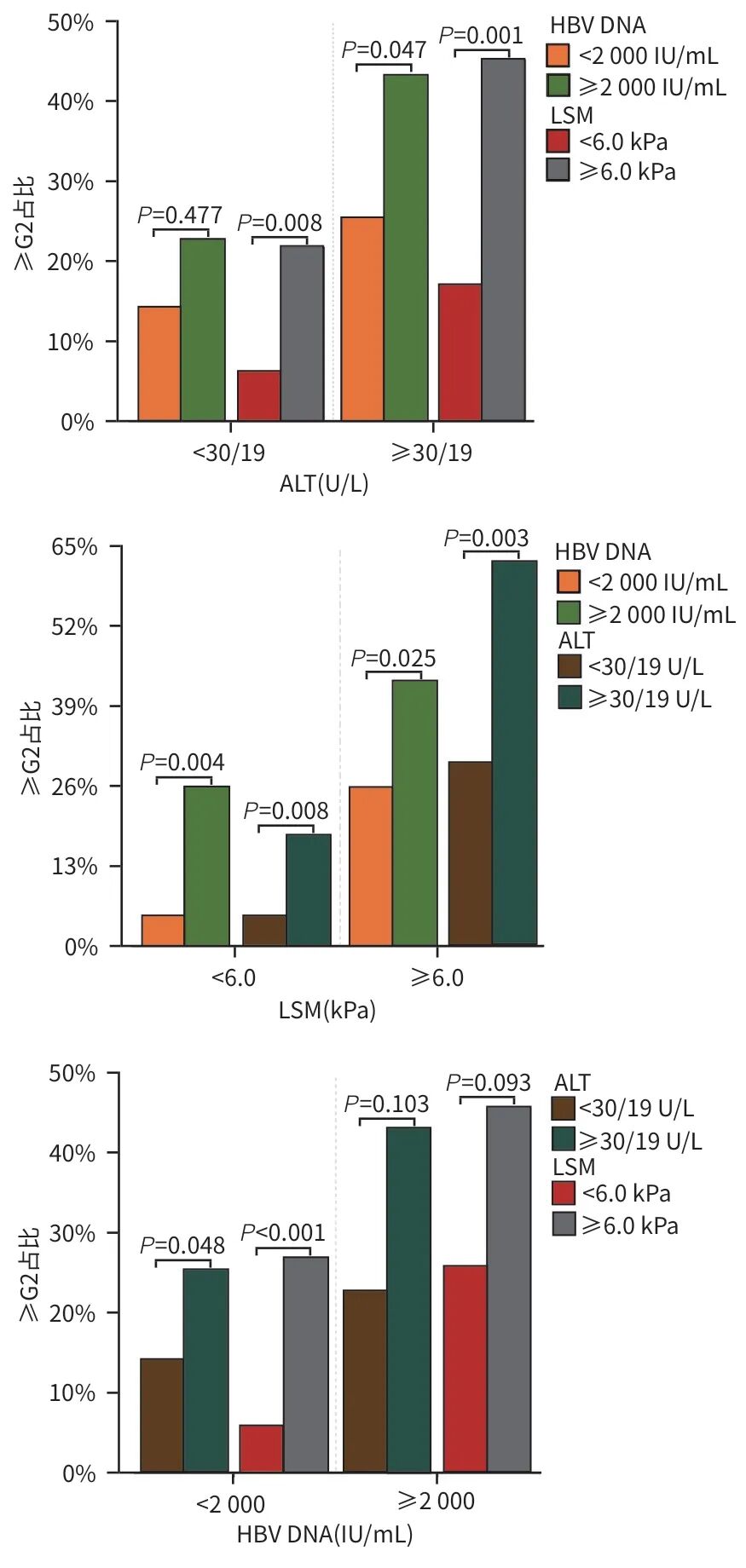
图2 不同无创检测指标与肝脏显著炎症的关系
按LSM分组,LSM高值组的≥G2占比明显高于低值组(30.8% vs 10.7%,P<0.001),≥S2比例明显高于低值组(52.8% vs 35.7%,P=0.005)。无论是LSM<6.0 kPa或≥6.0 kPa,高ALT组(18.0% vs 4.8%,P=0.008;62.5% vs 29.8%,P=0.003)与高HBV DNA载量组(25.8% vs 4.9%,P=0.004;43.1% vs 22.3%,P=0.025)≥G2占比均高于低值组(图2)。
按HBV DNA分组,高病毒载量组≥G2占比为36.4%,明显高于低病毒载量组的18.1%(P=0.002),两组之间≥S2占比无明显差异(P=0.053)。在低病毒载量组高ALT的≥G2比例高于低ALT(25.4% vs 14.2%,P=0.048);LSM高值组的≥G2比例高于低值组(26.9% vs 5.8%,P<0.001),≥S2占比也高于低值组(50.4% vs 31.4%,P=0.007)。而在高病毒载量组中,未发现肝组织病理学改变的显著差异(P值均>0.05)(图2)。
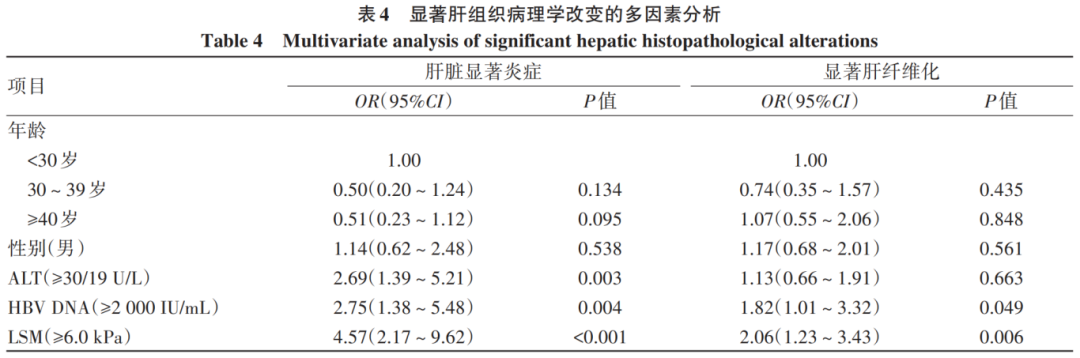
Logistic回归分析显示,ALT ≥30/19 U/L(OR=2.69,P=0.003)、HBV DNA≥2 000 IU/mL(OR=2.75,P=0.004)以及LSM≥6.0 kPa(OR=4.57,P<0.001)是肝脏显著炎症的独立风险因素(表3、4)。
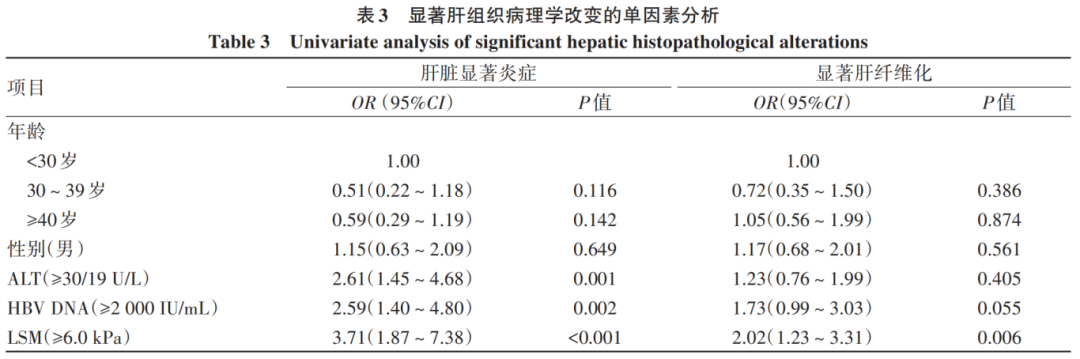
HBV DNA≥2 000 IU/mL(OR=1.82,P=0.049)和LSM≥6.0 kPa(OR=2.06,P=0.006)是显著肝纤维化的独立影响因素(表3、4)。

3讨论
根据2017年EASL乙型肝炎指南定义,HBeAg阴性、ALT水平持续正常且HBV DNA<2 000 IU/mL为HBeAg阴性慢性HBV感染,既往被称为“无活性携带者”,传统观点认为其肝脏并发症发生风险较低。然而本研究发现此类患者中有18.1%存在显著炎症,42.4%存在显著肝纤维化。这一结果与我国另外两项研究相符,均提示其潜在的疾病进展风险被低估。Huang等研究表明,不确定期患者接受抗病毒治疗后可显著降低其发生肝细胞癌的风险,因此应更加重视真正需要治疗的不确定期患者,基于多维度评估优化患者的临床管理。
目前大多数国外指南已经将ALT的治疗界值定义为30/19 U/L(男/女),我国《慢性乙型肝炎防治指南(2022年版)》仍定义为40 U/L,并指出调整ALT治疗界值是否适用于我国人群仍存在争议。本研究发现,ALT≥30/19 U/L(男/女)的不确定期患者具有更显著的肝脏炎症,并且在HBV DNA<2 000 IU/mL以及LSM<6.0 kPa患者中也发现同样的结果。近年来国内外对于ALT正常值上限的研究发现,即使ALT<40 U/L,肝脏炎症活动程度与ALT水平也密切相关,而且ALT≥30/19 U/L(男/女)的患者具有更显著的肝组织病理学改变,这与本研究结果相一致,并且其发生肝硬化、肝细胞癌等肝病进展事件的可能性更高。因此ALT≥30/19 U/L(男/女)的患者更需要进行肝活检或其他无创检查以明确肝组织学改变。
LSM为检测肝纤维化的非侵入性手段,与肝穿刺活检相比具有操作便捷、可重复性强以及安全性高的优势,尤其适用于动态监测疾病进展以及评估阶段治疗效果,但易受肝脂肪变性、ALT、胆红素水平、高BMI、肝外胆汁淤积等因素影响出现假阳性或假阴性结果。韩国一项关于1 130例慢性乙型肝炎患者的研究表明,LSM是显著肝纤维化的独立预测因素,且当LSM增高时肝癌的比例显著增加。同时,本研究结果提示,LSM的升高与肝组织炎症及肝纤维化程度呈正相关,因此建议LSM ≥6.0 kPa的不确定期患者积极采取抗病毒治疗。值得强调的是,即使LSM<6.0 kPa,也需结合ALT、HBV DNA及组织学特征综合评估,以制定个体化抗病毒治疗决策。
既往研究表明,年龄增长是显著肝纤维化的独立预测因素,但本研究结果显示,年龄与肝脏显著炎症及肝纤维化无显著相关性。我国HBV感染以母婴垂直传播为主,占新发感染的40%~50%,围生期感染后慢性化风险高达90%。HBeAg阴性多数由HBeAg阳性患者经历血清学转换和HBV DNA抑制演变而来,其中年龄<40岁的HBeAg阳性慢性乙型肝炎患者更容易发生自发性HBeAg血清学转换。值得注意的是,血清学转换过程中,特异性免疫反应及炎性细胞浸润可能介导肝组织病理损伤,由于HBV本身不直接导致肝细胞损伤,当宿主-病毒免疫平衡重建后ALT可恢复正常。本研究发现不确定期患者在任何年龄都有可能发展至显著肝损伤,因此,临床实践中任何年龄的不确定期患者均不能忽视,需加强持续性监测,并结合个体化精准管理,以指导抗病毒治疗决策。
既往研究发现性激素可能是HBV相关肝病出现性别差异的原因,并且影响着疾病进展。有研究认为男性(OR=2.51,95%CI:1.32~4.74,P=0.005)是肝纤维化发生的重要危险因素,而另一项关于HBeAg阴性患者的研究发现,女性(OR=2.10,95%CI:1.23~3.60,P=0.007)是肝脏显著炎症改变的危险因素。本研究发现性别与肝脏显著病理学改变无关,所以性别与肝脏显著组织学损伤的关系需进一步研究来明确。
本研究优势在于所有入组病例均完成肝活检,肝组织炎症及纤维化评价准确,同时严格依据最新国内外临床指南标准,针对特定亚组患者进行分析,聚焦于不确定期治疗热点问题。但是作为单中心回顾性研究仍存在以下不足:(1)样本量相对有限,在病例筛选和数据采集过程中可能存在选择偏倚,同时研究结果可能缺乏普遍适用性;(2)研究期间HBsAg通过化学发光法半定量而不是免疫荧光法定量检测,并且由于既往对HBsAg定量不够重视,较多患者未进行HBsAg定量检测,故无法纳入分析。期望未来能够通过多中心前瞻性研究以进一步验证研究结论。
综上所述,不确定期患者具有显著肝组织病理学改变的患者比例较高,ALT≥30/19 U/L(男/女)、HBV DNA≥2 000 IU/mL和LSM≥6.0 kPa均是评估显著肝组织病理学改变的独立影响因素,具有上述高危因素的患者需要及时启动抗病毒治疗,助力实现世界卫生组织提出的2030年消除病毒性肝炎公共卫生威胁的全球战略目标。

https://www.lcgdbzz.org/cn/article/doi/10.12449/JCH251110

王文畅, 李旭阳, 王春艳, 等. 不确定期慢性HBV感染者发生显著肝组织病理学损伤的危险因素分析[J]. 临床肝胆病杂志, 2025, 41(11): 2258-2264
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)