病例介绍
一位40岁女性患者,无吸烟史、无重大病史。因右侧胁腹痛到急诊科就诊,疑似
腹部和盆腔CT扫描(静脉注射对比剂)显示患者左侧有一颗3-4毫米的
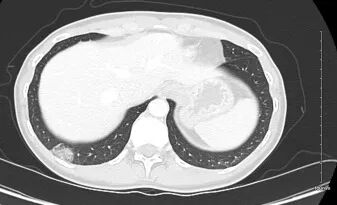
图1. 腹部盆腔增强CT扫描显示一个2.4厘米的亚实性肺结节,内含致密磨玻璃及部分实性衰减成分。图像以肺窗显示,层厚2.5毫米。
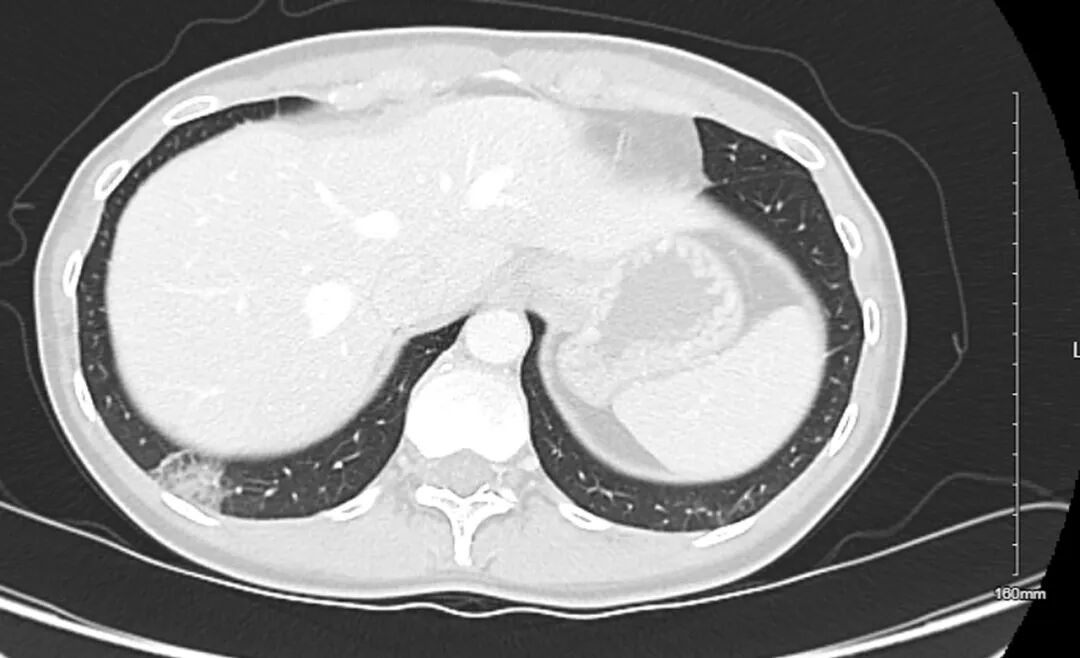
图2. 初次检查(图1)后6周复查的腹部盆腔增强CT扫描图像。结果显示,2.4厘米的亚实性肺结节持续存在,其大小及实性成分均未见明显变化。
门诊就诊时,患者一般状况良好,无不适。未服用任何药物;近期无
该持续存在的部分实性结节的初步鉴别诊断包括局灶性肺炎或其他感染性病因;但考虑到其无症状且持续存在长达6周,可能性被认为较低。同时考虑了
电子计算机断层扫描(CT)/正电子发射计算机
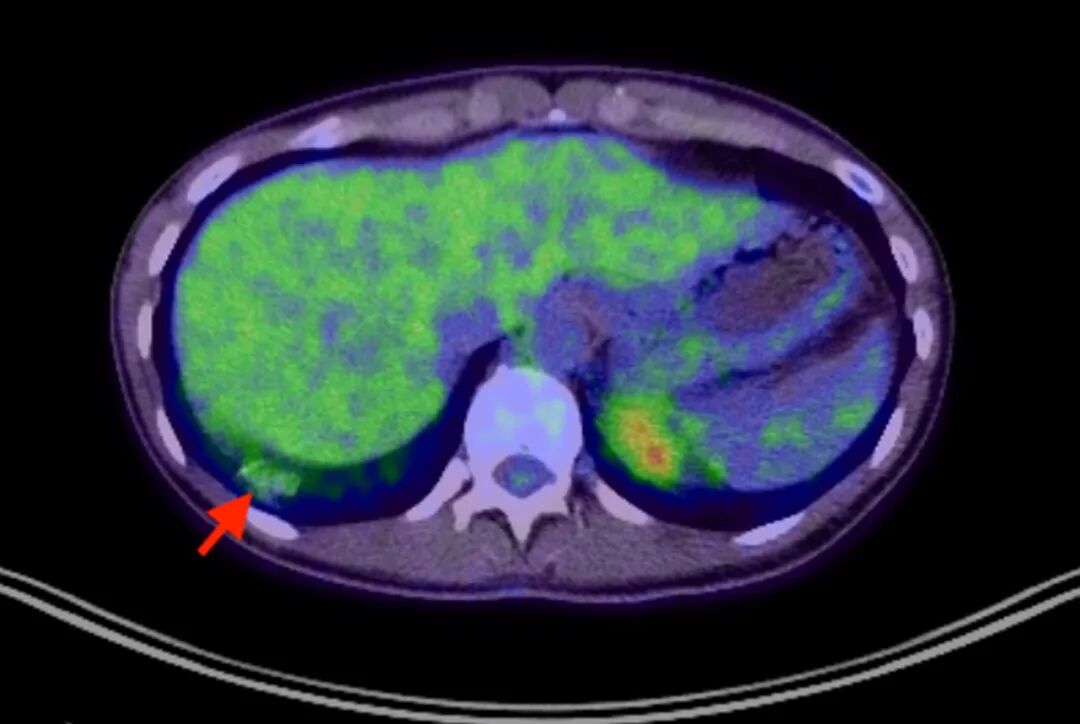
图3. CT/PET融合图像显示,右下叶部分实性结节存在轻度氟代脱氧葡萄糖摄取增高(红色箭头标示)。
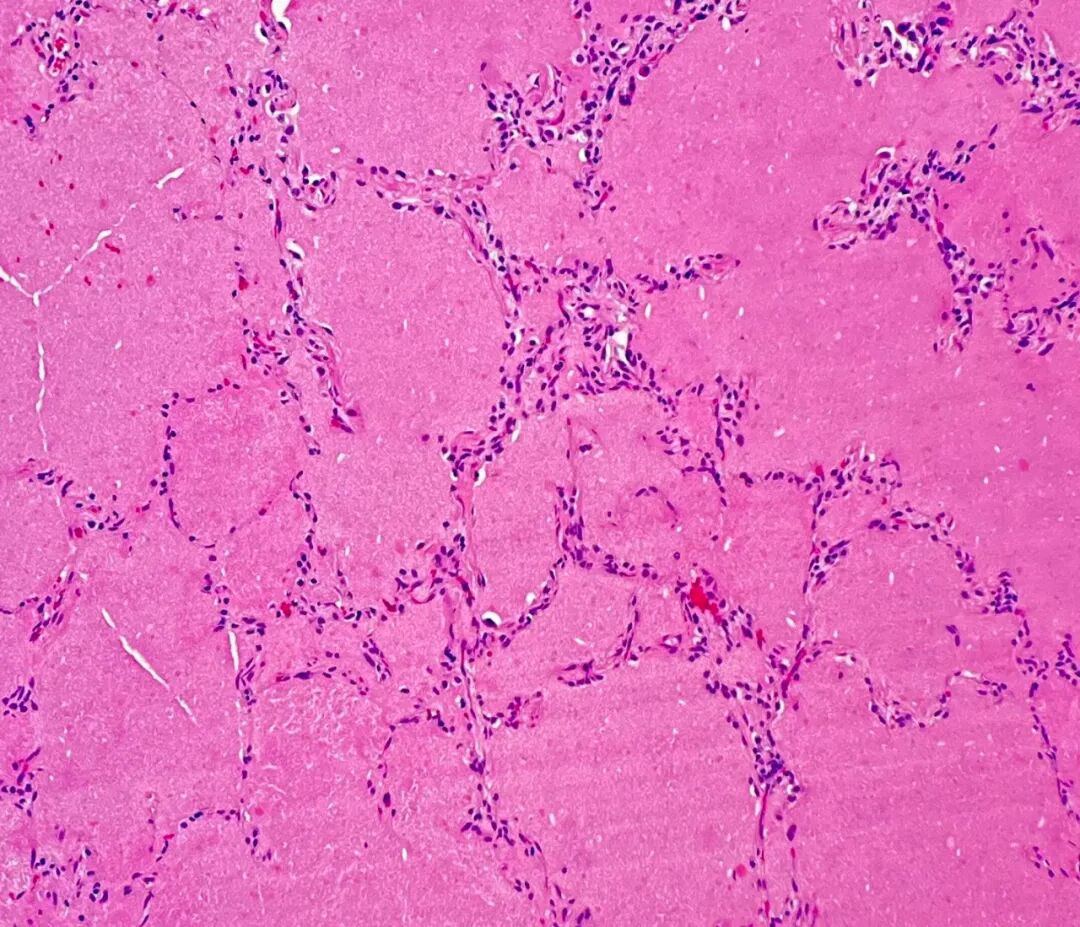
图4. 苏木精-伊红(H&E)染色显示,肺泡腔内充满弥漫性蛋白质样物质。
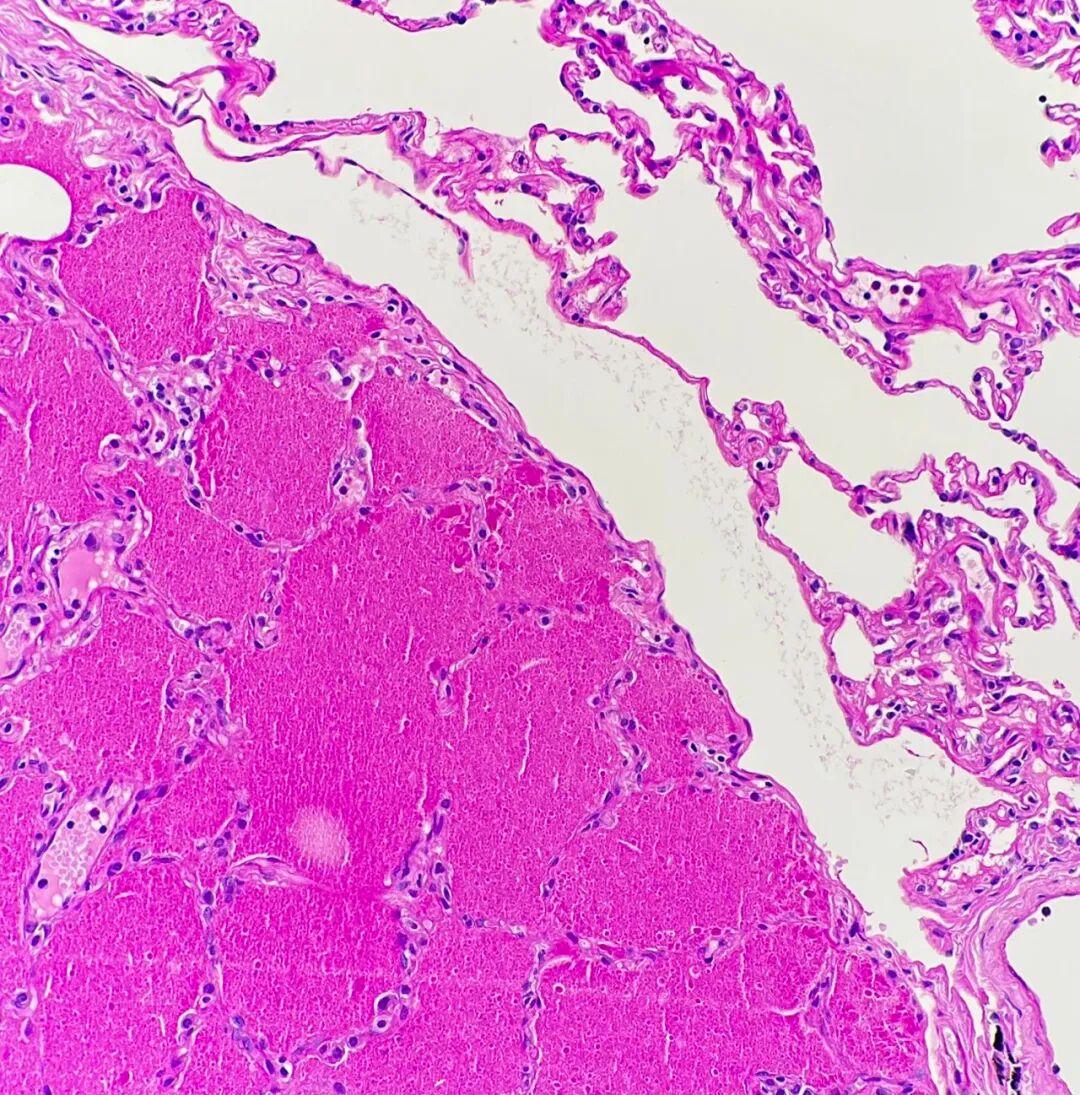
图5. 过碘酸雪夫(PAS)染色突出显示终末细支气管和肺泡腔内PAS阳性物质沉积的区域。图像右上方可见正常肺组织作为对照。
诊断:局灶性肺泡蛋白质沉积症(PAP)
讨论
影像学讨论
PAP典型的胸片表现为双肺浸润影,以肺门周围及基底部分布为主,肺中下野多见,不伴有
CT/PET扫描在诊断弥漫性PAP中通常无明确作用。但有文献报道,在已经进行CT/PET检查的PAP病例中可观察到轻度氟代脱氧葡萄糖摄取。推测其机制可能与PAP发病过程中涉及的炎性细胞对葡萄糖的利用有关。
病理学讨论
病理学检查对PAP的诊断具有高度敏感性和特异性。组织学上,可见小动脉和细支气管结构基本保留,炎症反应轻微或缺如,可因II型肺泡上皮细胞增生致部分间隔增厚。最具特征性的改变是,终末细支气管及肺泡腔内充满大量脂蛋白样物质,PAS染色呈强阳性,提示含有大量多糖及黏液物质。此发现符合表面活性物质代谢异常导致其积聚的病理生理过程。图4(H&E染色)显示肺泡腔内弥漫分布的蛋白质样物质。图5(PAS染色)则清晰显示了填充于终末支气管及肺泡腔内的PAS阳性物质,与相邻的正常肺组织形成鲜明对比,充分展现了PAP病例病理学检查的独特性和诊断价值。此外,Grocott-Gomori六胺银染色结果为阴性,排除了肺孢子菌感染(此为PAP的一个重要鉴别诊断)。与本病例的影像学表现不同,其病理学特征完全符合典型的PAP表现,从而确立了诊断。
临床讨论
PAP属罕见病,当以局灶性分布出现时,临床几乎不予考虑。在更常见的弥漫性影像学表现的病例中,初始评估多因患者出现非特异性症状而启动,如活动后进行性呼吸困难、咳嗽、咳痰,查体可闻及爆裂音。
大约54%的PAP可通过HRCT联合支气管肺泡灌洗检查确诊,34%需要增加经支气管
该患者的局灶性PAP病灶已通过楔形切除完全移除,随访影像学未见复发。本病例中一个遗留问题是患者是否存在复发(局灶性或弥漫性)的可能。至少有一项类似病例报告显示,一名46岁女性在初次切除局灶性PAP病灶后5年出现复发。尽管未检测本患者目前的抗GM-CSF抗体水平,但此举或可于现在或将来(尤其当出现呼吸系统症状时)予以考虑。鉴于此类病例的罕见性,目前尚无关于是否应追溯性检测患者抗GM-CSF抗体水平的正式建议。此外,在未出现任何肺部症状的情况下,进行影像学监测获益的可能性较低。
本病例突显了在处理肺结节,尤其是对于缺乏恶性肿瘤传统危险因素的患者中出现较大病灶时,保持广泛鉴别诊断的重要性。除局灶性PAP外,其他罕见疾病(如局灶性隐源性机化性肺炎、
结论
该青年女性,因偶然发现右下叶基底段2.4厘米磨玻璃结节就诊。鉴别诊断广泛,首要考虑为腺癌谱系原发性肺癌。经全面评估后,进行VATS辅助下右下叶楔形切除术,术后病理确诊为局灶性PAP。对于持续存在且缺乏恶性肿瘤常见危险因素的肺结节,即使PAP(尤其是其局灶型)临床罕见,也应将其纳入鉴别诊断。
参考文献:Joseph V. Moran, Amar Mainra, Tian Sun, Eric R. Montgomery, Lauren A. Rome, Michael J. Walker,A 40-Year-Old Woman With an Incidentally Found Semisolid Pulmonary Nodule,CHEST Pulmonary,Volume 3, Issue 4,2025,100195,ISSN 2949-7892,https://doi.org/10.1016/j.chpulm.2025.100195.
