反复脓疱样皮疹,凝血功能异常:是药物作用、基因驱动还是自身免疫反应? | 例例生辉
2025-11-06
聚焦皮肤科临床实战,破解诊疗重重难题!【例例生辉】栏目作为医脉通皮肤科精心打造的特色板块,以 “真实病例” 为核心,精心挑选复杂、疑难、罕见的皮肤科病例,通过「完整呈现诊疗全过程+多视角专家深度剖析」的创新模式,为广大皮肤科医生搭建沉浸式学习平台。主诉:患者,女性,27岁,关节疼痛1个月,全身脓疱样皮疹1周。患者于2017年3月初无明显诱因下出现左肩胛持续性中度刺痛,伴肩关节活动受限,无放射痛,未予重视。1周后出现右膝关节疼痛,性质同肩部。2017年3月10日自觉发热,体温未测,伴夜间盗汗,同时出现胸部牵拉痛,偶有心悸,无咳嗽、咳痰、寒战等不适。2017年3月12日至我院急诊就诊,测体温38.5℃,查WBC22.01x109/L,N% 91%,CRP 86mg/L,肌酸激酶同工酶(CK-MB)6.1ng/ml,肌钙蛋白3.89ng/ml,心电图示窦性心动过速(心率120次/分),ST-T改变(I、II、aVF,V2~6导联呈弓背样抬高),胸部CT示两肺多发渗出改变并少量胸腔积液,心影增大,考虑病毒性心肌炎,自身免疫相关心脏损害待排。予吸氧,当日予左氧氟沙星、头孢呋辛抗感染,硝酸异山梨酯扩冠后无明显好转,收入院进一步诊治。查免疫指标阴性,右膝关节和左肩关节MRI提示炎症水肿,请心内科和风湿免疫科会诊,考虑心肌损害与感染相关,关节疼痛为感染性或反应性,先后予头孢曲松十阿奇霉素、头孢哌酮+甲硝唑抗感染,辅酶Q10、盐酸曲美他嗪、果糖二磷酸钠、磷酸肌酸钠营养心肌,塞来昔布止痛、抗炎治疗,并于2017年3月24~26日加用甲泼尼龙20mg静滴抗炎,症状暂时改善后再度加重,故于3月27日起改为甲泼尼龙40mg静滴抗炎,羟氯喹、白芍总苷调节免疫;3月31日起改为醋酸泼尼松20mg bid口服,体温恢复正常,心肌蛋白和炎症指标明显好转后出院。2017年4月12日因膝关节疼痛再次加重至风湿免疫科就诊,考虑反应性关节炎治疗效果不佳,排除肝炎、结核等禁忌后予重组人II型肿瘤坏死因子受体抗体融合蛋白25mg qw,米诺环素50mg bid,自觉关节痛好转,但用药后数日患者出现前胸区红斑和小脓疱样皮疹,并蔓延至颜面部、躯干和上肢,伴有疼痛及发热,体温最高39.3℃。2017年4月19日收至风湿科住院,予甲泼尼龙80mg静滴1天、40mg静滴2天,静脉丙种免疫球蛋白20gx2d控制病情,患者仍有发热,体温37.8℃,下肢有新发红斑、脓疱、脱屑,皮肤科会诊考虑急性泛发性发疹性脓疱病,遂转入我科进一步诊治。
病程中患者神清,精神萎,食欲及睡眠可,大小便正常,近期体重无明显增减。
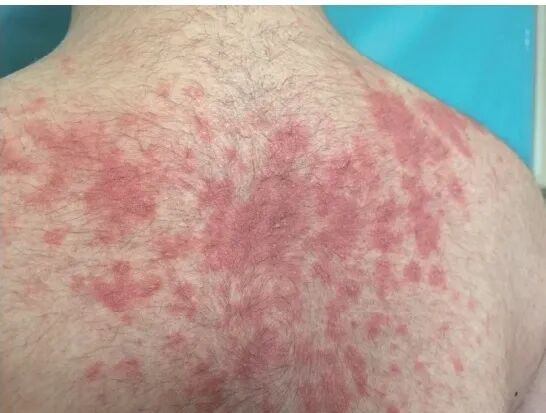
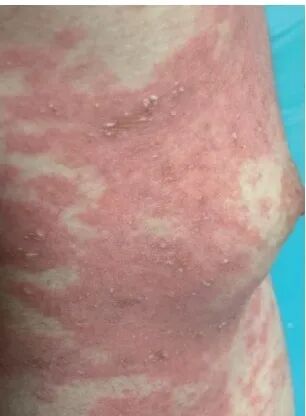
既往史:既往体健,否认高血压、糖尿病等慢性病史;否认肝炎、结核等传染病史;否认外伤、手术及输血史;否认食物及药物过敏史。个人史:出生并生长于厦门,目前生活在上海。否认烟酒嗜好,否认疫水、疫区接触史。家族史:否认家族遗传性疾病史。祖母有关节痛病史,具体不详。T 38.3°C ,P107次/分,R18次/分, BP98/51mmHg 。神志清,精神萎;两肺呼吸音清,未闻及干、湿啰音,心律齐,各瓣膜未及杂音;腹平软,无压痛及反弹痛;左侧髋关节4字征阳性,其余关节无肿痛,双下肢无水肿。专科查体:颜面、躯干、四肢见片状红斑,融合成片,上可见粟米大小脓疱,周身脱大量皮屑(图1)。皮肤、黏膜未见瘀点、瘀斑及活动性出血。图1 急性泛发性发疹性脓疱病胸背部皮损。背部、胸部片状红斑,融合成片,上可见粟粒大小脓疱
血常规:
(2017-4-19)WBC22.41×109/L, N%89.2%,RBC3.88×1012/L,Hb120g/L, PLT241×109/L。
(2017-5-22)WBC11.8×109/L, N% 83.2%,RBC3.21× 1012/L,Hb98g/L,PLT 295×109/L。
(2017-5-27)WBC18. 3×109/L, N% 86.4%,RBC2.99×1012/L, Hb86g/L ,PLT 298×109/L。
生化(2017-4-19):肝肾功能、电解质、血糖、心肌蛋白未见明显异常。
凝血指标:
(2017-4-19)APTT 33.2s,PT 12.5s,国际标准化比值(INR)1.06,凝血酶时间(TT)16.5s , Fg5.2g/L ,纤维蛋白降解产物 20.6mg/L ,D-二聚体定量 6.63mg/L。
(2017-5-22)APTT 63.5s,PT 12.1s,INR 1.03,TT 16.6s, Fg4.7g/L ,纤维蛋白降解产物 5.6mg/L ,D-二聚体定量 1.2mg/L。
(2017-5-27)APTT 108.1s,凝血因子VIII活性 0.6% ,凝血因子VIII抗体16 BU,APTT纠正试验(即刻) 43.5s ,APTT纠正试验(孵育 2h)70.5s 。
(2017-6-26)APTT 90.7s,凝血因子VII活性 0.5% ,凝血因子VIII抗体 64 BU 。
自身抗体谱(2017-6-6):ANA、ENA、dsDNA、ANCA、抗心磷脂抗体(IgG 、IgA、IgM)、抗β2糖蛋白1抗体、狼疮抗凝物质、HLA-B27均阴性。炎症指标(2017-4-19):ESR82mm/h ,CRP 86mg/L。
感染指标(2017-4-22):降钙素原、T-SPOT、铁蛋白、β-1,3葡聚糖、巨细胞病毒、单纯疱疹病毒、 IgM阴性,血培养、脓液培养细菌和真菌未生长。
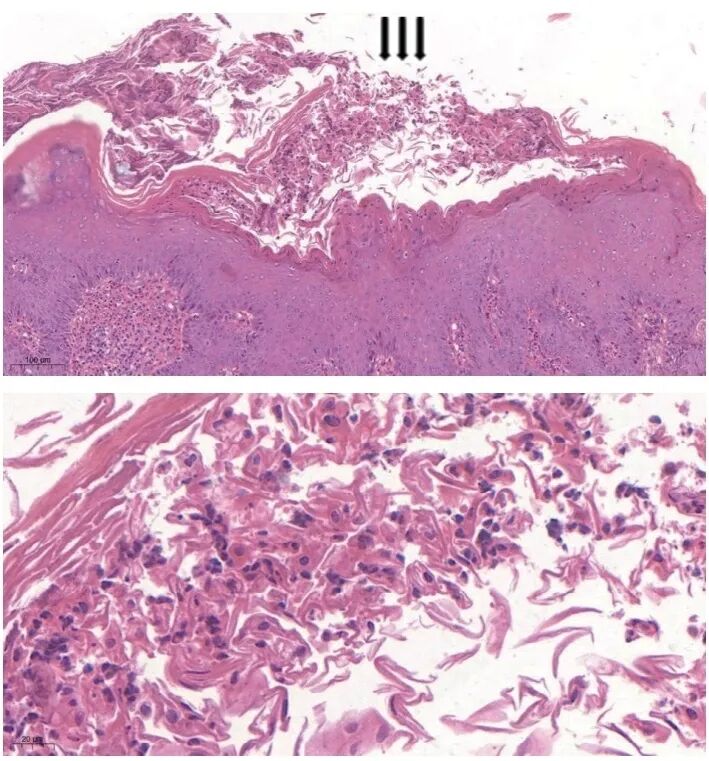
皮肤病理(2017-8-21):腹部红斑脓疱处皮肤病理示表皮角化过度,角化不全,角层下大量中性粒细胞聚集形成脓疡,棘层肥厚(图2)。病理诊断:角层下脓疱。
![]()
![]()
图2 红斑脓疱处皮肤活检HE染色,角层下大量中性粒细胞聚集形成微脓疡(箭头,上 10× ,下40× )
胸部CT检查(2017-4-1):两肺纹理增多,右肺中叶内侧段少许条索影。
基因测序:
(2019-11-11)自身炎症性疾病检测未发现可解释患者临床表型的致病或疑似致病性变异。
(2022-1-10)全外显子组测序未发现与临床表型高度相关且符合遗传致病模式的致病或可能致病变异。
初步诊断:急性泛发性发疹性脓疱病,反应性关节炎。
患者入科时存在发热、多发红斑小脓疱、低蛋白血症,予甲泼尼龙 0.8mg/(kg·d)+静脉丙种免疫球蛋白0.4 g/(kg·d) 静滴,补充白蛋白,低分子肝素抗凝,每日仍有新发红斑脓疱,故行6次连续性肾脏替代治疗(continuous renal replacement therapy,CRRT),以清除循环炎症介质,全身红斑脓疱逐渐消退,无发热,激素逐渐减量。2017年5月20日突然再次发热,体温最高 39.2°C ,5月22日第6次CRRT后右股导管局部少量渗血,5月23日渗血增多,此时血培养提示金黄色葡萄球菌阳性,考虑金黄色葡萄球菌败血症,予万古霉素、克林霉素抗感染后体温正常。
2017年5月27日测APTT明显延长,PT正常,停用低分子肝素,予酚磺乙胺、注射用血凝酶、对氨甲基苯甲酸(PAMBA)止血,输注新鲜冰冻血浆,右股部少量渗血。根据患者皮肤自发性出血,孤立性APTT延长,排除狼疮抗凝物和抗凝药物的干扰,APTT纠正试验(即刻) 43.50s ,APTT纠正试验(孵育 2h)70.50s ,且凝血因子VIII(F VIII)活性降低,FVIII抗体阳性,诊断为获得性血友病。2017年6月9日予甲泼尼龙0.8mg/(kg·d)+环磷酰胺(CTX)0.2g/w + 新鲜冰冻血浆。2017年6月14日第二次CTX后APTT延长减少,FVII活性升高,但当天出现肉眼血尿,考虑出血性膀胱炎,停用CTX。
2017年6月21日出现头颈部片状红斑,其上密集针尖大小脓疱,无发热及活动性出血,复查APTT延长(86.5s),2017年6月27日调整为泼尼松50mg qd+硫唑嘌呤100mg bid 抑制免疫,后病情平稳出院。
2017年8月2日复查APTT较前缩短(42.6s),FVII活性升至46.8%,FVIII抗体转阴,但出现中性粒细胞缺乏,绝对计数0.1× 109/L ,遂停用硫唑嘌呤。2017年8月5日出现发热、咳嗽,右拇指肿胀溢脓,予万古霉素+克林霉素静滴,8月7日加左氧氟沙星静滴,8月10日全身突发红斑丘疹,部分融合,伴少许脓疱、脱屑,轻度瘙痒,WBC 10. 7× 109/L,N% 63.6% ,APTT逐渐延长,FVII活性显著降低,FVIII抗体未检出,予泼尼松30 mg qd+静脉丙种球蛋白治疗后皮疹逐渐消退,凝血指标无明显好转,亦无明显出血表现,门诊定期随访。
2018年5月7日复查APTT 92.9s,FVIII活性0.6%,FVIII抗体32BU,无明显活动性出血,予泼尼松20mg qd+环孢素75mg q12h po。2018年12月因APTT进行性升高,考虑环孢素治疗无效,予停用。院内联合会诊后于2018年12月6日起予甲泼尼龙40mg+利妥昔单抗100mg qw×4w+静脉丙种球蛋白治疗,疾病控制良好。2019年9月复查凝血指标异常,2019年9月18日、9月25日、10月2日、10月9日分别予甲泼尼龙40mg+利妥昔单抗100mg qw+静脉丙种免疫球蛋白治疗,凝血指标逐渐改善。2020年4月1日和2020年6月19日因APTT轻度延长(39.1s)、FVII活性降低(27.6%),两次予甲泼尼龙0.8mg/(kg·d) + 静脉丙种球蛋白0.4g/(kg·d)静滴5天巩固治疗。末次治疗至今随访20个月,患者无发热、皮疹、关节痛、出血等表现,血常规及凝血功能正常。
最后诊断:急性泛发性发疹性脓疱病,获得性血友病。
患者发病前有感染性心肌炎、反应性关节炎病史,治疗过程中发生急性泛发性发疹性脓疱病,激素、静脉丙种球蛋白治疗疗效不佳,辅以CRRT清除炎症物质后病情改善。联合CRRT为国内外治疗重症难治性AGEP的首次报告。金黄色葡萄球菌败血症后出现凝血功能异常,亦需要鉴别弥散性血管内凝血。根据患者皮肤自发性出血,孤立性APTT延长,排除狼疮抗凝物和抗凝药物的干扰;APTT不纠正,存在时间和温度依赖性抑制物,血清中FVIII活性降低,存在FVIII自身抗体,获得性血友病A型诊断明确。激素联合CTX、硫唑嘌呤、环孢素等免疫抑制剂治疗,均因出现严重不良反应或效果不佳而停药。最终,采用定期激素+利妥昔单抗100mg/w x 4w+静脉丙种免疫球蛋白治疗后临床表现及凝血指标均正常,末次治疗至今随访2年无复发。该患者病程长,病情复杂且反复,给医疗团队和患者带来许多挑战,诊治过程有良好的借鉴意义。患者为何反复发生AGEP,获得性血友病为何病程迁延,是否存在基因驱动因素?但包含与银屑病相关的CARD14基因、脓疱性银屑病相关的AP1S3基因、泛发性脓疱性银屑病相关的IL36RN基因等在内的自身炎症性疾病基因测序和全外显子测序均未发现与临床表型相关的变异。本病例中激素联合利妥昔单抗100mg/w、静脉丙种球蛋白方案安全、有效。目前利妥昔单抗并未被推荐作为获得性血友病的初始治疗用药,仅在其他免疫抑制剂存在禁忌时使用。此外,激素十静脉丙种球蛋白间歇性治疗可作为巩固方案的选择。
【例例生辉】系列栏目后续将呈递更多有价值的临床病例分享、大咖专业见解,诚邀读者品鉴!
病例提供单位:上海交通大学医学院附属瑞金医院
整理:陈梦雅
述评:潘萌
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

![]()
![]()
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)