快速眼动睡眠期行为障碍(RBD)是一种以快速眼动睡眠期出现梦境演绎行为和肌张力失弛缓为特征的异态睡眠,有极大可能发展为神经系统退行性疾病的风险。《快速眼动睡眠期行为障碍诊断和治疗指南》RBD的流行病学、病因及分类、发病机制、临床表现、评估及辅助检查、诊断及鉴别诊断、治疗及预后转归等内容进行了系统阐述。关于RBD的诊断标准和治疗意见,指南主要涉及以下内容。

按照ICSD‑3‑TR的RBD诊断标准(ICD11∶7B01.0),必须同时满足A~D:
A:反复发作的睡眠相关的发声或复杂运动行为;
B:同步音视频记录(v‑PSG)证实这些行为发生在快速眼动(REM)睡眠期,或根据梦境演绎行为这一临床病史推测发生在REM睡眠期;
C:多导睡眠监测(PSG)证实REM睡眠期出现睡眠期肌张力失弛缓(RWA);
D:不能用其他睡眠障碍或精神障碍更好地解释。
补充说明:
(1)单夜v‑PSG可以监测到满足上述标准的反复发作过程;
(2)监测到的发声或者行为通常与梦境同时出现,导致患者经常主诉“梦境演绎”;
(3)RBD的PSG特征参见最新版《AASM睡眠及相关事件判读手册》。但是手册中并没有明确提出诊断RBD的RWA阈值。此外,关于RWA出现数量/频率可能与患者临床症状和监测电极放置部位相关;
(4)RBD患者一旦醒来,可以完全清醒、警觉、有条理;
(5)偶尔会出现具有典型梦境演绎行为,在视频PSG中也可证实存在典型RBD行为,但尚不满足RWA的PSG诊断标准,此种情况可临床暂时诊断为RBD。同样,当无视频PSG时该规则也适用;
(6)在使用中枢神经系统药物后出现RBD时也可做出诊断,如某些抗抑郁药物可能导致RBD和RWA出现但无梦境演绎行为。由于药物(抗抑郁药物)所致的RBD可能提示存在iRBD,因此在未来的纵向研究未开展之前,药物所致的RBD也应被诊断为RBD。
➤不同类型RBD的诊断标准
1. 孤立性RBD(iRBD):诊断需满足PSG上证实存在RWA,并伴随REM睡眠期的梦境演绎行为。
2.继发性RBD(sRBD):由特定疾病或病因诱发,常见于α‑突触核蛋白病、发作性睡病、颅内结构性病变及自身免疫性疾病和炎症等。
3.前驱期RBD(pRBD):指PSG上发现孤立RWA或REM睡眠期异常行为的两种情况之一。如果存在孤立的RWA或2次及以上REM相关行为事件,且尚未达到RBD确诊标准,考虑为pRBD。然而,pRBD目前的识别方法尚未标准化,音视频评分缺乏统一标准;此外,夜间重测稳定性尚未得到验证,需要进一步研究以优化其确切的诊断标准。
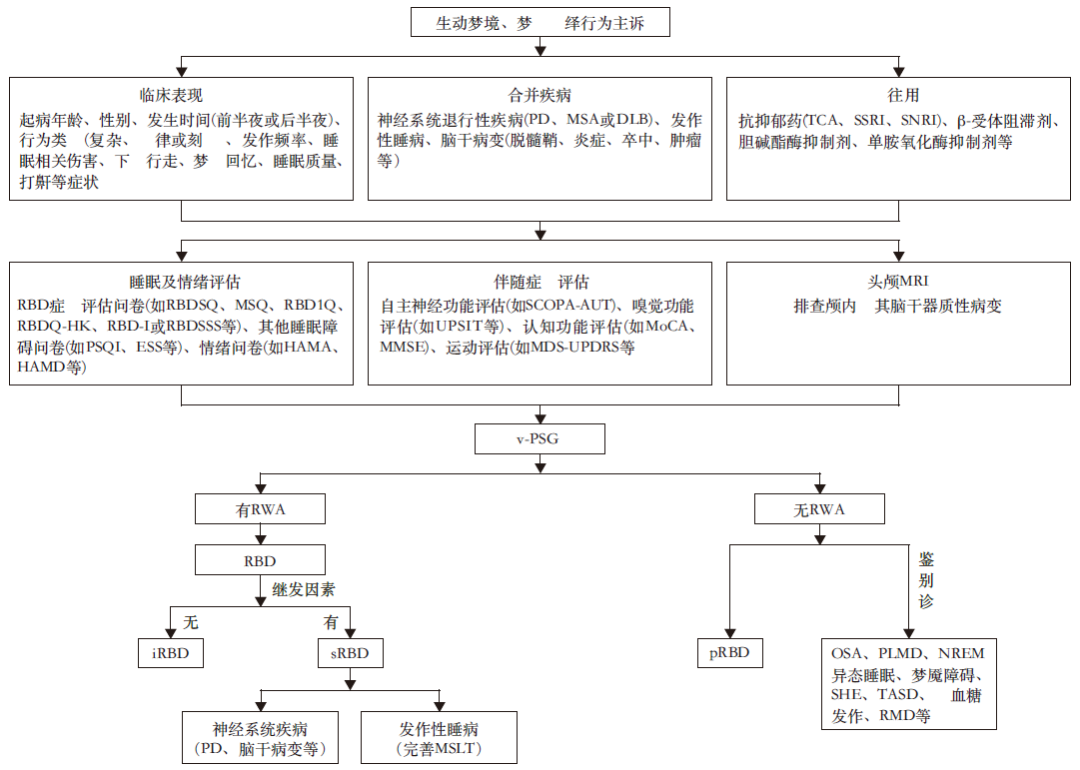
注:PD为帕金森病;MSA为多系统萎缩;DLB为路易体痴呆;TCA为三环类抗抑郁药;SSRI为选择性5‑羟色胺再摄取抑制剂;SNRI为5‑羟色胺去甲肾上腺素再摄取抑制剂;RBD为快速眼动睡眠期行为障碍;RBDSQ为RBD筛查问卷;MSQ为Mayo睡眠问卷;RBD1Q为RBD单问题筛查;RBDQ‑HK为RBD香港问卷;RBD‑I为因斯布鲁克RBD量表;RBDSSS为RBD症状严重程度量表;PSQI为匹兹堡睡眠质量指数;ESS为Epworth嗜睡量表;HAMA为汉密尔顿焦虑量表;HAMD为汉密尔顿抑郁量表;SCOPA‑AUT为自主神经结局量表;UPSIT为宾夕法尼亚大学气味识别测试;MoCA为蒙特利尔认知评价;MMSE为简易精神状态测试;MDS‑UPDRS为运动障碍协会统一帕金森病评定量表;MRI为磁共振成像;v‑PSG为视频多导睡眠监测;RWA为REM睡眠期肌张力失弛缓;iRBD为孤立性RBD;sRBD为继发性RBD;pRBD为前驱期RBD;OSA为阻塞性睡眠呼吸暂停;PLMD为周期性肢体运动障碍;NREM为非快速眼动睡眠期;SHE为睡眠相关过度运动性癫痫;TASD为创伤相关睡眠障碍;RMD为睡眠相关节律性运动障碍;MSLT为多次小睡睡眠潜伏期测试
图1 RBD诊断流程
推荐意见1:保障睡眠环境安全(1A);改善共病的其他睡眠问题以及伴随症状,保持健康生活方式(3C)。
推荐意见2:在目前证据等级下,iRBD治疗建议首先考虑氯硝西泮和(或)褪黑素(2B);在iRBD共病周期性肢体运动障碍(PLMD)情况时,建议使用普拉克索(2B);对于上述药物治疗后症状控制不佳的iRBD以及伴有轻度认知功能受损的患者可考虑卡巴拉汀(2C)。
推荐意见3:明确sRBD诊断后,应首先考虑治疗原发病。在RBD症状突出且显著干扰患者或床伴的睡眠,或具有潜在睡眠相关损伤风险时需考虑药物干预,建议选择氯硝西泮、褪黑素(2B),注意当发作性睡病共病RBD时,需慎用氯硝西泮,避免加重日间过度思睡症状。卡巴拉汀可用于治疗帕金森病(PD)共病RBD,特别是当氯硝西泮和(或)褪黑素治疗效果欠佳时(2C);美金刚可用于治疗PD或路易体痴呆(DLB)共病的RBD症状(2C)。
推荐意见4:首先需明确诱导RBD的药物,停药或更换药物是改善RBD症状的首要措施;不建议额外使用药物干预RBD症状,除非症状在撤药后仍显著并持续存在。(2C)
推荐意见5:保障睡眠环境安全,治疗原发疾病(1A);慎用药物干预儿童及青少年RBD症状,若RBD症状确实需要药物干预时可考虑0.25~0.50mg氯硝西泮治疗,治疗前征求监护人同意(4C)。
➤成年患者RBD建议药物
氯硝西泮:0.25~2.00mg,不超过4.00mg,睡前服用;需最小有效剂量维持,老年患者防跌倒。伴认知障碍、中重度OSA患者需慎用。对于sRBD,由于具有原发疾病,特别是PD、DLB等神经系统退行性疾病,用药时需谨慎。发作性睡病伴RBD时慎用氯硝西泮,避免加重日间过度思睡。
褪黑素:即释剂型,治疗剂量为3~12mg,多以6mg维持,睡前服用;不建议使用缓释剂型,用药后注意白天思睡与头痛等不良反应。
普拉克索:通常0.125mg为起始剂量,睡前服用。维持剂量为0.25~0.75mg;建议用于RBD共病PLMD患者。注意剂量增加不宜过快,防止晨起头痛等不良反应。另外需注意药物可能增加冲动控制障碍风险以及加重不宁腿患者症状。
卡巴拉汀:4.6mg/d;建议用于氯硝西泮和(或)褪黑素治疗效果不佳以及伴有认知功能受损的 RBD,注意日间过度思睡以及胃肠道反应。
>>>直接点击阅读:快速眼动睡眠期行为障碍诊断和治疗指南(2025版)
来源:中华医学会神经病学分会睡眠障碍学组,中国医师协会睡眠医学专委会神经学组.快速眼动睡眠期行为障碍诊断和治疗指南(2025版)[J].中华医学杂志,2025,105(37):3266-3283.
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)