
体格检查
入院时,患者的生命体征如下:血压 129/75mmHg;心率 121 次 / 分;体温 37.0℃;经鼻导管吸氧 2.5L/min 时,血氧饱和度为 93%。双侧下肺背侧可闻及细湿啰音。颈部、心脏、腹部、关节、皮肤和神经系统的体格检查均未发现异常。
辅助检查
血液检查显示白细胞计数升高(13.48×10⁹/L,中性粒细胞占 95.5%),C 反应蛋白升高(5.35mg/dL),白蛋白水平降低(2.3g/dL,正常范围 4.1-5.1g/dL)。胶原蛋白组织疾病的血清学检查结果均为阴性,包括抗核抗体、类风湿因子、抗环瓜氨酸肽抗体、抗 Ro / 干燥综合征相关抗原 A 抗体、抗 Ro / 干燥综合征相关抗原 B 抗体、抗氨基酰转移 RNA 合成酶抗体和抗中性粒细胞胞浆抗体。感染性血清学检查,如 1,3-β-D - 葡聚糖和巨细胞病毒抗原血症,均为阴性。肿瘤标志物检查显示细胞角蛋白 19 片段升高(11.1 ng/mL),胃泌素释放肽前体升高(128.0 pg/mL),癌胚抗原水平在正常范围内。
胸部 CT 显示弥漫性磨玻璃影,以基底部分布为主,部分区域出现肺泡实变,主要位于下叶,与之前的影像学检查相比,病变有所进展(图 1)。11 个月前进行的支气管镜检查(包括支气管肺泡灌洗和经支气管肺活检)显示,支气管肺泡灌洗液为无色,其中巨噬细胞占 16%、淋巴细胞占 77%、中性粒细胞占 6%、嗜酸性粒细胞占 1%。细菌、抗酸杆菌和真菌培养均为阴性,细胞学检查结果无特殊。经支气管肺活检标本的组织病理学检查显示细支气管及周围肺实质的肺泡壁纤维性增厚。在就诊前 1 个月重复进行的支气管镜检查(包括经支气管肺活检)中,对细支气管区域进行了取样,显示局灶性细支气管上皮增生以及部分肺泡腔内有黏液,但未能明确诊断。
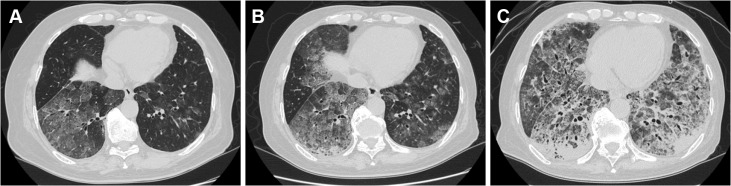
图1 胸部 CT 扫描显示,11 个月前患者肺部存在弥漫性磨玻璃影,以基底部分布为主,部分区域出现肺泡实变,且双侧下叶均有受累(图 A)。6 个月前(图 B)及入院时(图 C),肺部阴影逐渐加重。
鉴于之前两次支气管镜检查均未能明确诊断,我们进行了经支气管肺冷冻活检(TBLC)。支气管镜检查显示气道内有大量泡沫状痰液(图 2)。经支气管肺冷冻活检标本的组织病理学检查显示,立方状至柱状细胞呈管状排列,胞质内充满黏液(图 3)。
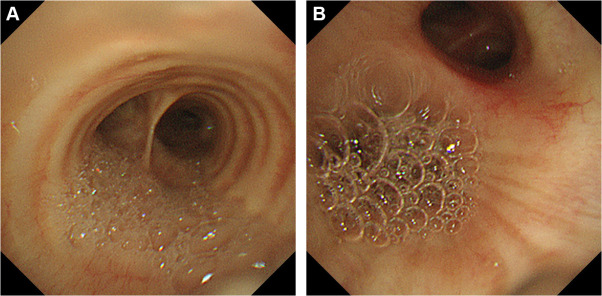
图2 纤维支气管镜检查显示,气管(图 A)和支气管(图 B)内存在大量泡沫状痰液
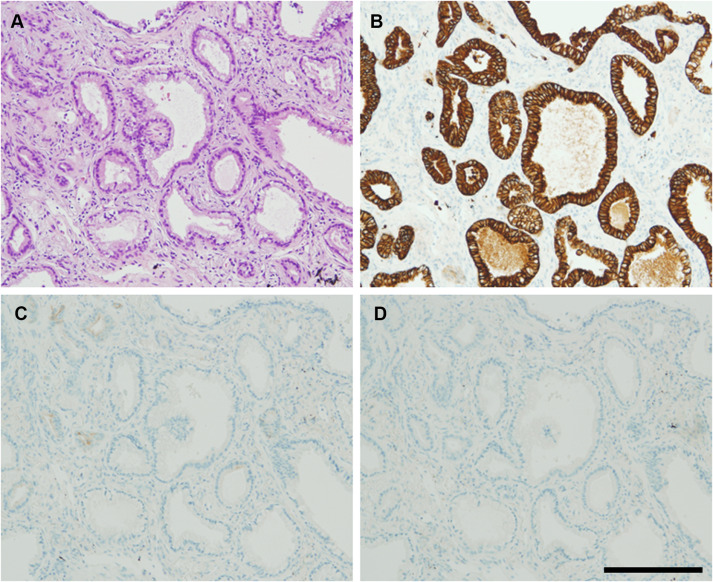
图3 经支气管肺冷冻活检的肺组织标本经苏木精 - 伊红染色(图 A)、细胞角蛋白 7 免疫组织化学染色(图 B)、细胞角蛋白 20 免疫组织化学染色(图 C)及甲状腺转录因子 - 1 免疫组织化学染色(图 D)后的结果(原始放大倍数为 10 倍)。比例尺 = 20μm。
你的诊断是?
浸润性黏液腺癌
讨论
浸润性黏液腺癌(IMA)是一种罕见的肺腺癌亚型,在世界卫生组织的分类中被视为一个独立的实体。其约占所有肺腺癌的 5%,组织学特征为肿瘤细胞含有丰富的黏液,呈柱状或杯状形态。免疫组织化学方面,浸润性黏液腺癌常表现为甲状腺转录因子 - 1 阴性和细胞角蛋白 7 阳性,这使其有别于其他亚型的肺腺癌。在分子层面,约 50%-80% 的浸润性黏液腺癌病例存在 Kirsten 大鼠肉瘤病毒癌基因(KRAS)突变,这提示该突变在肿瘤发病机制中起着关键作用。这些特征不仅有助于诊断,还为靶向治疗(如 KRAS 抑制剂)提供了潜在的途径。
在影像学上,浸润性黏液腺癌通常表现为两种主要类型:孤立型(75%-91.9%)和肺炎型(8.2%-25%)。孤立型常表现为局限性肿块,而肺炎型的特征是弥漫性磨玻璃影,以基底部分布为主,部分区域有肺泡实变,主要位于下肺叶和胸膜下区域。这些影像学特征常与感染性肺炎、机化性肺炎、间质性肺病或弥漫性肺泡出血等良性疾病相似,从而导致诊断延误。
区分浸润性黏液腺癌与感染性肺炎具有挑战性。虽然发热和 C 反应蛋白升高在感染性肺炎中更为常见,但约 14% 的浸润性黏液腺癌病例会出现发热,41% 的病例会出现 C 反应蛋白升高,这使得鉴别诊断变得复杂。此外,浸润性黏液腺癌通常对抗生素治疗无反应,这可能是将其与细菌性肺炎区分开的一个线索。然而,对抗生素无反应并非浸润性黏液腺癌所特有,在其他非感染性肺部疾病中也可能出现。在某些情况下,浸润性黏液腺癌会产生过多的黏液,这些黏液与空气混合,形成泡沫状或黏稠的痰液,偶尔还会引起支气管黏液溢,但这种症状并非普遍存在。浸润性黏液腺癌的诊断和治疗常常延误,尤其是肺炎型,其预后比孤立型更差。这强调了在鉴别诊断中考虑浸润性黏液腺癌以实现及时准确诊断的重要性,并凸显了组织病理学确认的关键作用。
通过经支气管肺活检获取的小活检标本诊断浸润性黏液腺癌往往具有挑战性,这是由于组织样本量有限且肿瘤细胞分布不均。因此,有些病例需要进行外科肺活检才能明确诊断,而另一些病例则是在死后通过尸检才得以诊断。经支气管肺冷冻活检能够获取更大的组织标本,据报道,在弥漫性肺部疾病的诊断中,其诊断率显著提高(经支气管肺冷冻活检的诊断率为 79.3%,而传统经支气管肺活检为 31.0%),包括那些经支气管肺活检未能诊断的浸润性黏液腺癌病例。对于患有严重呼吸衰竭或不适合进行外科肺活检的患者,经支气管肺冷冻活检是一种更安全、创伤更小的替代方法。通过经支气管肺冷冻活检实现的早期诊断有可能改善临床决策和患者预后。然而,经支气管肺冷冻活检并非没有风险,必须小心处理气胸和出血等并发症,以在最大限度发挥其益处的同时将危害降至最低。在医疗机构,尤其是那些缺乏外科活检能力的机构,扩大经支气管肺冷冻活检的应用对于提高诊断准确性和减少治疗启动的延误至关重要。
临床病程及结局
胸部 CT 显示弥漫性磨玻璃影,以基底部分布为主,部分区域有肺泡实变,主要位于下叶的胸膜下区域。鉴别诊断包括感染性肺炎、间质性肺炎和弥漫性肺泡出血。然而,以下几个因素排除了这些疾病:对抗生素、类固醇和免疫抑制剂无反应;支气管肺泡灌洗液非出血性;培养和微生物学检查结果均为阴性。
由于患者患有严重的呼吸衰竭,无法进行外科肺活检,但在本例中,经支气管肺冷冻活检是可行的。尽管患者未主诉咳痰,但支气管镜检查发现支气管内有大量泡沫状痰液。经支气管肺冷冻活检标本的组织病理学检查显示,立方状至柱状细胞呈管状排列,胞质内充满黏液。免疫组织化学染色显示细胞角蛋白 7 阳性、细胞角蛋白 20 阴性、甲状腺转录因子 - 1 阴性,符合浸润性黏液腺癌的诊断。基因 mutation 分析(包括 Kirsten 大鼠肉瘤病毒癌基因同源物)结果为阴性。最终诊断为浸润性黏液腺癌(cT4N0M1a,IVA 期)。尽管确诊,但由于患者身体状况较差,根据东部肿瘤协作组体能状态评分,其体能状态评分为 3 分,因此患者不选择化疗。在讨论治疗方案后,患者最终选择了姑息治疗。
浸润性黏液腺癌的诊断仍然存在很大挑战,这常常导致治疗延误和不良预后。本病例强调了在弥漫性肺部疾病的鉴别诊断中考虑浸润性黏液腺癌的重要性。当需要足够的组织样本进行准确的组织学评估时,尤其是在传统诊断方法不能明确诊断的情况下,应考虑采用经支气管肺冷冻活检。
➤浸润性黏液腺癌应作为弥漫性肺部疾病的鉴别诊断之一
参考文献:
Isaacson G. Avoiding airway obstruction after pediatric adenotonsillectomy. Int J Pediatr Otorhinolaryngol. 2009 Jun;73(6):803-6. doi: 10.1016/j.ijporl.2009.02.010. Epub 2009 Mar 14. PMID: 19286268.

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)