近日,美国

过去我们习惯于“低危、中危、高危”或“亚大面积、大面积”的表述,但这些分类更多是基于预后风险,而未必直接对应具体管理策略,2026版指南创新性提出AHA/ACC急性PE临床分类体系(A-E类),通过整合临床症状、生物标志物、影像学表现及血流动力学状态,实现更精细的动态风险分层:
A类(亚临床型):无症状、偶然发现的PE,可直接门诊管理,无需住院;
B类(症状型低危):有症状但临床严重评分低(PESIⅠ-Ⅱ级、sPESI=0、Hestia=0),建议早期出院;
C类(症状型高危):症状明显且临床严重评分升高,伴生物标志物升高和/或右心室(RV)功能障碍,需住院治疗;
D类(早期心肺功能衰竭):出现正常血压性休克等前驱表现,需密切监护并准备进阶治疗;
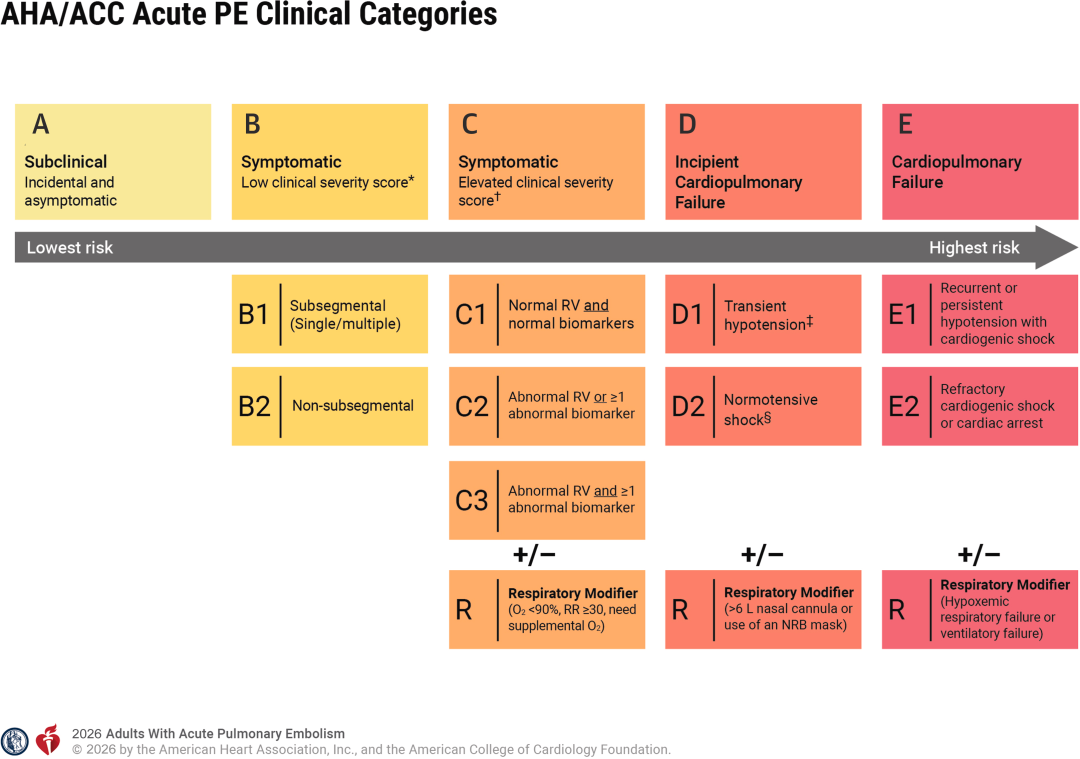
该分类体系还可通过添加呼吸修饰词(R)识别以呼吸异常为主要表现的患者(如 C3R),且允许患者根据病情变化在不同类别间转换,更贴合临床实际。
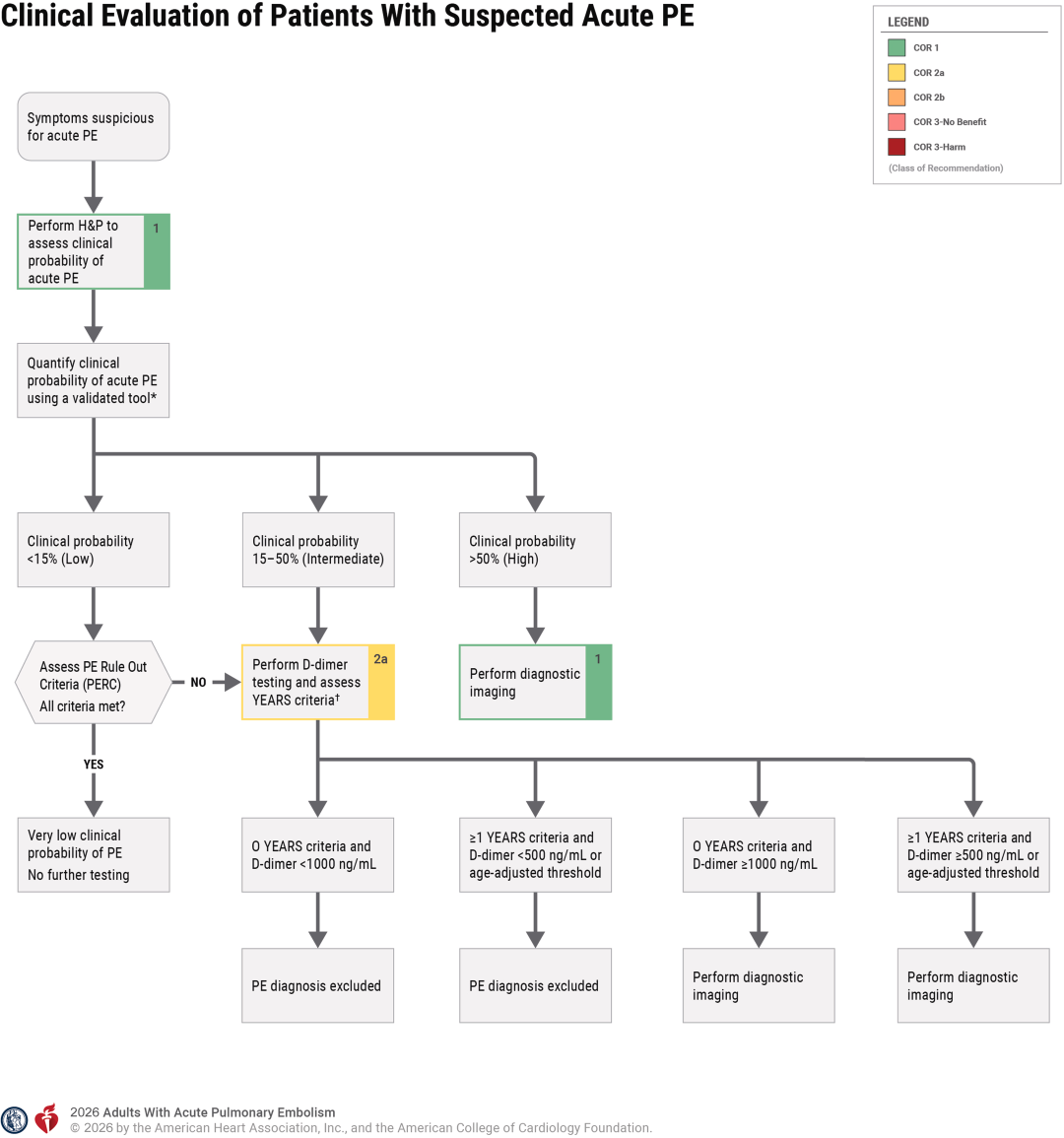
指南进一步明确了基于临床概率和D-二聚体检测的阶梯式诊断流程,重点更新包括:
1. 对低/中危临床概率(<50%)的成人患者,采用年龄调整D-二聚体阈值(年龄×10 μg/L,纤维蛋白原当量单位)可有效排除PE,避免过度影像学检查;
2. YEARS算法成为一线诊断工具:存在DVT临床体征、
3. 孕妇群体推荐使用
4. 明确不推荐的检查:CTPA或V/Q SPECT阴性后无需常规行静脉超声;不建议单独使用
针对中高危PE患者的风险分层,指南强调RV功能评估的核心价值,并明确技术优选顺序:
对C-D类患者,RV影像学评估为Ⅰ类推荐,需报告RV/LV比值(CTPA测量)、三尖瓣环平面收缩位移(TAPSE)、RV游离壁运动异常等关键参数;
超声心动图因可床旁实施、无辐射,在C-D类患者中优先于CT用于RV功能评估(Ⅱa类推荐),尤其适合血流动力学不稳定患者的快速评估;
CTPA需报告数值化RV/LV比值(轴位或重组4D腔室视图测量),而非主观描述,RV/LV≥1.0时提示高风险;
不推荐对A-C类患者进行血栓负荷量化评估用于短期风险分层。
诊断流程:症状提示PE→量化预测试概率(Wells 评分/修订Geneva评分)→低/中危者行年龄调整
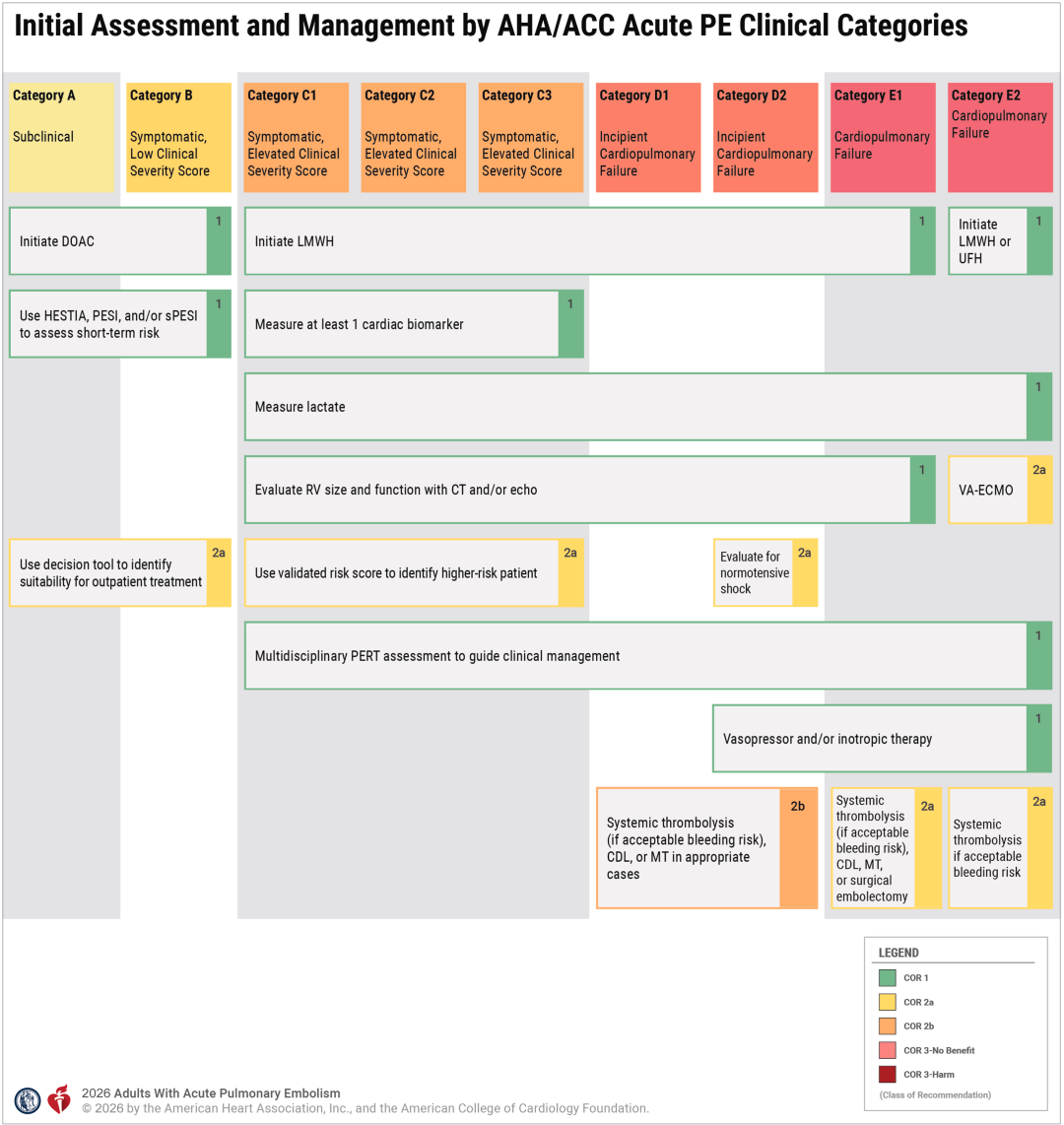
治疗决策:
A/B类:门诊DOAC/LMWH抗凝,早期出院;
C 类:住院抗凝+监测,必要时CDL/MT;
D/E 类:ICU监护+PERT评估,抗凝+血管活性药物,必要时溶栓/取栓/体外膜肺氧合(ECMO);
转诊建议:C3-D类患者(高风险特征),若所在医院无进阶治疗资源,可考虑转诊至高级中心(Ⅱb 类推荐);E类不稳定患者需先稳定病情再转诊(Ⅲc 类推荐,避免转运风险)。
抗凝治疗DOACs为首选,特殊人群个体化方案明确
抗凝作为PE治疗的基础,指南在药物选择、疗程及特殊人群管理上做出重要更新:
1. 口服抗凝首选直接口服抗凝药(DOACs):对无禁忌证的患者,DOACs优于维生素K拮抗剂(VKAs),可降低大出血风险,且无需常规监测;
2. 初始肠外抗凝优先低分子
3. 特殊人群精准管理:
孕妇:推荐LMWH或UFH,禁用DOACs和VKAs(Ⅲ类有害推荐);
哺乳期:优先LMWH、UFH或VKAs,避免DOACs;
慢性肝病:Child-Pugh A级推荐DOACs,B级可考虑,C级禁用;
重度肥胖(BMI>40 kg/m²或体重>150 kg):DOACs(
扩展门诊治疗适用范围,明确筛选标准
指南进一步扩大了PE门诊治疗的适用人群,强调基于风险评分的个体化决策:
Ⅰ类推荐使用Hestia规则、PESI或sPESI评分筛选门诊治疗候选人;
A类和B类患者在具备即时抗凝药物获取条件和可靠随访机制时,门诊治疗与住院治疗的90天不良结局发生率无差异;
门诊治疗患者需在出院后1周内完成首次随访,重点评估抗凝依从性和出血并发症。
PE响应团队(PERT)成中高危患者管理标配
指南首次将多学科PERT评估列为C-E类患者的Ⅰ类推荐,强调其在优化治疗决策中的核心作用:
PERT由急诊医学、呼吸与危重症医学、心血管内科、介入科、影像科等多学科人员组成,可快速协调进阶治疗资源;
实践证明,PERT可缩短抗凝启动时间、减少不必要的下腔静脉滤器植入、降低住院时长,尤其适用于需要权衡溶栓与介入治疗的复杂病例;
对A-B类合并多重并发症(如
进阶治疗指征细化,明确不同技术适用场景
针对中高危PE的进阶治疗,指南明确了溶栓、机械取栓及手术治疗的适用边界:
1. 系统性溶栓:仅推荐用于E类患者(Ⅱa类),D类患者可考虑,A-C2类患者禁用(Ⅲ类有害);低剂量溶栓(如25-50 mg
2. 导管定向溶栓(CDL):适用于E1类患者(Ⅱa类),D1-2类患者可考虑,相较于系统性溶栓出血风险更低;
3. 机械取栓(MT):E1类患者推荐使用(Ⅱa类),D1-2类患者可考虑,对出血高风险患者更具优势;
4. 手术取栓:主要用于E类患者,尤其适用于溶栓禁忌或失败的病例,不推荐用于A-C3类患者。
下腔静脉过滤器使用严格限制,强调及时取出
指南对下腔静脉过滤器的使用采取"严进严出"原则,避免过度使用:
仅推荐用于无法耐受抗凝治疗的患者(Ⅱa类),或抗凝治疗下仍复发PE的患者(Ⅱb类);
抗凝治疗有效的患者常规植入过滤器为Ⅲ类无获益推荐;
可回收过滤器应在PE风险降低且可耐受抗凝后尽快取出,建议建立结构化随访程序提高取出率,减少长期并发症。
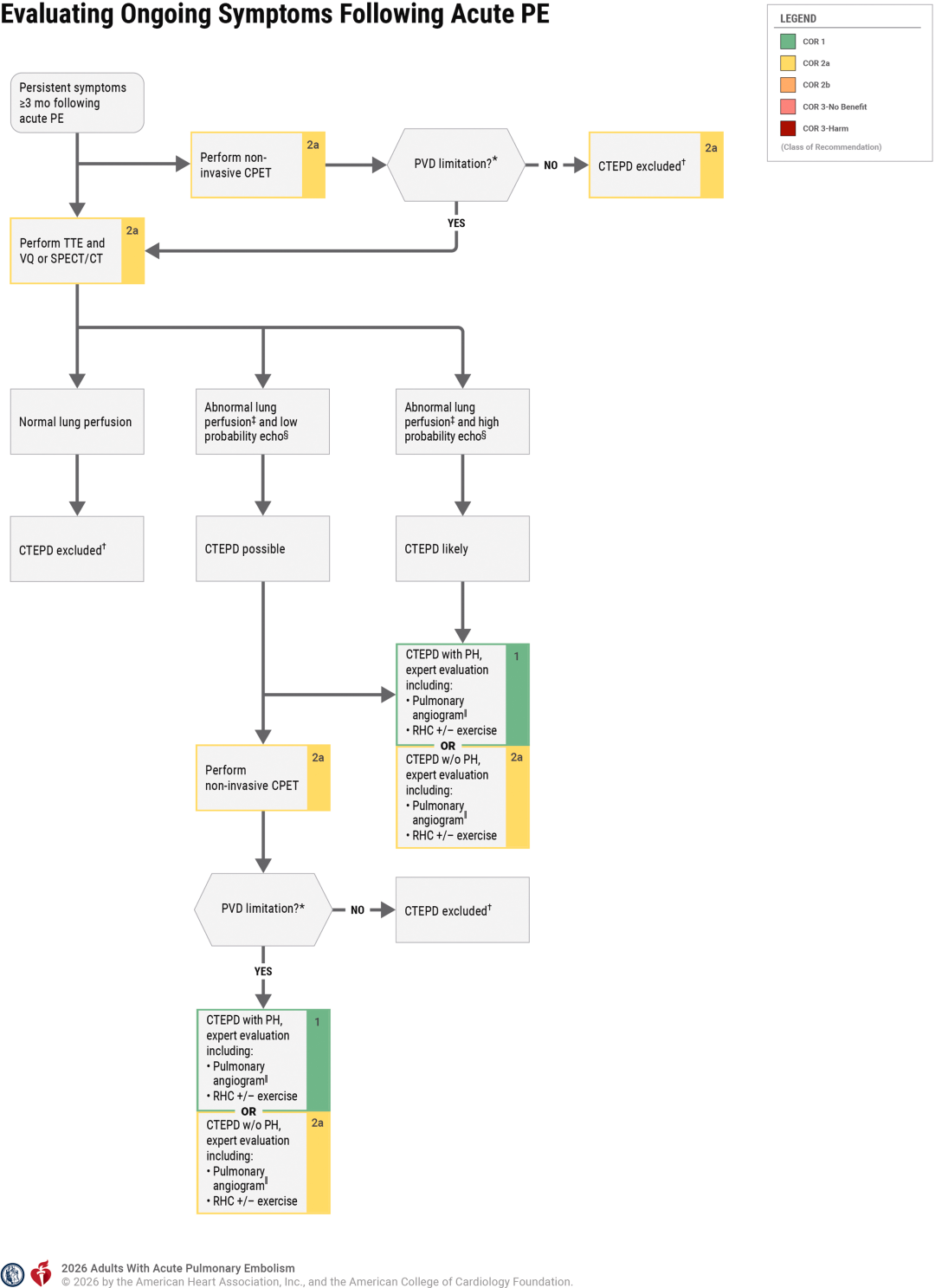
指南延长了PE患者的随访周期,重点关注慢性并发症和抗凝疗程决策:
1. 长期随访要求:所有患者在诊断后3个月、6个月、1年需评估PE相关症状和功能限制,筛查慢性血栓栓塞性肺疾病(CTEPD);
2. 抗凝疗程个体化:
无明确可逆风险因素的首次PE:推荐延长抗凝(>6个月);
存在持续风险因素(如活动期癌症、自身免疫病):建议延长抗凝;
有明确可逆风险因素(如手术、长期制动):完成3-6个月初始疗程后可停药;
3. 延长抗凝优先选择低剂量DOACs(如阿哌沙班2.5 mg bid、利伐沙班10 mg qd),可降低出血风险。
指南对特殊人群的管理提供了更具体的指导:
癌症相关PE:推荐DOACs或LMWH,优于VKAs,复发风险高时可考虑剂量升级;
肾功能不全:重度CKD(eGFR<30 mL/min)或透析患者,阿哌沙班与VKAs安全性相当,需监测抗Xa因子水平;
血栓性抗磷脂综合征:优先VKAs,避免DOACs(尤其合并动脉血栓史或三重阳性抗体患者);
妊娠相关PE:产后抗凝疗程需至少维持6周,总疗程不短于3个月。
2026版指南以"精准分层、个体化治疗、多学科协作"为核心,通过创新风险分类体系、优化诊断路径、细化治疗指征,为成人急性PE的全流程管理提供了全面更新的循证依据。临床实践中需结合患者具体情况,灵活运用指南推荐,同时关注长期并发症筛查和生活质量改善。未来,随着人工智能在诊断分层中的应用、新型抗凝药物的研发及介入技术的进步,PE的诊疗将向更精准、更安全的方向持续发展。
参考文献:Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. Published online February 19, 2026.

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)