来源 | 医脉通
作者 | 昼辞
萧先生独自在家时,因感到口渴而准备烧水喝,却突然遭遇全身疲乏感加剧,双下肢疼痛显著增强。
尽管这些症状已持续一周,但萧先生自认为无大碍而未及时就诊。然而,此时他已完全无法行动,甚至翻身都变成了一件困难重重的事情。
在恐惧之下,他颤颤巍巍地拨通了120急救电话……
01
病情初探与急诊处理
原来,萧先生在入院前一周曾因醉酒导致行走不稳,进而引发右肩关节及双膝关节肿痛,自行涂抹“跌打酒”后未予重视。
随后,出现不明原因的全身疲乏,伴有双下肢疼痛,直至影响正常生活才紧急就医。
萧先生被送至急诊科时,疼痛与疲乏感交织,使得医生询问病史变得异常艰难。幸运的是,医生能够调取到患者既往的住院记录。
尽管萧先生年纪尚轻,但命运多舛,十余年前曾因“
急诊科检测显示,萧先生随机血糖极高(hi值),血酮2.9mmol/L,静脉血浆
鉴于患者当前最紧迫的问题是“糖尿病酮症”,故医生决定将其收住内分泌科进一步治疗。
02
感染原因排查与治疗
由于患者血象及炎症指标显著升高,排查感染原因成为除控制血糖、纠正酮症外的另一重点。
首先,萧先生否认有
此外,患者血糖控制不佳,炎症指标升高,还需警惕
实际上,在血糖控制欠佳的糖尿病患者中,皮肤软组织感染常是导致发热和感染的重要因素之一。
根据《2023 IWGDF/IDSA指南:糖尿病患者足部感染的诊断和治疗》,
因此,在治疗上,选用“
03
病情进展与进一步诊断
随着糖尿病得到有效治疗并好转后,萧先生仍持续诉说下肢疼痛与乏力,“感觉骨头内部扎心挠肝得疼。”
自入院以来,患者双下肢无力、疼痛,抬离床面困难,且查体时按压大腿、小腿肌肉痛感明显加剧。
首先,需警惕的是下肢动脉闭塞症,该病主要表现为下肢疼痛、间歇性跛行、肢体冰冷等。萧先生糖尿病病程久且未规范用药,不能排除该原因。
但双下肢
此外,
入院两天后的夜间,患者出现38.8℃的发热,经退热处理后体温可降至正常。恰好此时,
同时,除了抗感染方案的调整之外,营养支持也是治疗的重要基石。
医生根据患者身高体重,计算出患者每日所需总热量为1575kcal,碳水化合物需要216g,蛋白质约60g,脂肪则需要52.2g,并据此专门定制糖尿病餐食。
并且,对白蛋白低于25g/L的患者,输注
04
病情反复与新发现
然而,更换抗生素后患者体温仍持续高位,患肢疼痛虽有减轻,但连日发热使他倍感疲乏。
此时,下肢血管彩超中提到的肌肉组织间低回声块重新引导了大家的诊断思路,这异常的信号块究竟是梗死灶还是脓肿?
我们常听闻
糖尿病肌梗死便是这样一种较为罕见的病症,其发生机制在于长期的
这是糖尿病的一种少见的微血管并发症,多发生于病程较长、血糖控制不佳的糖尿病患者,表现为无明显诱因的受累肌肉疼痛、肿胀,常合并
因此,在和家属充分沟通后,医生立即完善了双下肢肌肉的磁共振检查。结果显示,双侧大、小腿软组织内存在多个大小不等的囊状异常信号灶,考虑炎性结节;双侧大、小腿软组织囊状灶旁肌组织片状异常信号,考虑炎性渗出改变。
这一结果彻底推翻了“肌梗死”的诊断,将真相指向了“肌肉脓肿”。
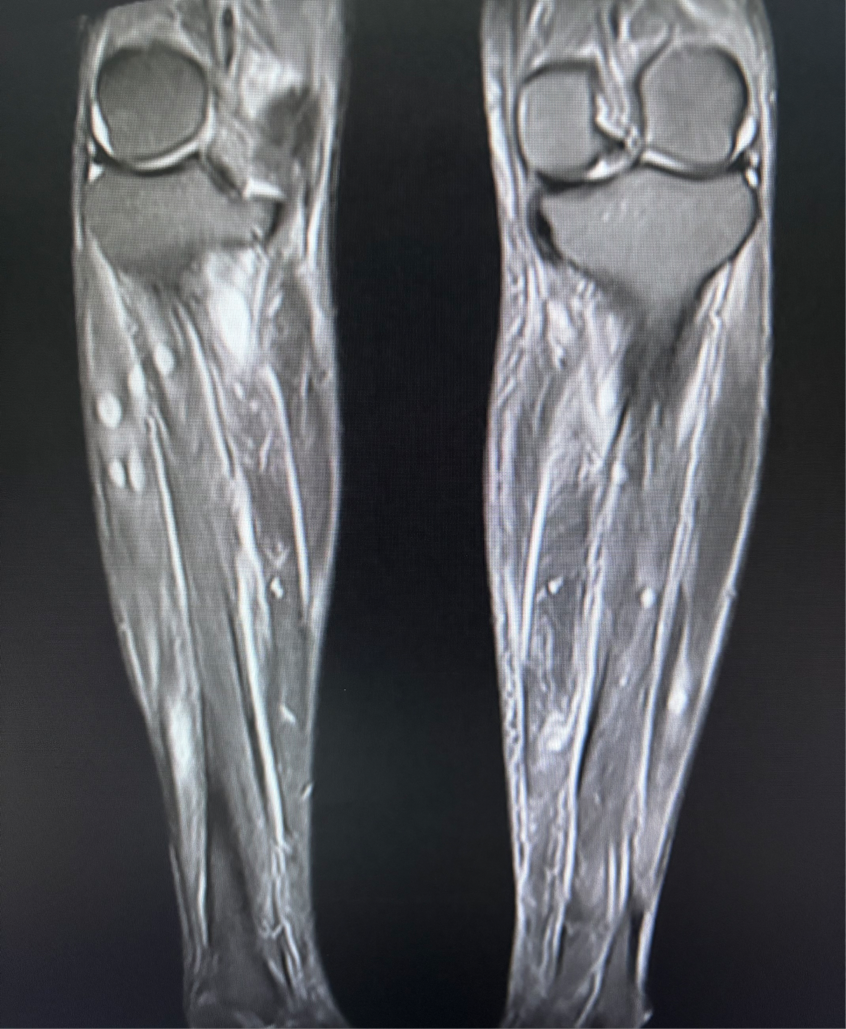
患者磁共振结果。图源:作者提供
05
最终诊断与综合治疗
有研究表明,骨骼肌是机体摄入葡萄糖及能量消耗的主要器官。
高血糖环境会迫使肌组织发生糖酵解纤维数增加、蛋白降解、肌肉萎缩、血管密度降低等变化,患者足部存在皮肤软组织感染,表皮常驻菌如金黄色葡萄球菌可能经血管深入肌肉组织间,直至发展成肌肉脓肿。
治疗上,医生对足部溃疡创口进行清创处理,每日换药及红外线照射以促进愈合。同时,血糖控制稳定后也有助于抗生素发挥最大效用。
然而,治疗过程并非一帆风顺,抗感染期间患者体温及炎症指标仍有波动,CRP下降并不明显,由于肢体脓液培养出“金黄色葡萄球菌”,故再次调整抗生素为“左氧氟沙星联合
经过近一个月的治疗,患者足部创口终于可见新鲜肉芽组织形成,体温降至正常,炎症指标、肝功能、血红蛋白等均得到显著改善。
出院前几天,萧先生积极配合肢体康复训练,最终好转出院。
血糖控制始终是慢性病管理中不可或缺的一环,但由于急性并发症更容易被发现和关注,慢性并发症往往容易被忽视。
糖尿病患者易发生溃疡、愈合障碍和下肢感染,因此需防微杜渐,一旦糖尿病患者肢体远端或其他部位出现破溃感染,一定要及时处理,切勿将小问题拖成大毛病。
责编|Zelda
封面图来源|视觉中国
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)