
慢加急性
目前,ACLF预后评估主要依赖传统评分系统,如终末期肝病模型(MELD)及其衍生评分(MELD-Na、MELD 3.0)、中国重症乙型肝炎研究小组慢加急性肝衰竭2.0(COSSH-ACLFⅡ)评分等。尽管上述模型可在一定程度上评估ACLF患者预后风险,但这些模型多侧重肝肾功能指标,对感染并发症及早期

1资料与方法
回顾性分析2018年7月—2024年7月在内蒙古医科大学附属医院和呼和浩特市第二医院因ACLF入院的病例,共纳入394例。纳入标准:(1)年龄18~80岁;(2)ACLF诊断标准符合2019年亚太肝病学会共识意见;(3)具备完整的基线资料及至少90天的随访数据。排除标准:(1)合并严重的非肝脏终末期疾病;(2)合并恶性肿瘤;(3)曾接受过
通过电子病历系统收集患者的一般资料、实验室指标和并发症发生情况,包括性别、年龄、病因、合并基础疾病情况、

2结果
本研究共纳入来自2个医疗中心的394例ACLF患者,其中训练集136例,内部验证集58例,外部验证集200例。全队列患者平均年龄为(52.9±11.7)岁,男性287例(72.84%),男女比例约为2.7∶1,90天病死率为27.41%。HBV感染者88例(22.33%),酒精相关181例(45.94%),其他原因(包括药物性、自身免疫性等)所致125例(31.73%),
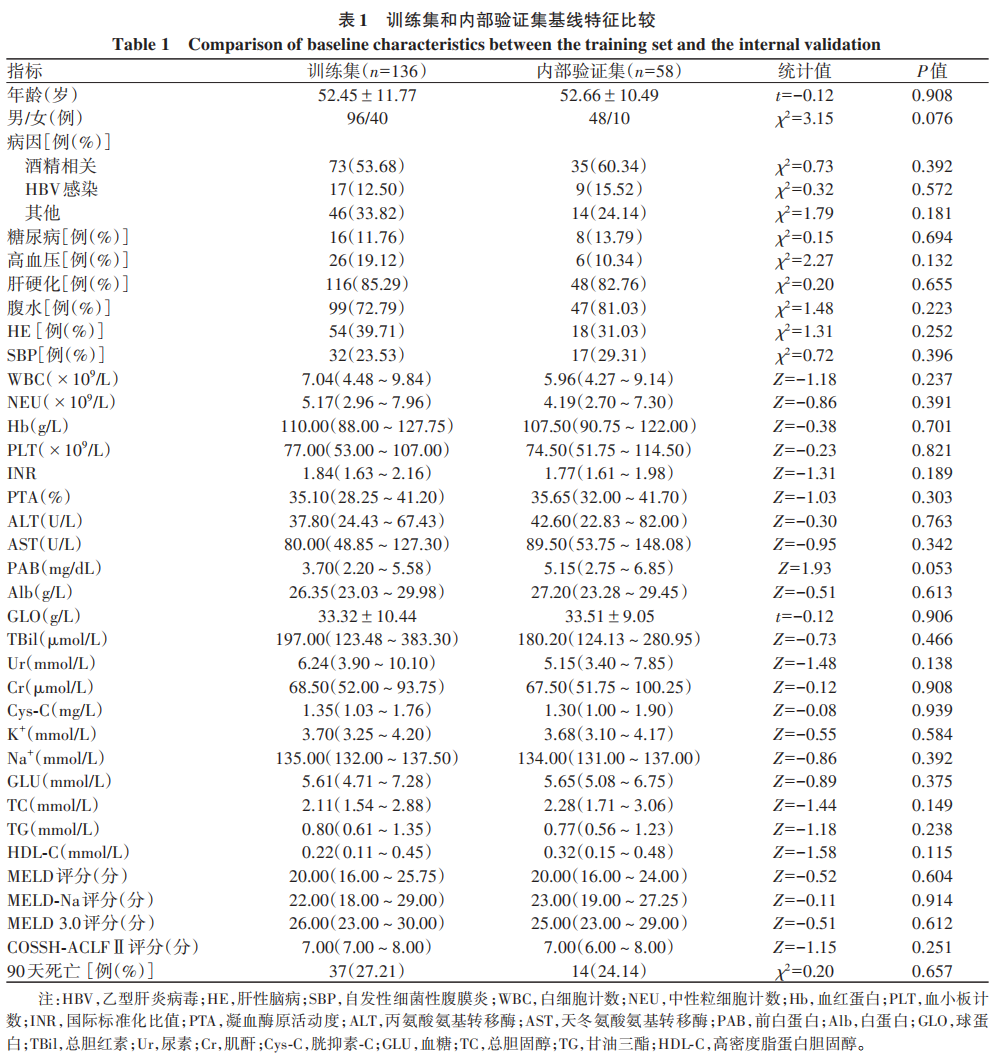
在训练集中,死亡组患者在年龄、
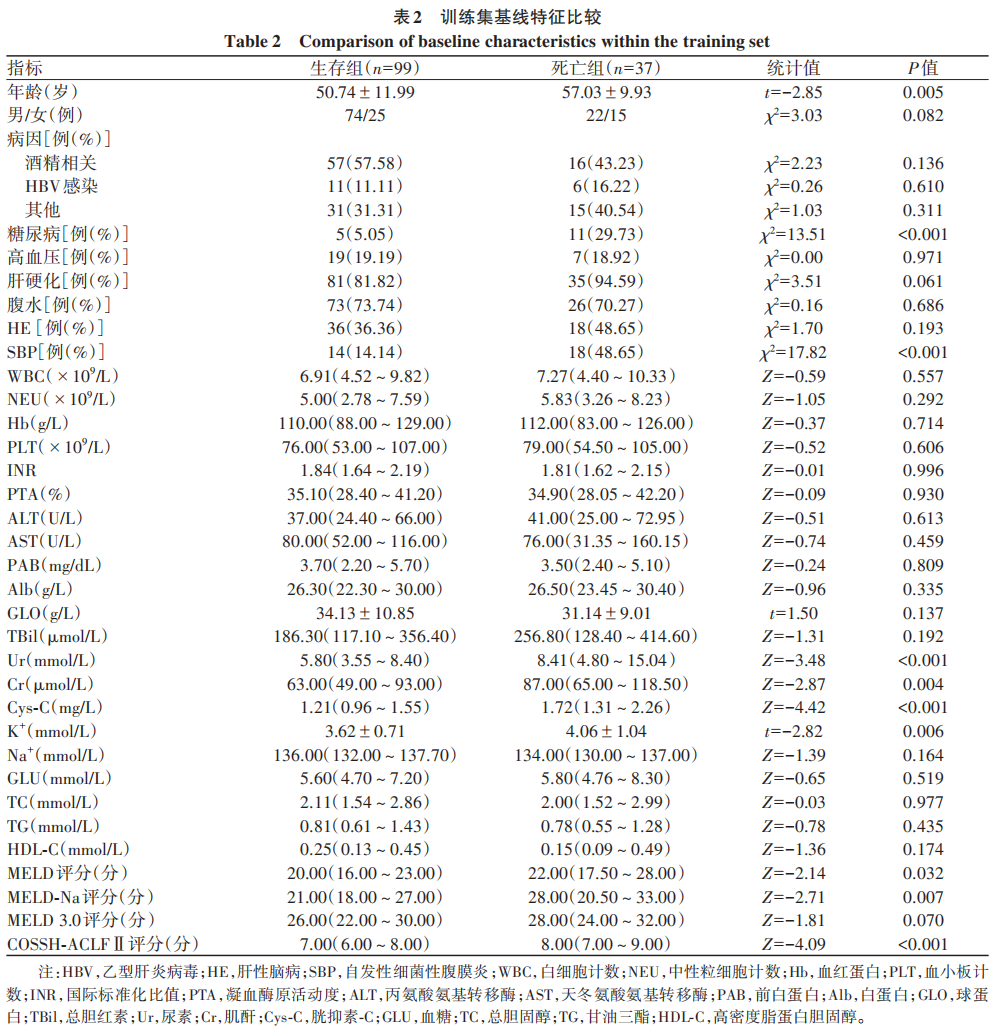
在训练集中,考虑到4个肝病相关评分均由其他指标计算获得,且与其余变量存在高度相关性,因此未将其作为单独变量纳入模型。以表2其余指标为自变量,90天预后结局为因变量,进行LASSO回归分析,以距离均方误差最小1个标准误为λ值(λ=0.107)进行变量筛选,共筛选出3个预测因子:糖尿病、SBP和Cys-C。LASSO回归的10倍交叉验证图及变量选择路径图见图1。多因素Logistic回归分析显示,糖尿病、SBP和Cys-C为ACLF患者90天死亡风险的独立危险因素(P值均<0.05)(表3)。基于上述结果建立可视化的列线图(图2)。该列线图为每个变量赋予相应评分,评分相加计算出患者的总得分,从而预测ACLF患者90天死亡风险概率。
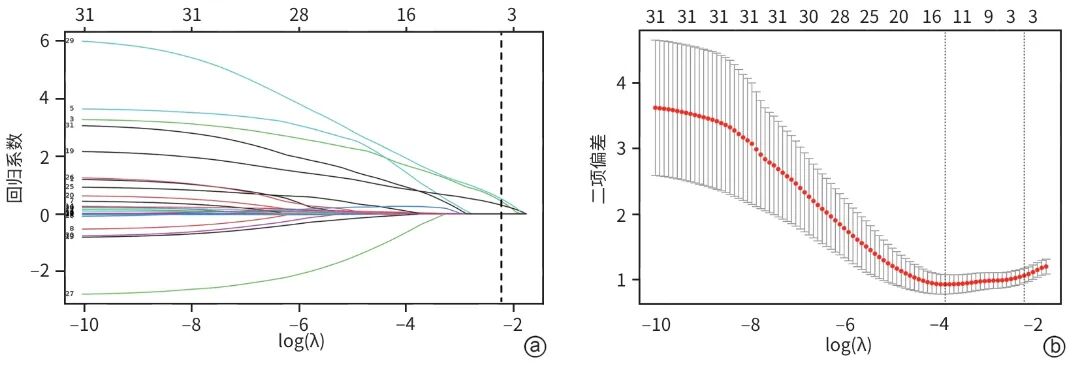
注: a,变量选择路径图;b,10倍交叉验证图。
图1 基于LASSO回归的变量筛选
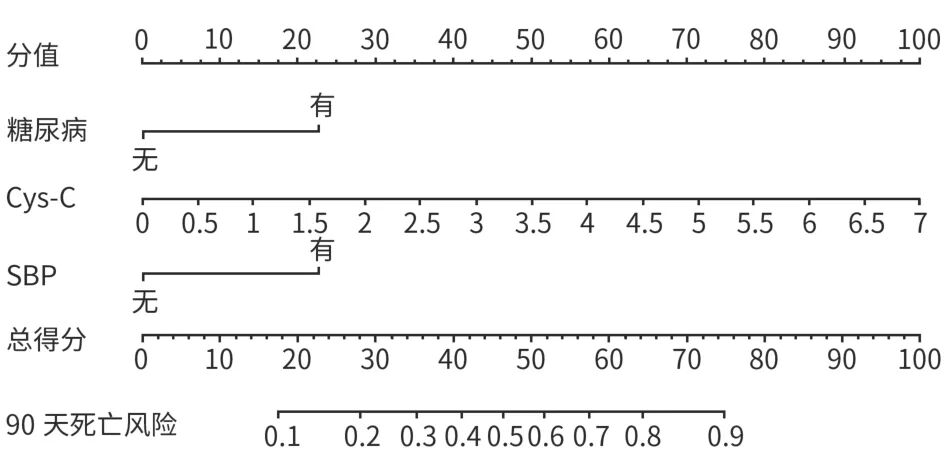
注: Cys-C,胱抑素-C;SBP,自发性细菌性腹膜炎。
图2 基于训练集构建的列线图
在模型验证中,ROC曲线分析结果显示(设置阈值概率为0.5):训练集、内部验证集和外部验证集的AUC分别为0.836(95%CI:0.762~0.910)、0.881(95%CI:0.792~0.971)、0.878(95%CI:0.824~0.932),显示出良好的区分度(图3)。校准曲线的Brier分数分别为0.135(95%CI:0.098~0.173)、0.119(95%CI:0.066~0.172)、0.115(95%CI:0.086~0.144),表明模型的预测概率与实际观测结果之间具有良好的一致性(图4)。临床决策曲线结果表明,当阈值概率在0.11~0.86的范围内时,该模型均能提供良好的临床净收益(图5)。
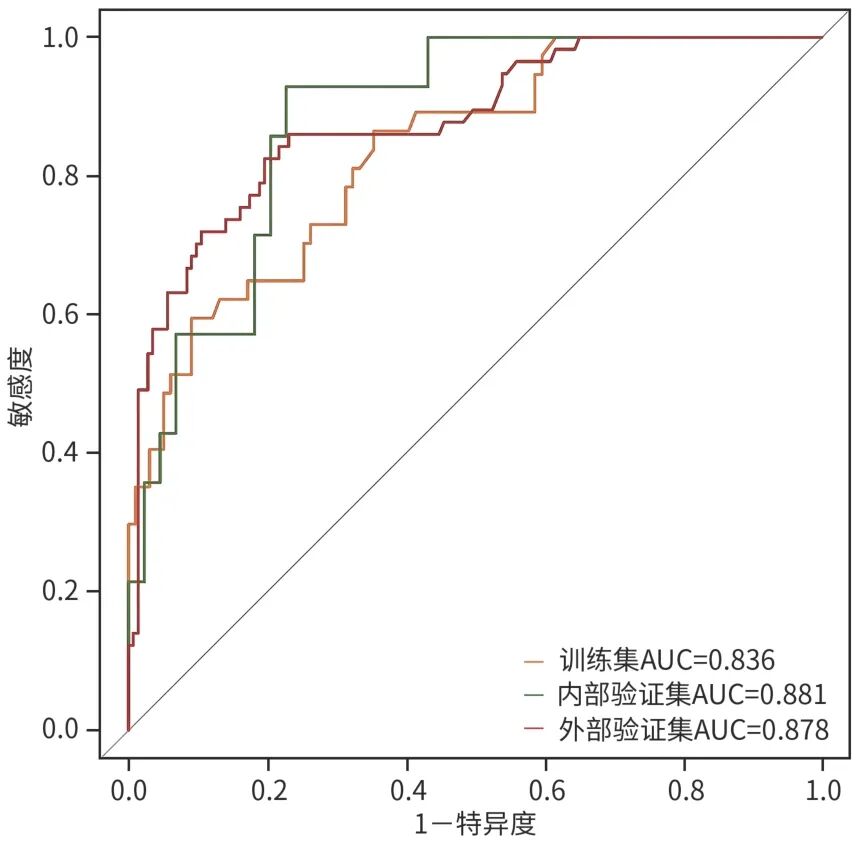
图3 训练集、内部和外部验证集中预测模型的ROC曲线
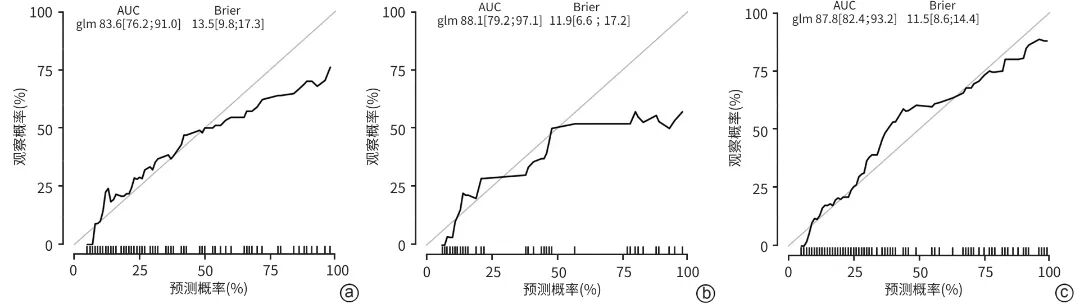
注: a,训练集;b,内部验证集;c,外部验证集。
图4 训练集、内部和外部验证集的校准曲线
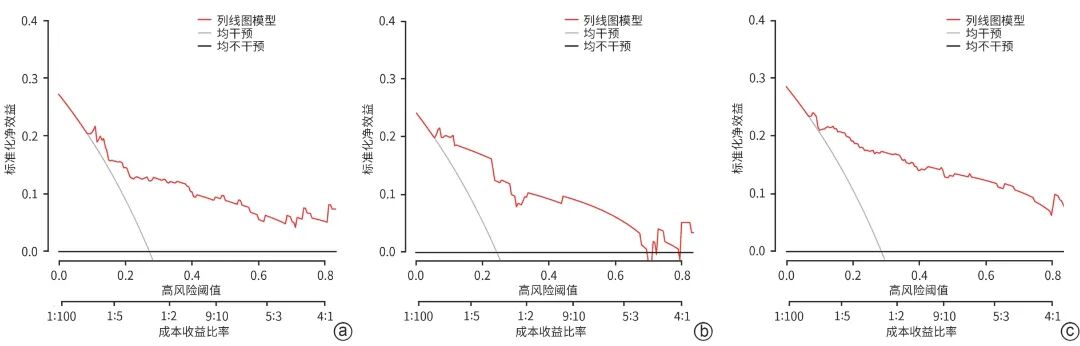
注: a,训练集;b,内部验证集;c,外部验证集。
图5 训练集、内部和外部验证集临床决策曲线
模型在HBV感染、酒精及其他病因所致的ACLF患者中AUC分别为0.850(95%CI: 0.785~0.915)、0.858(95%CI: 0.776~0.941)和0.908(95%CI:
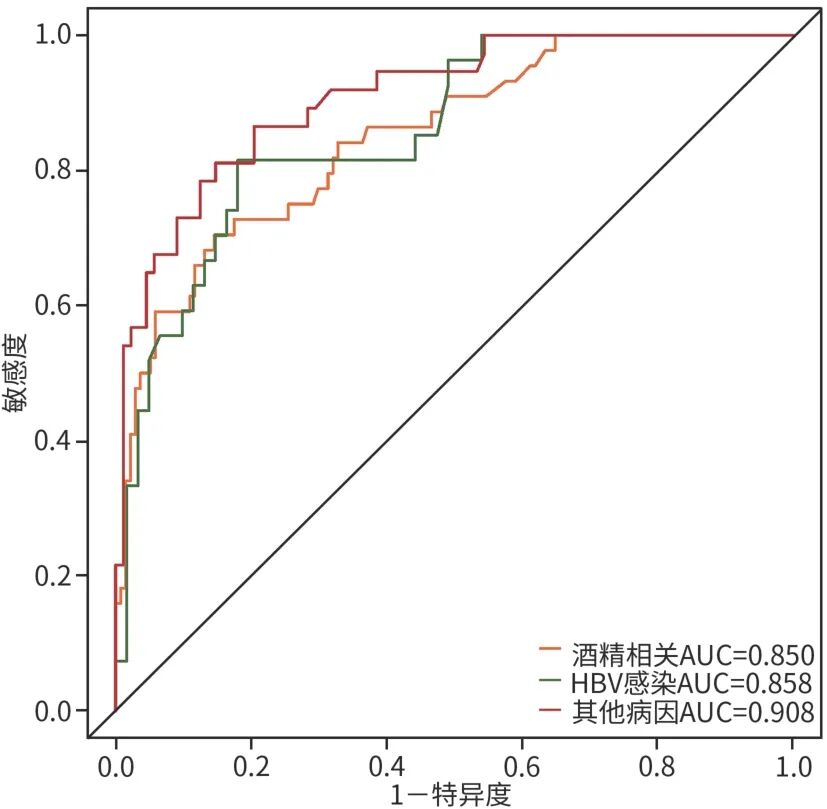
图6 不同病因ACLF患者亚组分析ROC曲线
与传统评分相比,列线图模型预测ACLF患者90天预后的AUC为0.836,显著优于MELD(AUC=0.619,Z=3.197,P=0.001)、MELD-Na(AUC=0.651,Z=2.998,P=0.003)、MELD 3.0(AUC=0.601,Z=3.682,P<0.001)和COSSH-ACLFⅡ(AUC=0.719,Z=2.396,P=0.017)评分(图7),提示列线图模型在ACLF患者90天预后的预测效能方面优于其他模型。
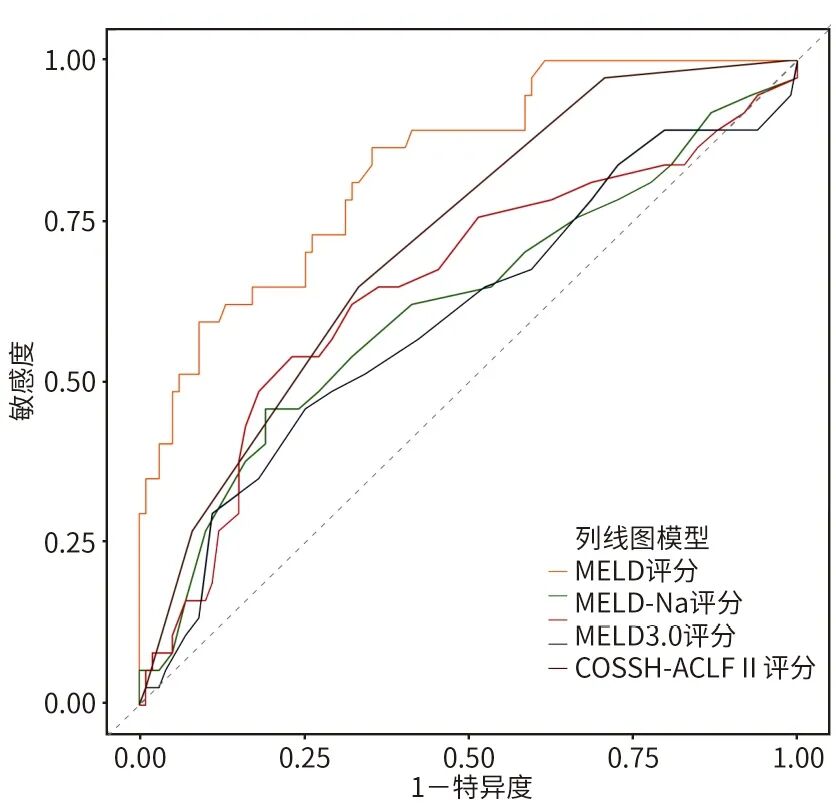
图7 列线图模型与其他模型评估ACLF预后的ROC曲线

3讨论
ACLF起病急骤,病理生理机制复杂,短期病死率高,肝移植虽为有效治疗手段,但面临肝源短缺与费用昂贵的双重限制。因此,早期精准识别高危患者并及时实施分层干预,对改善患者的临床结局至关重要。本研究首次系统评估了糖尿病、SBP和Cys-C在预测ACLF患者90天死亡风险中的联合效应,并据此构建和验证了一个可视化的列线图模型。尽管既往研究提示,糖尿病与感染和死亡风险密切相关,但目前尚未构建能够系统整合代谢风险与感染并发症联合影响ACLF的预后模型。本研究在此基础上提供了有益的补充,该模型在各项验证中均表现优异,且具有较高临床适用性,为ACLF风险分层管理和精准干预提供了实用工具。
亚组分析结果显示,本模型对不同病因(HBV感染、酒精相关和其他)所致的ACLF患者均具有较好的区分度,表明该模型在不同病因背景下具有良好的稳定性和适用性。此外,与传统评分系统相比,本研究构建的新模型在预测ACLF 患者 90 天预后方面展现出更优的区分能力。目前传统评分模型多侧重肝肾功能指标,但对代谢因素及感染并发症的作用关注不足。本模型弥补了这一缺陷,显著提升了ACLF患者90天预后评估能力。
本研究中,糖尿病是促进ACLF发生发展的独立危险因素之一,其促进ACLF发生发展的机制主要涉及胰岛素抵抗、高血糖和脂代谢紊乱诱发氧化应激、炎症激活和免疫功能障碍等,促使肝脏脂肪堆积与纤维化进展,同时增加感染风险。既往研究亦表明,糖尿病不仅是ACLF患者90天死亡的独立危险因素,其存在还显著增加了ACLF患者的短期死亡风险。此外,糖尿病还显著提高了SBP的发生率,与未合并糖尿病的ACLF患者相比,合并糖尿病的ACLF患者的SBP发生率显著升高(13.59% vs 34.21%),其90天病死率也明显上升。本研究结果进一步证实,糖尿病不仅是ACLF患者90天死亡的独立预测因素之一,同时与SBP的发生密切相关。
细菌感染是ACLF最常见的诱因和并发症之一,其中以SBP最常见,占ACLF患者病死率的20%~30%。近年来研究表明,SBP在ACLF的发生进展中发挥着重要作用。一方面,SBP是ACLF的重要诱因,其致病菌经腹腔进入血液循环后,可被模式识别受体(如Toll样受体4)识别,激活下游信号通路,诱导核因子(NF)-κB等转录因子活化,释放大量促炎因子,引发全身炎症反应综合征,最终导致血流动力学紊乱和多器官功能衰竭。另一方面,SBP的持续存在可加剧肠道屏障破坏,细菌或毒素易位以及肠道菌群失调,会进一步加重肝脏的合成、解毒及代谢功能障碍,形成恶性循环。在一项关于SBP对ACLF患者病死率影响的研究中发现,与未合并SBP的ACLF患者相比,合并SBP的ACLF患者90天病死率高达56.5%,SBP为ACLF患者90天死亡的独立影响因素。本研究同样证实,合并SBP的ACLF患者90天病死率高达62.04%,SBP为ACLF患者90天死亡的独立危险因素,进一步证实了其对预后的不良影响。
肾功能损伤是ACLF的重要并发症之一,22.8%~34%的ACLF患者会发生急性肾损伤,且病情进展迅速,显著增加ACLF患者的死亡风险。因此,早期识别急性肾损伤是改善ACLF患者预后的关键。作为反映肾功能损伤的敏感生物标志物,Cys-C不受年龄、肌肉质量、恶性肿瘤、炎症或高血清胆红素水平等因素的影响,较血肌酐能提前48~72 h反映肾功能损伤,是急性肾损伤发生的独立预测因子。一项前瞻性研究证实了Cys-C升高与失代偿期肝硬化患者90天死亡和ACLF进展的风险增加显著相关。本研究结果也进一步支持了Cys-C作为ACLF患者肾损伤及预后风险的早期预警指标。
本研究发现,糖尿病、SBP和Cys-C水平升高不仅是ACLF患者90天死亡的独立危险因素,三者在疾病演变过程中构成一个互为因果、相互促进的“代谢紊乱-感染-肾功能损伤”病理生理通路。糖尿病可通过胰岛素抵抗、慢性炎症和免疫功能障碍,促进肝纤维化进程,显著增加细菌感染的发生风险,诱发SBP。SBP通过激发系统性炎症反应综合征,加重肾功能损伤。在此过程中,Cys-C水平随之升高,其不仅可作为早期肾损伤的敏感生物标志物,也可能反映炎症激活与器官功能失衡加重的综合状态。本研究将三者整合构建预测模型,较好地反映ACLF患者复杂的病理机制,为早期识别高危患者及阻断疾病恶性进展提供了潜在干预靶点。
本模型的创新点有:(1)首次整合了代谢因素、早期肾损伤标志物及感染并发症相关指标,显著提高了对ACLF高危患者的识别能力;(2)本模型所纳入的指标均为临床常用指标或病史信息,易于推广;(3)列线图将预测模型可视化,简化了总分计算过程,使临床医生能够快速进行个体化风险量化评估和分层管理决策;(4)采用多中心数据,确保了模型的稳健性和潜在的泛化能力。但是,本研究仍存在一定的局限性:首先本研究为回顾性研究,可能存在选择偏倚以及混杂因素的影响;其次,本研究仅纳入了本地区2个医学中心,人群代表性可能存在一定不足。
综上所述,本研究构建的列线图预测模型具备良好的预测效能,且优于传统评分系统,为ACLF患者的早期风险分层和个体化干预提供了有力工具。后续将开展前瞻性、多中心、大样本的长期队列研究,以进一步验证该模型的预测效能,并探索将其更好地应用于临床实践,改善ACLF患者的预后。

https://www.lcgdbzz.org/cn/article/doi/10.12449/JCH260118

孙静, 王婷济, 段志娇, 等. 慢加急性肝衰竭患者90天死亡的危险因素分析及预测模型构建[J]. 临床肝胆病杂志, 2026, 42(1): 151-159
来源:临床肝胆病杂志
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)