急性ST段抬高型
作者:施雪斐 上海中医药大学附属曙光医院
病史简介
ღ现病史与既往史:
48岁男性患者,于2025-10-24 9:40在工作单位工作突发意识丧失,小便失禁,
追问病史,患者3年前于外院进行经皮冠状动脉介入治疗(PCI),术后用药情况不详。
ღ入院查体
入院查体示:神情萎靡,胸闷
ღ入院辅助检查
1.
心电图检查显示,心室率102 bpm、PR间期 168 ms、QRS间期176s、QT/QTc间期366/440 ms、P/QRS/T轴72/-39/-13 deg、RV5/SV 10.925/0.086 mV、RV5+SV1 1.011 mV。肢体导联QRS低电压,V3-V5导联ST段抬高0.5-1.2mV;提示窦性
2.实验室检查
血气分析示,二氧化碳分压 25.00 mmHg(↓);氧分压77.10 mmHg(↓);二氧化碳分压(校正)25.00 mmHg(↓);氧分压(校正)77.10 mmHg(↓);全血剩余碱-7.80 mmol/L(↓);细胞外剩余碱-9.90 mmol/L(↓);标准碳酸氢根18.20 mmol/L(↓);二氧化碳总量13.10 mmol/L(↓);碳氧血红蛋白2.80%(↑);高铁血红蛋白-0.10%(↓);钠135.00 mmol/L(↓);钙1.08 mmol/L(↓);葡萄糖19.60 mmol/L(↑);乳酸6.10 mmol/L(↑);总胆红素0.00 umol/L(↓)。
D-二聚体测定显示,1.0 ug/mL(↑);肌钙蛋白 0.100 ng/mL(↑)。
ღ西医诊断:
➤急性前壁高侧壁心肌梗死:
•心源性休克,
•Killip IV级;
➤冠状动脉粥样硬化性心脏病(ASCVD);
➤冠状动脉支架置入后状态;
➤高血压病3级(极高危);
➤2型糖尿病。
ღ中医诊断:
➤卒心痛(气虚血瘀证)。
2025-10-24 11:08急行冠状动脉造影术,示左主干未见明显狭窄,前降支中段狭窄100%,远端TIMI血流0级;回旋支中段可见支架影,支架通畅无狭窄,远端TIMI血流3级;钝缘支未见明显狭窄,远端TIMI血流3级,右冠近段狭窄90%,中段狭窄90%,远端TIMI血流3级。遂使用2.0mm*20mm的球囊于前降支闭塞病变处以12atm进行扩张,复查造影示前降支远段显影。
鉴于患者血栓负荷重,予抽吸导管抽吸,抽出少量血栓,后置入2.75mm*30 mm 支架以14atm进行扩张释放。
随后患者呼吸心跳骤停,即刻予心肺复苏,气管插管,呼吸机辅助通气,Lucus持续胸外按压,主动脉内球囊反搏(IABP)辅助,肾上腺素静推升压,生命体征稳定后,转心脏重症监护室(CCU)继续抢救治疗。
入院后完善检查(2025-10-24 至 2025-10-25)
➤糖代谢指标:糖化血红蛋白 9.0%(↑),多次血糖监测显示血糖在10.20-14.80mmol/L(↑),期间出现过一次低血糖情况(4.40mmol/L)。低密度脂蛋白胆固醇(LDL-C)3.61mmol/L(↑);高密度脂蛋白胆固醇(HDL-C)0.85mmol/L(↓)。游离脂肪酸 0.84mmol/L(↑),血酮体 0.5mmol/L(↑),提示长期血糖控制不佳,存在糖尿病酮症酸中毒倾向。
➤血气分析:多次检测示酸碱度失衡,标准酸碱度、全血剩余碱及标准碳酸氢根水平等下降,提示酸中毒进行性加重。
•2025-10-24第一次检测:标准酸碱度 7.003(↓);氧饱和度 92.50%(↓);氧分压89.20 mmHg;二氧化碳分压 29.90 mmHg(↓);全血剩余碱 -23.10 mmol/L(↓);细胞外剩余碱-23.90 mmol/L(↓);标准碳酸氢根 9.10 mmol/L(↓);乳酸;
•2025-10-24第二次检测:标准酸碱度7.268(↓);氧饱和度98.20%(↑);氧分压115.00mmHg(↑);二氧化碳分压42.00mmHg;全血剩余碱-7.60mmol/L(↓);细胞外剩余碱-7.80mmol/L(↓);标准碳酸氢根18.40mmol/L(↓);标准酸碱度7.020(↓);氧饱和度96.70%;氧分压120.00mmHg(↑);二氧化碳分压:29.50mmHg(↓);全血剩余碱-22.40mmol/L(↓);细胞外剩余碱-23.40mmol/L(↓);标准碳酸氢根10.20mmol/L(↓);乳酸;
•2025-10-24第三次检测:标准酸碱度6.961(↓);氧饱和度95.60%;氧分压105.00 mmHg;二氧化碳分压37.00 mmHg;全血剩余碱 -23.20 mmol/L(↓);细胞外剩余碱 -23.60mmol/L(↓);标准碳酸氢根 8.90mmol/L(↓);乳酸;
•2025-10-25:标准酸碱度 6.884(↓);氧饱和度 96.50%;氧分压 116.00mmHg(↑);二氧化碳分压 36.60mmHg;全血剩余碱 -26.10mmol/L(↓);细胞外剩余碱 -26.30mmol/L(↓);标准碳酸氢根 7.60mmol/L(↓); 乳酸。
➤心功能标志物:持续并进一步升高,提示心肌损伤及心功能衰竭进行性恶化。
•2025-10-24 :N末端脑钠肽前体(NT-proBNP) 4967.0 pg/ml(↑);肌酸激酶 5505.00U/L(↑);肌酸激酶同工酶 319.00 U/L(↑);乳酸脱氢酶 850.0 U/L(↑);肌钙蛋白I 38.300 ng/ml(↑);
•2025-10-25:NT-proBNP 7010.4 pg/ml(↑);肌酸激酶 14728.00U/L(↑);肌酸激酶同工酶 1500.00 U/L(↑);乳酸脱氢酶11622.0 U/L(↑);肌钙蛋白I >274.00 ng/ml(↑)。
➤肝肾功能:肝肾功能进一步恶化。
•2025-10-24:总胆红素 19.20 umol/L;丙氨酸氨基转移酶 62.71U/L(↑);碱性磷酸酶 59.00U/L;总蛋白 43.70g/L(↓);白蛋白 23.00g/L(↓);球蛋白 20.70g/L;白蛋白/球蛋白 1.11;肌酐 175.40umol/L(↑);尿酸 14.80umol/L(↑);尿素氮 7.09mmol/L;
•2025-10-25:总胆红素 40.70umol/L(↑);丙氨酸氨基转移酶3603.32U/L(↑);碱性磷酸酶179.00U/L(↑);总蛋白58.80g/L(↓);白蛋白32.10g/L(↓);球蛋白26.70g/L;白蛋白/球蛋白1.20;肌酐386.90umol/L(↑);尿酸959.60umol/L(↑);尿素氮9.63mmol/L(↑)。
➤电解质:电解质紊乱及酸碱平衡进一步失衡。
➤凝血功能:凝血酶原时间、INR及D-二聚体水平升高,凝血酶原活动度降低,提示凝血功能严重障碍,存在弥散性血管内凝血(DIC)倾向。
•2025-10-24:凝血酶原时间 18.2s(↑);INR 1.54(↑);纤维蛋白原 3.92g/L(↑);D-二聚体测定 4.01ug/mL(↑);部分凝血活酶时间 >180秒阳性;凝血酶原活动度 45.8%(↓);凝血酶原时间 18.2s(↑);纤维蛋白降解产物 12.20ug/mL(↑);凝血酶时间>240s(↑);
•2025-10-25:凝血酶原时间:49.9s(↑);INR 4.64(↑);纤维蛋白原 2.12g/L;D-二聚体测定 126.59ug/mL(↑);部分凝血活酶时间 46.4s(↑);凝血酶原活动度 11.2%(↓);凝血酶原时间49.9s(↑);凝血酶时间 41.6s(↑)。
➤血常规:2025-10-25,白细胞水平明显升高(30.98*10⁹/L),C-反应蛋白水平升高(8.81mg/L)。
➤其他:甲功及肿瘤指标无明显异常。乙丙肝、梅毒、HIV均为阴性。
2025-10-24下午心电图示,阵发性室性心动过速、肢体导联低电压,考虑急性前壁高侧壁心肌梗死。
胸部X光片检查示,右肺上叶占位灶,两肺多发结节影;心影增大,心包积液可能;气管插管中。
超声心动图显示,左室收缩功能减低(左心室射血分数[LVEF]22%)、左房增大、二尖瓣少量反流、三尖瓣少量反流、心包少量积液、左室舒张功能减退。
动态心电图示:
•全程基础心律为窦性心律+阵发性室性心动过速,伴Ⅱ度房室传导阻滞-高度房室传导阻滞。平均心率77次/分,最慢心率(窦性心律伴高度房室传导阻滞)33次/分,最快心率(窦性心动过速伴Ⅱ度房室传导阻滞,呈2:1房室传导)103 次/分。
•共分析心搏总数89667次,长RR间期56次,Ⅱ度房室传导阻滞-高度房室传导阻滞,最长长RR间期1.97s。
•室上早总数8329次(9.29%),单发室上早2858次,室上早成对788阵(1576次),室上速233阵(977次/7.47分),室上早二联律168阵(797次),室上早三联律165阵(857次),室上早四联律136阵(1264次),最多室上早59 次/分。
•室早总数17490次(19.51%),单发室早316次,室早成对1阵(2次),室速41阵(17172次/146.88分),最多室早136 次/分。
•全程完全性左束支传导阻滞伴非特异性ST-T改变。
上下滑动查看全部检查结果
转入CCU后治疗方案
•循环支持:持续进行IABP辅助治疗,应用去甲肾上腺素、多巴胺维持血压;
•抗血小板治疗:应用替格瑞洛、阿司匹林、替罗非班进行抗血小板治疗;
•抗心律失常治疗:进行胺碘酮治疗,必要时行室速电复律;
•纠正内环境紊乱:应用碳酸氢钠静脉滴注纠正酸中毒;
•脏器功能保护:呋塞米利尿减轻心脏负荷,阿托伐他汀调脂稳斑,雷贝拉唑钠保护胃黏膜,氨溴索化痰,头孢曲松抗感染。
持续抢救至2025-10-25 16:49,患者再次出现意识丧失,呼吸、心跳停止,瞳孔散大至边,心电图呈一直线,宣告临床死亡。
ღ西医诊断:
➤急性前壁高侧壁心肌梗死:
•心源性休克,
•Killip IV级;
➤呼吸心跳骤停;
➤ASCVD;
➤冠状动脉支架置入后状态;
➤2型糖尿病;
➤高血压病3级(极高危)。
ღ中医诊断:
➤卒心痛(气虚血瘀证)。
病例讨论
1.鉴别诊断
为明确诊断,除外其他胸痛和休克的病因,结合患者临床表现及辅助检查进行如下鉴别:
➤急性主动脉夹层:主动脉夹层往往也以胸痛起病,但其疼痛一般比心肌梗死的疼痛更为剧烈、范围更大,经常会表现为撕裂样疼痛,并向背部和腹部放射,患者往往伴有血压突然升高,胸主动脉夹层,如累及锁骨下动脉常伴有双上肢血压不对称,除少数累及冠状动脉夹层以外,一般心电图无明显ST-T动态变化,肌钙蛋白无明显升高,行主动脉CTA检查可明确诊断。本例患者胸痛为持续性胸闷痛,无撕裂样特征,血压偏低(休克状态),心电图示典型 ST段抬高,心肌损伤标志物升高,故排除。
➤急性肺动脉栓塞:大面积肺动脉栓塞患者部分以胸痛起病,常伴有咯血和呼吸困难,常因长期卧床、下肢制动、恶性肿瘤病史等原因诱发深静脉血栓脱落至肺动脉导致,D二聚体明显升高,严重者血气分析可出现低氧血症,必要时行肺动脉CTA或肺通气/灌注扫描等检查以鉴别。本例患者无咯血及相关诱因,心电图以ST段抬高为主(非肺栓塞典型 “SⅠQⅢTⅢ” 表现),故排除。
➤气胸:气胸患者可出现胸闷胸痛,多见于年轻患者或有肺部基础疾病的中老年患者,多有剧烈运动、体力活动、情绪激动等气胸发作的诱因,可突然出现单侧胸痛或胸闷,听诊可闻及单侧呼吸音降低,心电图一般无明显特异性变化,胸片或CT见肺部压缩可明确诊断。本例患者双肺呼吸音对称降低,胸片无肺压缩征象,故排除。
➤肺部疾病:哮喘、C0PD等患者可引起胸闷等症状,有时与活动相关,该疾病患者一般有较长时间的病史,可反复出现冬季的咳嗽咳痰等,听诊可闻及双肺干湿啰音,胸片或肺部CT可见明确肺部病变。本例患者无肺部基础病史,主要表现为心肌梗死相关症状,故排除。
2.心梗合并心源性休克分类及管理
(1)分类
《2025 ACC专家共识声明:心源性休克的评估和管理》指出,心源性休克是一种心脏泵血功能急性衰竭导致的循环衰竭综合征,以低心输出量、组织低灌注为特征,表现为持续低血压(收缩压<90 mmHg)、器官功能障碍(如尿量减少、意识改变)及乳酸升高,根据SCAI临床分级可分为五期:
•A期(风险期):无休克表现,但存在高危因素(如广泛心肌梗死)。
•B期(代偿期):低灌注但血压正常(正常血压性休克)。
•C期(经典休克):低血压 + 低灌注,需单一药物或器械支持。
•D期(恶化期):需多药联合或升级器械支持。
•E期(终末期):循环崩溃,需持续心肺复苏或体外生命支持。
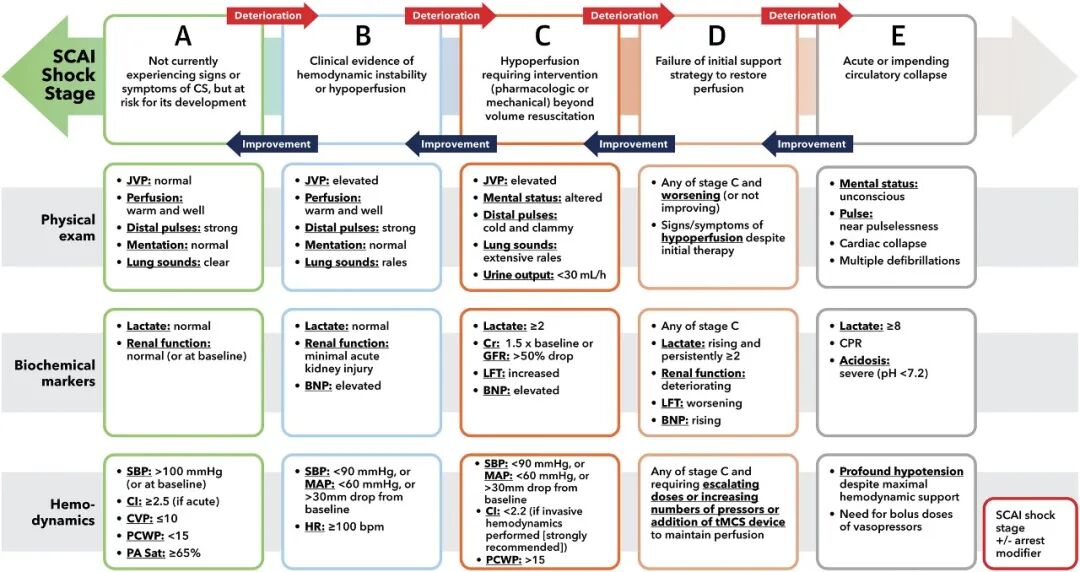
图1 心源性休克严重程度分期
(2)心源性休克管理
➤初始处理
对于确诊心源性休克的患者,建议将有创血流动力学评估与非侵入性心脏成像(如超声心动图或床旁超声,如可用)相结合,以更精确地描述心源性休克患者的表型特征、评估休克的严重程度,并指导心脏重症监护病房中临时机械循环支持(tMCS)的升级和撤机决策。
➤药物治疗
在心源性休克的治疗中,稳定与干预措施的及时性至关重要。首先,我们应考虑血流动力学支持,可使用正性肌力药物,如多巴酚丁胺和米力农,以及血管加压药物,如去甲肾上腺素,来维持患者的血压和器官灌注。
➤tMCS
《2025 ACC专家共识声明:心源性休克的评估和管理》建议,以下心源性休克患者可进行tMCS辅助治疗:
•在特定的STEMI和严重或难治性心源性休克患者中,植入微轴血流泵可合理降低死亡率(2A,B)。这一变化主要源于DanGer-SHOCK试验。该试验显示,微轴血流泵应用可显著降低180天全因死亡率,但导致的出血、肢体缺血和肾脏替代治疗等严重并发症风险增加,因此基于风险和死亡率降低的平衡,作出(2A,B)的推荐类别。
•在AMI-CS患者中,不推荐常规使用IABP或VA-ECMO,因其缺乏生存获益。
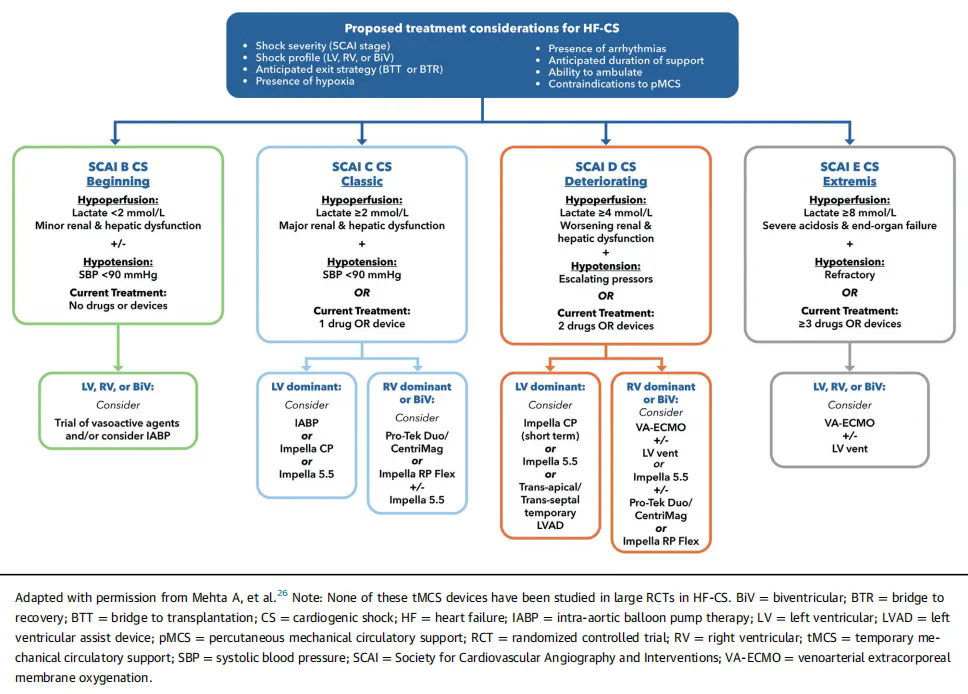
图2 AMI-CS患者管理
参考文献:Sinha SS, Morrow DA, Kapur NK, Kataria R, Roswell RO. 2025 Concise clinical guidance: An ACC expert consensus statement on the evaluation and management of cardiogenic shock. J Am Coll Cardiol 2025; 85: 1618-41. doi: 10.1016/j.jacc.2025.02.018.
施雪斐 医生
医学硕士,师从国医大师严世芸、王肖龙教授;上海中医药大学中医药国际化发展研究中心;上海中医药大学附属曙光医院心内科
现任中华中医药学会委员;中国康复医学会心血管疾病预防与康复专业委员会委员;CMAC医学事务生成式AI联盟委员;上海市中西医结合学会心血管病专业青年委员;上海市中医药学会心血管病专业青年委员
主持/参与国家自然科学基金项目、上海市三年行动计划、上海市“科技创新行动计划”、上海中医药大学大学生科创项目、上海中医药大学附属曙光医院四明青年基金项目
发表核心论文15篇,参编著作3部
主要研究方向:中西医结合防治心血管疾病、双心医学、肿瘤心脏病学
王肖龙 教授
二级教授,主任医师,博士研究生导师,博士后合作导师,上海中医药大学附属曙光医院心内科主任,西医内科教研室主任,心血管病研究室主任
现为中国中西医结合学会心血管病专委会副主任委员、中华中医药学会心血管病专委会副主任委员、上海市中西医结合学会心血管专业委员会主任委员
牵头或参与制定临床指南或专家共识22项,主持国家自然基金面上项目3项、上海市科委重大临床专项2项,以第一或通讯作者发表学术论文150余篇(其中SCI 30余篇,被引750余次),国家发明专利授权3项,作为主编、副主编教材或学术专著13部,获各级科技奖12项
研究方向聚焦中医药干预心肌缺血再灌注损伤、动脉粥样硬化及心力衰竭的临床和机制研究

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)