腰高比0.5:健康的警戒线!
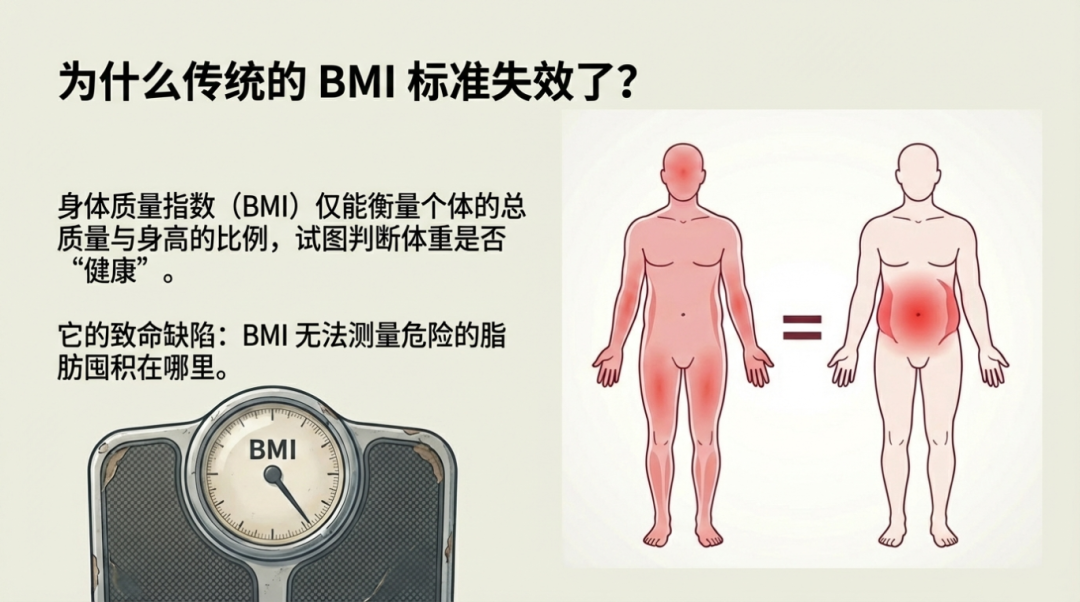
在内分泌临床实践中,体质指数(BMI)长期以来被视为衡量超重与肥胖的“金标准”。然而,随着代谢性疾病低龄化趋势的加剧,传统的评估模型正面临前所未有的挑战。
2026年2月25日,芝加哥大学(University of Chicago)近期发表在PLOS Global Public Health上的一项研究,为我们揭示了一个冷峻的现实:

对于青少年群体,腰高比(Waist-to-height ratio, WHtR)在预测糖尿病风险方面,表现出了远超BMI的敏感性与临床价值。

根据该研究对美国国家健康和营养检查调查(NHANES)2021-2023年数据的分析,约30.8%的10至19岁青少年处于糖尿病前期(prediabetes)水平。
这是一个令人不安的流行病学信号。回顾1999至2002年的数据,当时同年龄段(12至19岁)的患病率仅为约9%。短短二十余年间,青少年糖代谢异常的比例增加了两倍有余。这意味着,几乎每三个美国青少年中,就有一个正徘徊在
为何传统的BMI在青少年糖尿病筛查中显得有些力不从心?研究者指出,BMI虽然能反映整体体重状态,却无法有效区分肌肉与脂肪,更无法体现体脂的解剖学分布。
芝加哥大学博士生Eric Peprah Osei的研究表明,腰高比(计算方式:腰围除以身高)是比BMI更可靠的指标。 该研究提出:
0.5的警戒线:青少年的腰高比达到或超过0.5,即意味着其中腹部存在过量脂肪堆积。
146倍的风险跃迁:数据显示,WHtR ≥ 0.5的青少年,患糖尿病前期或2型糖尿病的可能性是普通人的146倍。
这种惊人的相关性提示我们,脂肪的“阵地”分布比脂肪的总量更具致病性。
该研究中一个极具争议且引发学术界深思的结论在于:在经过多变量调整后,久坐行为、体力活动、总能量摄入及糖分消费等生活方式变量,并未能成为糖尿病前期或2型糖尿病的独立预测因子。
这一发现与全球普遍认知的“饮食与运动决定论”形成了鲜明对比。研究暗示,个体携带的超额脂肪(特别是腹部脂肪)对代谢的影响,可能已经超越了单纯的生活方式干预所能解释的范畴。这或许解释了为什么在某些高度肥胖的青少年身上,单纯的生活方式改善在扭转代谢趋势方面显得孤掌难鸣。

作为内分泌科医生,我们需要重新审视临床筛查的工具箱:
普及腰围测量: 在儿科和内分泌科门诊,应将腰围测量作为常规项目。WHtR ≥ 0.5应被视为强烈的临床预警信号。
早期识别糖前期: 鉴于目前近三分之一的青少年已处于糖前期,早期的糖耐量筛查不应仅局限于高BMI人群。
政策与药物干预的新视点: 随着公共卫生政策对肥胖问题的重视,包括GLP-1类药物在内的干预手段正逐渐走入公众视野,旨在通过控制肥胖来解决慢性病危机。
如果说BMI是评估健康的“粗线条”,那么腰高比则是观察代谢风险的“显微镜”。在青少年肥胖率激增的今天,我们不仅要关注孩子“重不重”,更要关注他们的“腰围长不长”。识别出那0.5倍身高的危险红线,或许正是我们阻断青少年向糖尿病转化的关键一环。
信源
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)