前言
胆道癌(BTC),包括
患者基本情况
患者信息:女性,59岁
主诉:过去三个月出现进行性左侧胸壁疼痛和无意中体重减轻5公斤
个人史及家族史:无殊
既往史:接受过肝内
入院检查
体格检查:
左乳质地偏硬,乳头内陷,表面皮肤增厚;左腋窝可触及一约3 cm大小、质硬、固定、无压痛的肿大淋巴结。腹部检查未见明显异常。
影像学检查:
乳腺超声显示左乳不规则低回声区,内部血流信号增多(图1A)。乳腺X线摄影示左乳腺体结构扭曲、实质密度增高,伴轻度乳头内陷及左腋窝淋巴结肿大(图1B、C)。
增强乳腺MRI显示左乳外上象限可见范围约7.6 cm×1.7 cm×4.7 cm的广泛非肿块强化,未见离散的肿块影;同时伴有同侧腋窝及纵隔淋巴结肿大,评估为BI-RADS 5类(图1D)。
腹部对比增强MRI显示肝脏可见一不规则占位(8.4 cm×6.2 cm),伴肝内胆管扩张,病灶紧贴胸壁及心包,提示局部侵犯可能(图1E、F)。
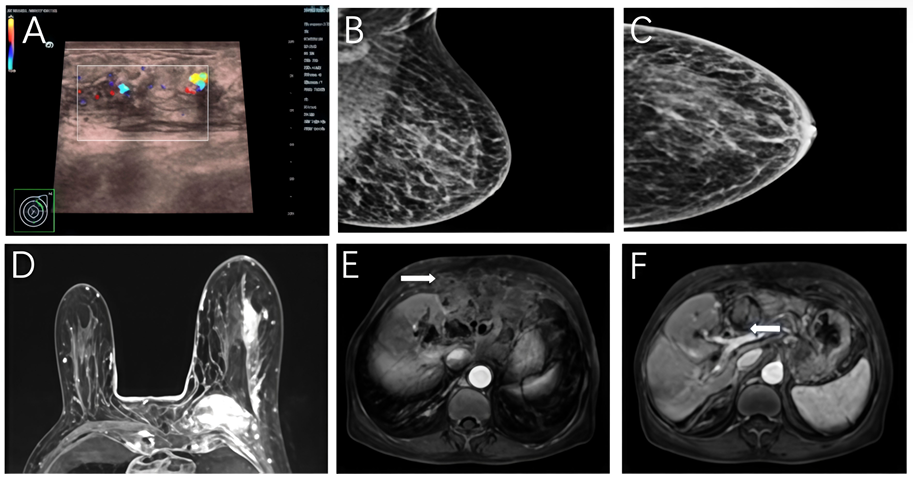
图1 影像检查
胸部CT证实左乳腺体增厚、腋窝淋巴结肿大及双肺多发转移灶。
全身
病理学检查:
组织学检查显示为浸润性腺癌,呈相似的黏液样形态。
免疫组织化学检测示肿瘤细胞弥漫表达CK19和IMP3,CDX2呈局灶阳性,Ki-67增殖指数达80%;乳腺谱系特异性标志物GATA3、ER、PR及HER2均为阴性;E-钙黏蛋白弥漫阳性,而P63、CK5/6、CK7和CK20均为阴性(图2、图3)。该免疫表型高度支持肿瘤起源于胆道系统,而非原发性
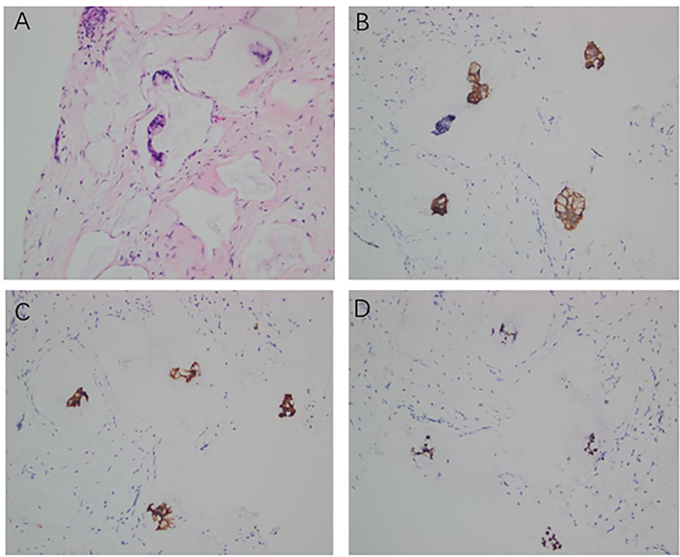
图2 肝病变的病理和免疫组化特征
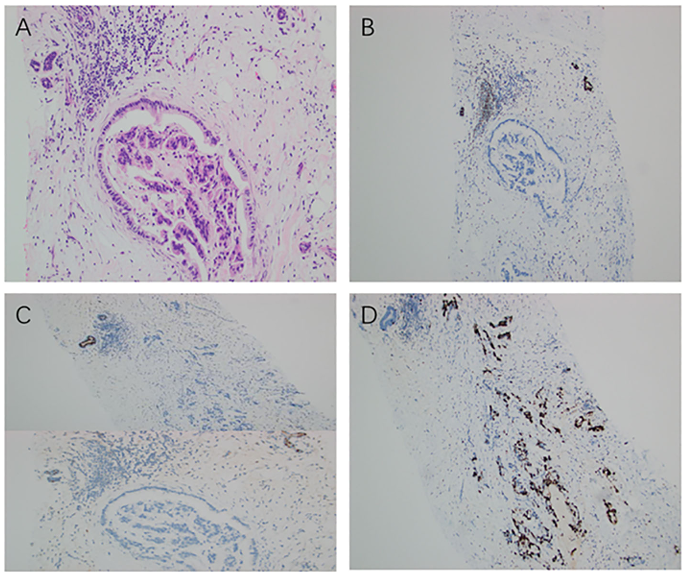
图3 乳腺病变的病理和免疫组化特征
疾病诊断
晚期胆道癌(cT4N3M1),伴多发性转移(包括乳腺转移)。
病例讨论
本例的核心挑战在于鉴别乳腺病变为原发或转移性。乳腺转移性肿瘤约占乳腺恶性肿瘤的0.1%~5%,而源于胆道癌者尤为罕见,文献累计不足15例。其影像学表现(如非肿块强化、缺乏毛刺征及微钙化)虽具提示意义,但易与原发性乳腺癌混淆。确诊关键在于病理与免疫组化:本例乳腺及腹壁病灶穿刺活检均显示为形态相似的黏液样腺癌;免疫表型为CK19(+)、IMP3(+)、CDX2(局灶+)、Ki-67(80%),而乳腺谱系标志物GATA3、ER、PR、HER2均为阴性。这一表型有力支持胆道起源,排除了原发性乳腺癌。对于疑难病例,二代测序可进一步确认克隆起源并识别FGFR2融合等靶向治疗靶点。
胆道癌乳腺转移机制未明。本例肿瘤保留E-钙黏蛋白表达,提示转移过程中可能存在部分或可逆性上皮-间质转化;黏液样形态可能通过黏蛋白介导的保护作用促进肿瘤细胞在乳腺微环境中定植,与“种子与土壤”假说相符。
晚期胆道癌乳腺转移以全身治疗为核心,标准吉西他滨联合顺铂方案可延长生存;针对特定分子改变者可考虑靶向治疗。乳腺局部病灶处理应以诊断或姑息为目的,根治性手术不能改善预后。本例患者已转诊接受全身治疗。
撰写:Aurora
排版:Aurora
执行:Aurora
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)