导读:肌张力障碍不是肌张力的障碍,那什么是肌张力障碍?如何诊断肌张力障碍?肌张力障碍就是最终的诊断吗?能简单一点吗?
作者:陈小慧
本文为作者授权医脉通发布,转载请务必于文首注明作者和来源“医脉通”。
运动障碍疾病需要首先判断一种运动障碍类型,然后判断疾病。并不是所有运动的问题都叫运动障碍病,运动障碍疾病又称锥体外系疾病,表现形式可分为运动增多和运动减少。其中,运动减少包括运动迟缓、运动缺失、运动减小;运动增多又可分为jerky和non-jerky的,前者包括肌阵挛、舞蹈症(包括偏身投掷)、抽动症;non-jerky的包括震颤和肌张力障碍(包括手足徐动)。
总之,识别运动障碍类型在疾病诊断中很重要,运动障碍的描述一定要看视频,所以会结合很多视频,大多来自文献。
先说肌张力障碍。肌张力障碍的发病率约为PD的1/3~1/4,目前病理生理机制还不是很清楚。
一、什么是肌张力障碍?
扣定义总是很有用滴。
运动障碍杂志上《Phenomenology and classification of dystonia: a consensus update》一文中对肌张力障碍的定义如下:
Dystonia is defined as a movement disorder characterized by sustained or intermittent muscle contractions causing abnormal, often repetitive, movements, postures, or both. Dystonic movements are typically patterned and twisting, and may be tremulous. Dystonia is often initiated or worsened by voluntary action and associated with overflow muscle activation.[1]
|
其实,是这样的。肌张力障碍原因是肌肉的持续和/或间断收缩。持续收缩引起姿势异常;间断收缩引起肌张力障碍运动,而且这种异常姿势和运动典型表现是具有固定模式的,与自主运动有关的。定义与诊断直接相关。
关键词:运动障碍;持续或间断肌肉收缩;异常运动和/或姿势(重复性);模式化;随意运动诱发或加重。
说到这里,之所以肌张力障碍容易误诊,是因为翻译过来感觉的名字不是很直接,肌张力障碍的英文是dystonia,tonia为肌张力没错,但是dys-更是一种失调,而肌张力障碍应该说是主动肌和拮抗肌收缩的失调,才导致的持续性或间断肌肉收缩。
其实历史上肌张力障碍被叫过很多名字。肌张力障碍(dystonia)的命名是来自1911年Oppenheim提出的“dystonia musculorum deformans”,在1911年Oppenheim论文的描述中其实是有两个名字,他的原文是这样的“during my efforts to delineate the methodology of the disease through an incisive name, I have selected the titles dysbasla lordotice progressive and distonia musculorum deforrmans, and prefer the latter”。所以dystonia这个词是Oppenheim造出来的。
但是更早的时候相关症状就有描述,1893年Gower描述这种症状叫“Tetanoid chorea”——痉挛样舞蹈症?还是蛮形象的;1908年Schwalbe描述为“Maladie des tics(德语)”,翻译过来是“tonic cramp with hysterical symptom”——痉挛伴癔病样症状?翻译不好,大家自行翻译吧。历史在此不细说,总之,这种症状在早期各家有各家的描述,但Oppenheim造出来的dystonia还是沿用至今。
此外,肌张力障碍是一种症状、体征或运动障碍表现形式?还是一种疾病或综合征诊断?肌张力障碍被认为是一种运动障碍表现,而非疾病,特别是在Wilson发表Wilson’s病的论文(1912年)后,而且陆续报道在脑炎后也可出现肌张力障碍(1918年至1926年)。所以,患者来了,主诉姿势或运动异常;我们查体了,观察了,判断是肌张力障碍(体征/形式),再结合其他体征和检查,最后判断肌张力障碍的分类、疾病或综合征。
二、如何判断运动障碍形式为肌张力障碍?
首先,肌张力障碍的核心特点是“异常姿势”,根据定义也可以看出来。
其次,这种异常姿势伴有独特其他现象,对诊断也具有重要权重。
独特现象1:任务特异性
任务特异性是指在执行特定任务的时候可诱发肌张力障碍,如书写痉挛的患者,写字时可诱发肌张力障碍;下肢肌张力障碍的患者在平地上前行时可出现肌张力障碍,而后退或上楼梯完全正常,某种意义上说也是任务特异性。
独特现象2:镜像现象
以书写痉挛为例,镜像运动是指正常一侧手写字时,患侧也可诱发出肌张力障碍,就像镜像一样。这种现象也叫overflow,总之就是患肢对侧执行任务时,可在患侧诱发出肌张力障碍的现象。
独特现象3:哑巴点(null point)
Null point大家自己翻译吧,我就大条地翻译成哑巴点。这个是指在某一种姿势下,肌张力障碍消失或明显缓解。比如说颈部肌张力障碍性震颤的病人,当转向肌张力障碍一侧时震颤运动加重,而向对侧运动时震颤改善。
独特现象4:感觉诡计
感觉诡计是指肌张力障碍可以通过外界物体或本人的触摸改善。临床上常见斜颈的病人,通过把手放在脖子上,脖子就正过来了;有的下肢肌张力障碍的病人,后背背着一个人,走路就完全正常了。而且,视频中还显示了一个特点:当患者自己把手放在脸上时,斜颈改善,当别人把手放在她脸上时却没有明显相关,提示内在和外在感受刺激是不一样滴。
独特现象5:状态相关
状态相关是指肌张力障碍在某种功能状态下可改善或加重。比如说,肌张力障碍在紧张、激动时往往加重;眼睑痉挛的患者讲话时肌张力障碍可能稍有缓解。
前三种独特现象可以理解为运动相关;而第四种感觉诡计为感觉相关。因此,除了姿势异常外,运动相关性、感觉相关性和状态相关性也是十分重要的。其中,任务特异性、感觉轨迹具有一定的特异性,而镜像现象、状态相关在其他运动障碍中也较为常见,比如
这些特点对鉴别假性肌张力障碍很有帮助,如卒中后皮质脊髓束受累导致的肢体某种异常姿势、面神经麻痹。假性肌张力障碍往往表现为与运动、姿势不相关,睡眠、休息不缓解或消失,紧张、焦虑无加重,无感觉轨迹。此外,假性肌张力障碍还有临床其他证据,如病理征阳性,或周围神经受累(如面瘫)导致的假性肌张力障碍可有示齿、鼓腮力弱、额纹不对称、
三、肌张力障碍可有运动增多表现
肌张力障碍可以有运动增多的特点,表1总结了几种类型运动增多的典型运动特点。

下面的视频展示了这种运动增多表现:
注意,这是典型特点,有的不典型的较快速的肌张力障碍和肌阵挛不好区别;有的肌张力障碍合并一定的节律性,与震颤不易鉴别。包括肌张力障碍性震颤和肌张力障碍相关震颤,其本身与
四、总结
最后,以文献[2]中的流程图做总结,供参考,因为这个流程图也有一定缺陷,但是还是不错滴!
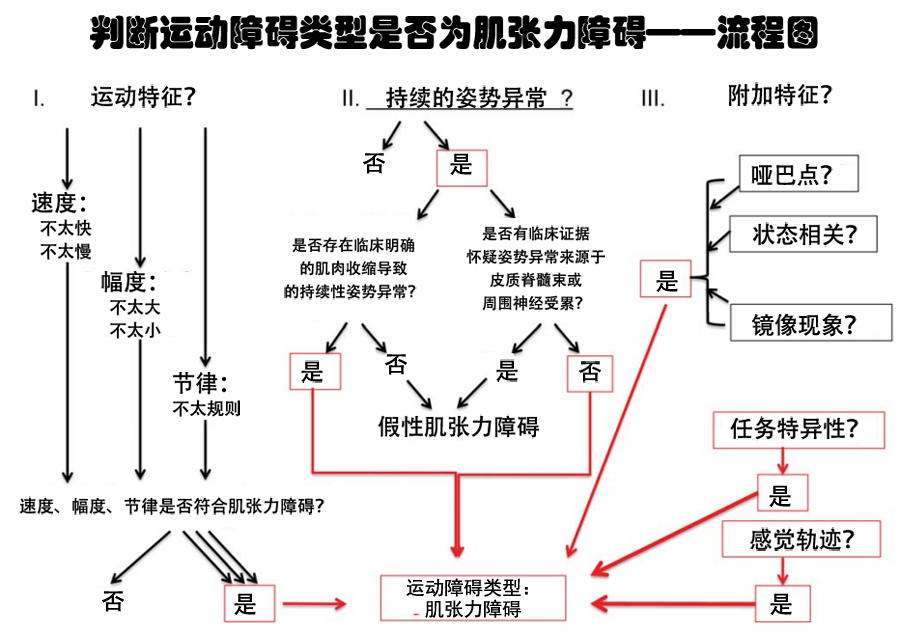
肌张力障碍核心特点为“异常姿势”(中间),但异常姿势需鉴别是否为假性肌张力障碍,当不存在运动、感觉、状态相关性时,需寻找病理征、面瘫、肌电图等假性肌张力障碍的临床证据。
肌张力障碍还可有运动增多表现,形式为不太快、不太慢、步态有节律、幅度不太大也不太小(左),当然有不典型的,需要结合运动的方向性、模式是否固定等综合征判断。
此外,肌张力障碍不论是姿势异常还是运动增多,还有较为独特的表现,包括任务特异性、感觉轨迹等(右)。
其实吧,不知道大家有没有剧烈运动打羽毛球后屁股疼的体会,那种体会就类似肌张力障碍异常姿势:上楼梯时疼得脚一拐一拐的,下楼梯完全正常,平地上走也好很多。不过肌张力障碍可不是因为那种酸痛导致异常姿势,但有时因为异常姿势导致疼痛,我只是做个不恰当的比喻。这篇小文是把肌张力障碍作为体征/运动障碍表现形式写的,之后会写肌张力障碍的分类、治疗之类的。一步一步来……
参考文献
1. Albanese, A., et al., Phenomenology and classification of dystonia: a consensus update. Mov Disord, 2013. 28(7): p. 863-73.
2. Frucht, S.J., The definition of dystonia: current concepts and controversies. Mov Disord, 2013. 28(7): p. 884-8.
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)