
郁胜强教授
1. 诊断标准与命名规范化
对于已知遗传原因的患者应采用“疾病名称+基因名称”的命名法,并需注明PKD1致病性变异为截短型(T)或非截短型(NT);未进行基因检测或基因检测未明确者,仍沿用ADPKD诊断。
2.分层诊断策略
诊断需结合家族史、影像学及基因检测三大要素:
有家族史者:依据影像学手段进行诊断(表1)。
表1 ADPKD超声诊断和排除标准

ADPKD MRI诊断标准为肾囊肿总数≥10个,<5个则排除(适用16~40岁人群)。
无家族史者:推荐PKD基因测序。
KDIGO 2025版ADPKD指南建议所有患者进行基因检测,以明确诊断、确定致病基因与变异类型,并为预后评估提供依据。
3.儿科诊断的特殊考量
儿童诊断应采用家庭参与的共同决策模式。首选超声成像方法,需注意的是,ADPKD家族史阳性儿童发现单个肾囊肿即高度提示诊断;超声未发现囊肿不能排除高危儿童和青少年的ADPKD;肾囊肿但无ADPKD家族史的儿童,应检查父母(若父母年龄<40岁则检查上一辈)以明确诊断;VEO~ADPKD或非典型表现者必须进行基因检测;肾囊肿但无ADPKD家族史的儿童应进行基因检测。
1.肾脏总体积(TKV)的核心地位
TKV是评估疾病进展的关键生物标志物。在疾病早中期,患者肾功能可能无明显变化,但TKV已逐步增加。TKV年增长率越高,患者进入ESRD时间越早。
2.梅奥分型
基于TKV年增长率的梅奥分型将患者分为:
1型(双侧,弥漫):约占所有ADPKD病例的95%,表现为双肾累及、同步增大、肾脏体积与肾功能相关,其中1C~1E阶段为快速进展期。计算公式:左肾体积+右肾体积=TKV,TKV/身高= htTKV,将htTKV和患者年龄画在Mayo图上,即可判断患者进展速度。值得一提的是,上海长征医院的TKV测量平台已投入使用多年;
2型(单侧、节段性、不对称):约占所有ADPKD病例的5%,htTKV不预测eGFR下降。
3.人工智能(AI)驱动的体积测量革命
基于3D U-Net-Transformer的AI系统可自动测量肾体积、肝体积及囊肿体积,精度接近人工专家。这一技术显著提升了筛查效率,支持个体化风险评估,并可在新药研究中作为结构终点。
4.PROPKD评分系统
结合临床症状和基因型进行病情进展风险评估。性别(男性1分)、35岁前
5.快速进展型ADPKD中国专家共识标准
下列6项中符合3项即可确诊为快速进展型ADPKD:
典型ADPKD家系中有患者在55岁以前进展至ESKD;
35岁之前出现需要药物治疗的高血压、囊肿出血或感染;
每年估算肾小球滤过率(eGFR)下降>2.5ml/(min·1.73m²),连续5年;
每年TKV增长率≥5%;
梅奥诊所型1C至1E;
PKD1截短型变异。
6.与ADPKD肾病严重程度相关的因素:致病基因、变异类型、家族中肾病进展的严重程度、性别(男性)、超重和肥胖、高盐摄入。
托伐普坦是目前FDA唯一获批用于治疗快速进展型ADPKD药物。但需注意:严格确认患者处于快速进展期,治疗起始阶段应进行剂量调整优化(图1),并需监测与管理肝功能。
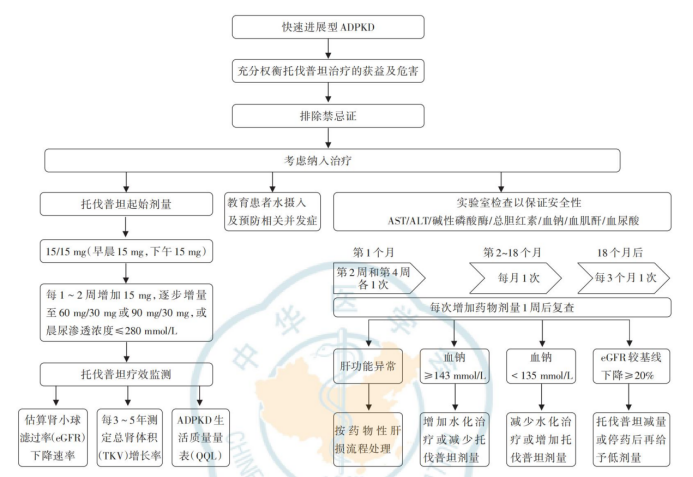
图1 治疗流程
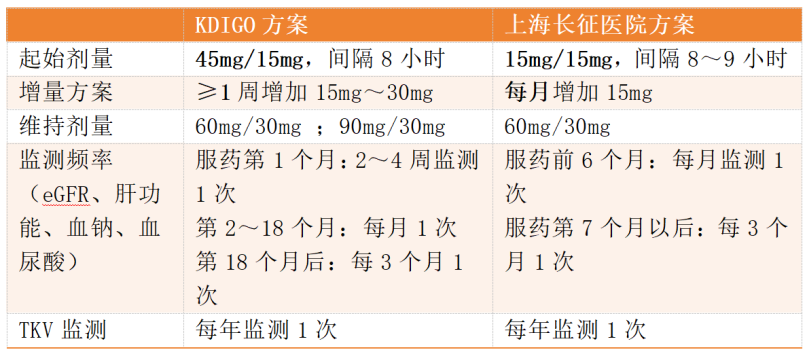
托伐普坦治疗ADPKD的剂量方案存在国际指南与本土实践的差异,在起始剂量、增量节奏及监测频率上各有侧重,详见表2。
表2 国内外托伐普坦治疗ADPKD用法用量及监测对照表
对于肝功能异常管理,若AST、ALT、胆红素增加至>2倍ULN或>基线值的2倍(即使<2倍ULN),或/和出现多种高度提示
目前,正在进行的ADPKD药物临床试验,miRNA~17抑制剂、反义寡核苷酸(miRNA~21)等新药物正处于临床试验阶段,均显示出一定的疗效。
ADPKD是一种多系统疾病,且相关并发症较多(如高血压、
1.高血压
高血压是促进肾功能恶化的关键危险因素。2025 KDIGO指南推荐更严格的控压目标:
18~49岁CKD G1~G2期患者,家庭自测血压目标为<110/75 mmHg,G3~G5期患者
50岁以上或CKD G1~G5期患者,收缩压目标为<120 mmHg(若耐受);
对于儿科患者建议将血压控制在≤年龄、性别和身高类别人群的50%百分位或≤110/70 mmHg。
治疗方面,首选高血压治疗药物为RAS阻断剂(ACEi/ARB),但需避免双联阻断。
2.颅内动脉瘤
需教育患者识别“雷击样
3.多囊肝
发生率达80%,女性更重,尤其三次以上
4.终末期ADPKD治疗
5.生活方式
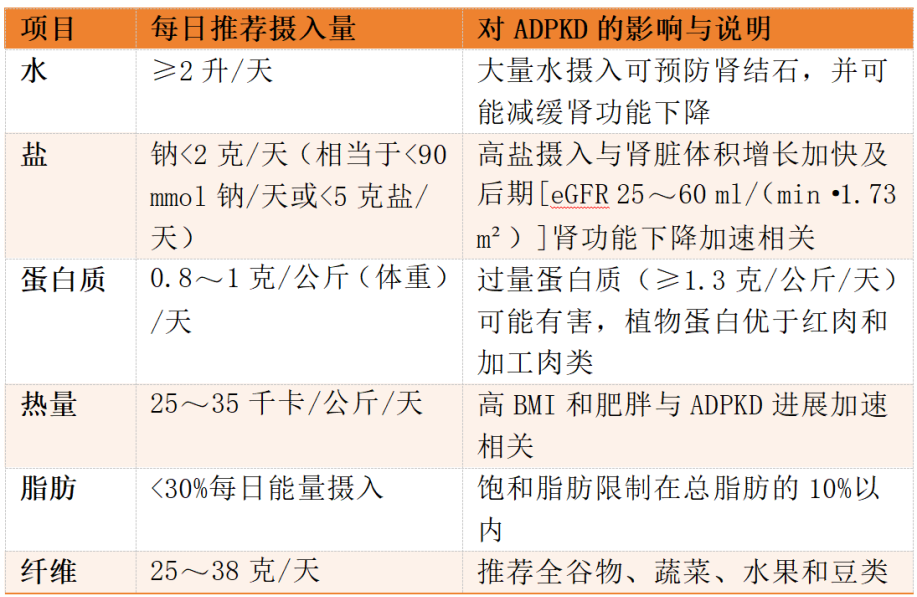
成年ADPKD患者应每周进行至少150分钟的中等强度体育活动,或根据心血管和身体耐受性调整强度,每周进行至少1小时的力量训练,每周两次。营养摄入见表3。
表3 ADPKD和CKD G1~G4患者的营养指导
6.生殖干预
育龄女性ADPKD的医疗保健包括激素治疗(如避孕)、孕前咨询和妊娠管理。在遗传阻断方面,利用胚胎植入前遗传学检测技术阻断遗传,2016年中国已诞生通过MALBAC-PGT技术阻断ADPKD遗传的健康婴儿。
7.ADPKD患者管理
共同决策应作为ADPKD患者管理的核心,终身管理应遵循全面、多学科和整体护理路径。
来源 | 第11届海上肾脏论坛
医脉通是专业的在线医生平台,“感知世界医学