
引言
对于数亿
近日,一项由上海交通大学医学院附属瑞金医院
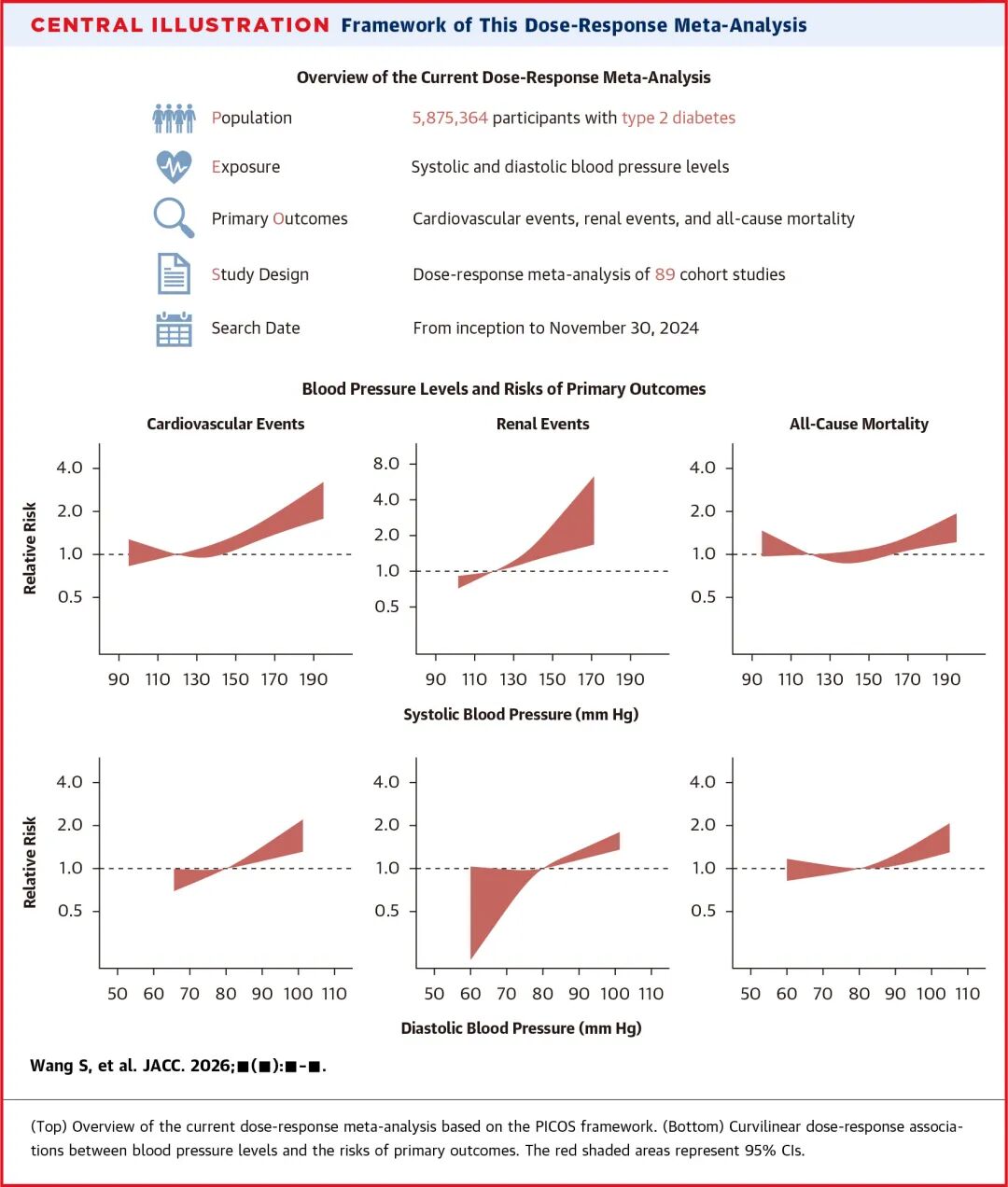
研究背景:血压管理与心肾结局的未解之谜
研究设计
研究系统检索了截至2024年11月30日在三大数据库中发布的文章,最后纳入了113篇文章的89个队列研究,涵盖587万余名T2DM患者。采用一阶段混合效应剂量反应荟萃分析方法,评估
主要结局包括全因死亡率、心血管复合事件(发生至少两项以下事件:冠状动脉疾病(CAD)、
研究结果:颠覆认知:低血压的“风险”从何而来?
1. SBP与死亡之间存在“J型”曲线,但原因可能不是低血压本身
在初步分析中,SBP与全因死亡率确实呈现“J型”关系,即在较低血压水平(如<120 mmHg)时,死亡风险有轻微上升趋势。与此同时,我们发现SBP和心血管事件之间也存在“J型”关联,SBP水平较低时风险趋平(图1)。
然而,当研究者排除了基线已患有
这意味着什么呢?很可能是一些严重疾病(如心力衰竭、晚期癌症)本身会导致血压降低,同时显著增加死亡风险。这种“反向因果”扭曲了早期的观察结果。本研究提示,对于没有严重共病的糖尿病患者,较低的血压本身并未带来额外的死亡风险。
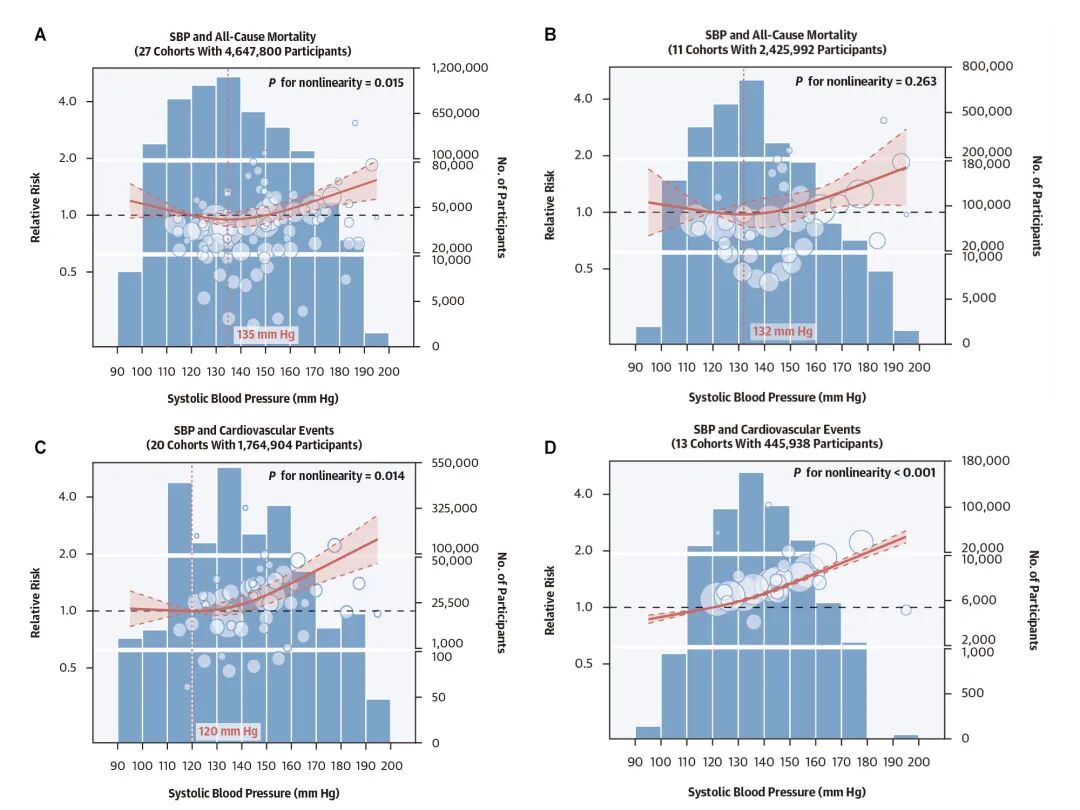
图1. 血压水平与主要结局的剂量反应关联结果。
B和D为排除了基线已患有心血管疾病或癌症的患者后结果。红色实线表示相对风险,阴影区域代表95% CI;红色垂直线表示在J形曲线中导致结局风险最低的血压水平。每个圆圈代表研究中的某一血压类别,同一研究中可能存在多个圆圈,分别代表不同的血压分类。圆圈的位置表示不同血压类别下的相对风险估算值,其大小与标准误差成反比(不同结局之间的标准误差不可直接比较)。蓝色条状图表示在每个10 mmHg的收缩压区间或5 mmHg的舒张压区间内参与者的数量。
2. 血压对心肾的明确保护作用:血压越低越好
心血管事件(图2):研究观察到SBP和心血管死亡率之间存在线性趋势。尽管在SBP<120 mm Hg时未观察到CAD或卒中风险具有统计学意义的显著降低,但这两种结果均随SBP水平呈现单调趋势,DBP水平和次要心血管结局也观察到类似的结果。即血压越高,风险越高。在可观察的低血压范围内,并未发现风险升高。通过对于SBP与全因死亡、心血管事件的系统性分析表明,SBP每升高10 mmHg,心血管事件风险会增加6%(RR: 1.06; 95% CI 1.04-1.08)。DBP每增加5 mm Hg,全因死亡率增加4%(RR: 1.04; 95% CI 0.99-1.10),心血管事件相对风险增加6%(RR: 1.06; 95% CI 1.02-1.10)。
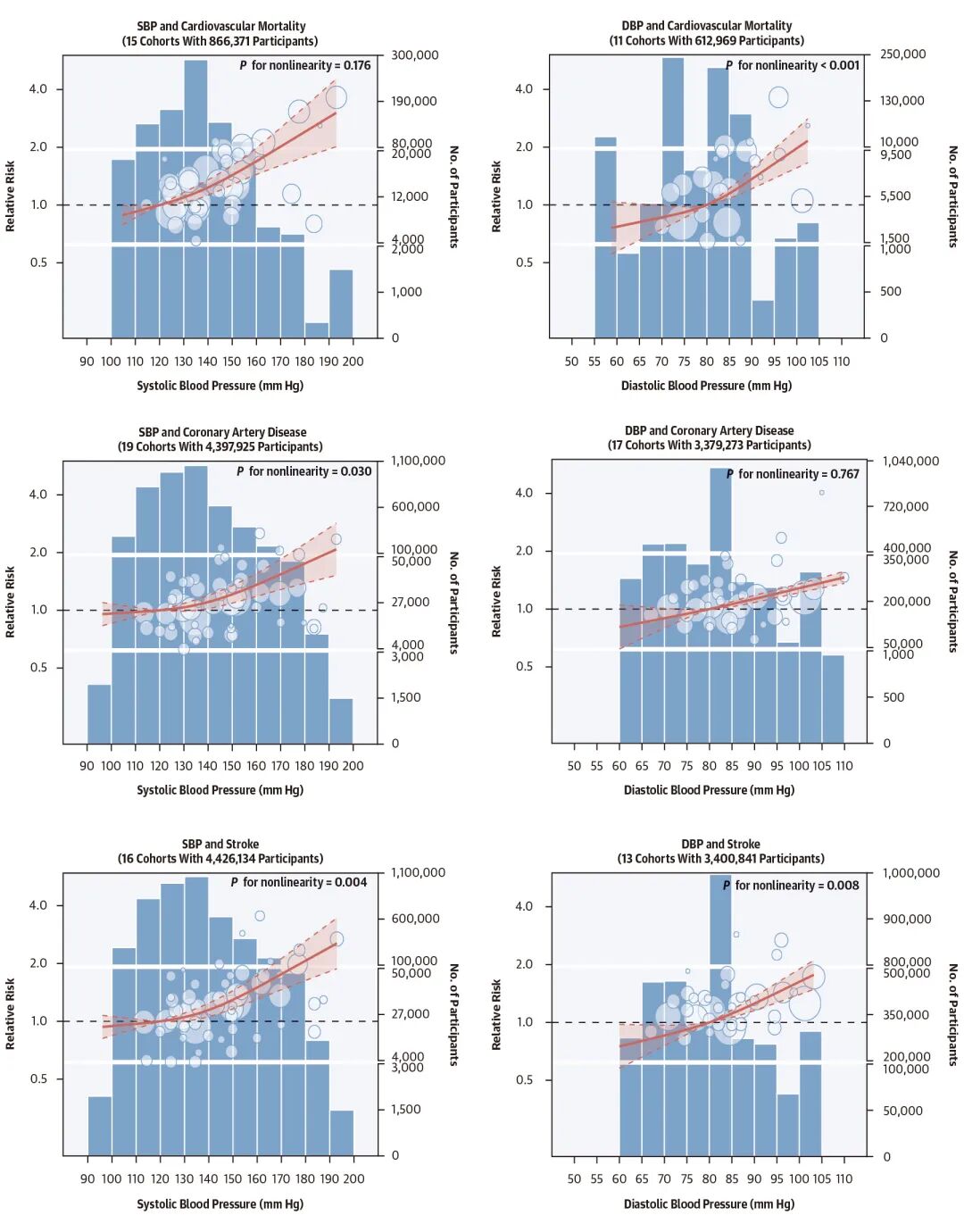
图2. 血压水平与次要心血管结局的剂量反应关联结果。
红色实线表示相对风险,阴影区域代表95% CI。每个圆圈代表研究中的一个BP类别,多个圆圈可能对应同一研究的不同类别。圆圈位置表示跨BP类别的相对风险点估计,大小与标准误差成反比(不适用于各结果)。蓝色条表示每个10 mmHg SBP或5 mmHg DBP间隔内的参与者人数。
肾脏事件(图3):血压与所有肾脏结局(包括eGFR下降、蛋白尿进展、ESRD)均显示出清晰的线性或正单调模式。系统性分析结果显示,SBP每升高10 mmHg,肾脏事件风险会增加22%(RR: 1.22; 95% CI 1.11-1.34)。DBP每增加5 mm Hg,肾脏事件风险增加10%(RR: 1.10; 95% CI 1.00-1.22)。
这表明,积极控制血压对保护心脏和肾脏有明确益处。
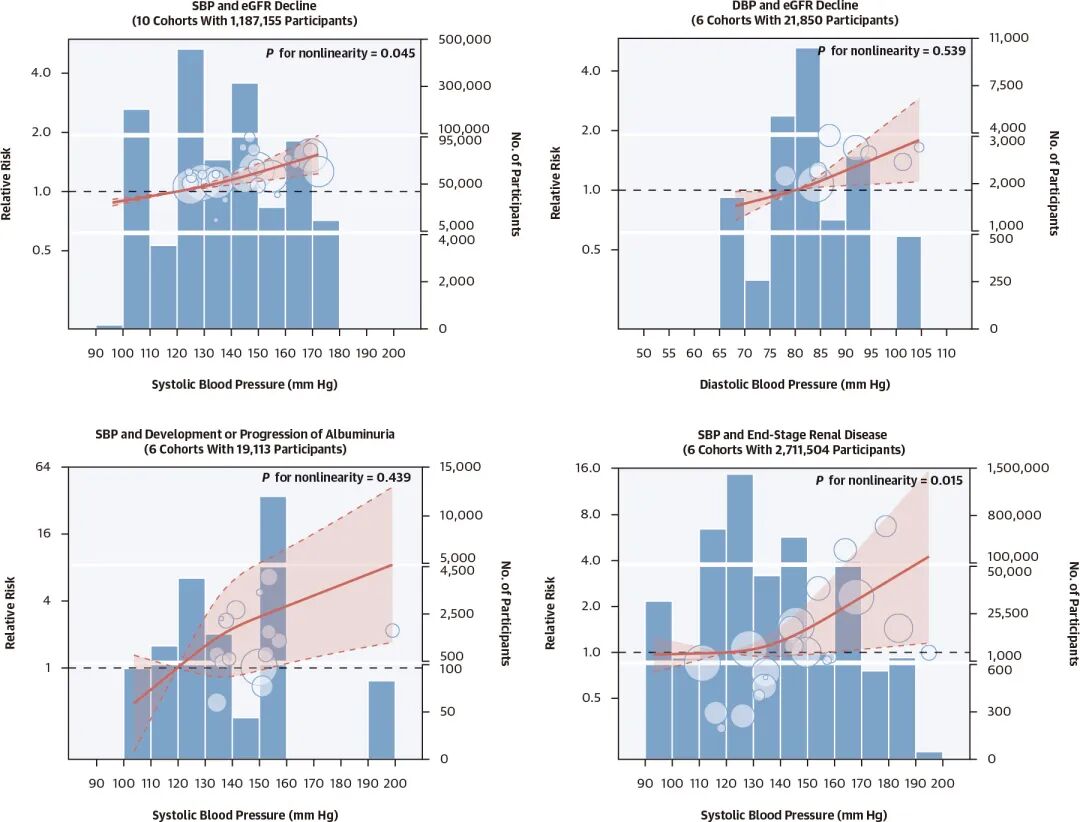
图3. 血压水平与次要肾脏结局的剂量反应关联结果。
红色实线表示相对风险,阴影区域代表95% CI。每个圆圈代表研究中的一个BP类别,多个圆圈可能对应同一研究的不同类别。圆圈位置表示跨BP类别的相对风险点估计,大小与标准误差成反比(不适用于各结果)。蓝色条表示每个10 mmHg SBP或5 mmHg DBP间隔内的参与者人数。
研究意义:消除降压恐惧,积极血压管理
破除“降压恐惧”:它有力地挑战了“血压过低有害”的旧观念,减轻了患者和医生在强化降压时的顾虑。证据表明,所谓的“害处”很可能源于混淆因素。
支持积极管理:研究为将T2DM患者的血压控制在<130/80 mmHg,甚至对部分患者考虑更严格的目标(如<120/80 mmHg),提供了强大的观察性数据支持,这与近年来的多项重磅临床试验结论一致。
突出肾脏保护:研究特别强调了血压与肾脏风险的强线性关系,凸显了严格控压对于预防糖尿病肾病这一常见且
这项研究对广大糖尿病患者意味着什么?
无需过度焦虑:如果您没有严重的
“越低越好”有前提:降压目标应个体化,需由医生综合评估。研究并未鼓励所有人都无限制地降低血压,而是厘清了在常见目标范围内低血压的安全性。
关注肾脏信号:这项研究再次提醒,糖尿病患者的血压管理,肾脏受益是核心目标之一。定期检查尿微量
研究的局限与展望
研究者也坦诚了局限性:基于群体数据的荟萃分析无法完全替代随机对照试验来确定因果关系;不同研究对血压的测量、结局的定义存在差异。未来,需要结合个体水平数据,并更精细地考虑时间变化因素,来进一步验证这些关系。
原文链接:
https://www.jacc.org/doi/10.1016/j.jacc.2025.10.068IF: 22.3 Q1

王卫庆
主任医师,教授,博士生导师
国家代谢性疾病临床医学研究中心主任,中国医学科学院学部委员,上海交通大学医学院附属瑞金医院内分泌代谢病科科主任,上海市内分泌代谢病研究所副所长,中华医学会内分泌学分会主任委员,中国医师协会内分泌代谢科医师分会副会长
王卫庆教授长期致力于代谢疾病机制、防控与标准化管理。主持国家重点研发计划、国家自然基金重点项目等国家级课题10余项。长期专注代谢性疾病的病因机制、精准诊疗与标准化管理研究,提出“激素—代谢稳态”理念,建立能量代谢精准测定方法,推动脑肠轴调节理论发展,主持大规模临床队列研究,构建我国代谢疾病MMC管理体系,为国人2型糖尿病、高血压、肥胖等重大慢病的防控与诊疗提供系统解决方案。担任《Journal of Diabetes》与《中华内分泌代谢杂志》副主编。在NEJM,Nature等国际期刊发表论文500余篇,被引近3万次。四次获国家科技进步二等奖。荣获国家卫健委医学高层次人才计划、谈家桢生命科学奖、“吴阶平-保罗杨森医学奖”、第二届国之名医卓越建树奖、首届国家杰出医师、上海工匠等荣誉。

主任医师,教授,博士生导师
上海交通大学医学院党委常委、副院长,上海市内分泌代谢病研究所所长,上海交通大学医学院附属瑞金医院内分泌代谢病科
毕宇芳教授长期从事内分泌代谢病的临床、教学与研究工作。主要学术兼职有中华医学会内分泌学分会副主任委员、上海市医学会内分泌专科分会候任主任委员。学术成果以第一或通讯作者在N Engl J Med、JAMA、BMJ、Nat Med等国际学术期刊发表论文120余篇,主持国家重点研发计划重点专项、国家科技重大专项等国家级项目,以第一完成人获教育部科技进步一等奖、上海市科技进步一等奖。入选教育部长江学者特聘教授、国家百千万人才工程有突出贡献中青年专家、上海领军人才、上海医学领军人才。获评全国“三八”红旗手、上海市“三八”红旗手标兵、上海市巾帼创新奖、上海市杰出专科医师奖、上海市教卫工作党委系统优秀党务工作者等称号。

徐瑜
研究员,教授,博士生导师
上海交通大学医学院附属瑞金医院内分泌代谢病学科、国家代谢性疾病临床医学研究中心,国家自然科学基金优秀青年、国家高层次人才计划青年拔尖人才,兼任
徐瑜教授长期从事2型糖尿病与心血管代谢性疾病的流行病学与随机对照临床研究。研究成果于N Engl J Med, JAMA, Lancet, BMJ, Lancet Diabetes Endocrinol, Lancet Public Health等杂志发表第一或通讯作者SCI科研论文80篇。作为项目负责人承担国家重点研发计划“重大慢性非传染性疾病防控研究”重点专项,国家自然科学基金等多项国家级和省部级科研项目。获“上海市领军人才”、“上海市青年拔尖人才”、“上海市浦江人才”等荣誉称号,多次入选爱思唯尔中国高被引学者。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)