随着超声技术的普及和影像学分辨率的提升,
为了应对日益严重的“过度诊疗”挑战,并解决临床中关于不确定性结节(U3)、亚厘米结节及功能性结节的管理困惑。2026年3月,英国甲状腺协会(BTA)与英国内分泌和甲状腺外科医生协会(BAETS)于Clin Endocrinol联合发布了2026版《甲状腺结节的评估与管理:英国甲状腺协会(BTA)、英国内分泌与甲状腺外科医师协会(BAETS)及合作机构的联合共识声明》。
2026版共识的建议核心是"精简策略"——在确保医疗安全的前提下,减少甲状腺结节的过度评估与过度干预,可以简单总结为:
太小的意外结节:别报、别查、别管。
干活的结节(热结节):别扎、别穿刺。
确定良性的结节:无需频繁随访,大胆让病人出院。
医生把精力集中在那些真正有风险(如 PET 显像亮、年轻人、或者长得快的)结节上。

在本部共识中,“生化指标”的地位在甲状腺结节的初步评估中,被提升到了前所未有的高度。共识明确要求,所有患者在接受甲状腺超声检查前,均应测定血清TSH水平,并将结果标注在申请单上。
不仅仅是查功能,更是为了防止“误诊”,以及为后续影像学和病理学表现的解读作为“背景参考”:
1.TSH 降低
“热结节”避免“乱穿刺”:TSH 降低(提示甲状腺毒症/甲亢)往往说明结节在自主产生激素(即“热结节”)。考虑热结节几乎都是良性的,如果去穿刺(FNAC,细针穿刺细胞学检查)热结节,由于它的细胞长得很密集,病理结果经常会显示“不确定(Thy3a/3f)”,可能会吓到病人,甚至导致白挨一刀。
建议流程:发现 TSH 降低 → 先做核素扫描证实是“热结节” → 不建议常规穿刺,常规观察随访即可。
2.TSH正常
提示甲状腺功能正常,按照常规的超声风险分层(如 U 评分)及穿刺指征进行后续评估。
“U 评分”(U score)或“U 分级系统”(U grading system)是英国甲状腺协会(BTA)采用的一种基于超声特征的甲状腺结节风险分层系统。它利用超声表现来评估甲状腺结节的恶性风险,并以此作为判断是否需要进行FNAC的依据。而与一些将结节大小作为穿刺准则的国际系统(如 ATA 指南)不同,BTA 的 U 评分系统在决定是否需要 FNAC 时不将结节大小作为标准,而是纯粹依据超声特征。
具体分级:
U1:代表“正常的甲状腺(Normal thyroid)”;
U2:代表良性(Benign)结节;
U3:代表性质不明/不确定(Indeterminate)结节;
U4:代表可疑(Suspicious)结节;
U5:代表恶性(Malignant)特征结节。
临床应用:根据 BTA 指南,所有分级为 U3、U4 或 U5 的结节通常都具有进行 FNAC 的指征。对于良性(U2)结节,除非有特殊的临床高危因素(如声带麻痹或可疑淋巴结),否则通常不建议常规穿刺。
在行其他影像检查(如CT、MRI或PET-CT)中意外发现的偶发结节(Incidentalomas),共识推荐采用 Duke三级分流系统进行精准风险分层,以减少非必要的二次检查:
特征:PET-CT 显示结节发亮(FDG 高摄取)、结节有向外侵犯的迹象,或者周围淋巴结看着有问题。
理由:这种结节的恶性风险高达 30.8%。
对象:35 岁以下的成年人(如果结节 ≥1.0 cm 则查超声)。
儿童:任何大小都要查超声(因为儿童风险更高)。
对象:35 岁及以上的人群。
理由:为了避免过度诊断那些不影响寿命的微小疙瘩,门槛提高到了 ≥1.5 cm。
如果结节没达到上述标准,放射科医生不应该在报告结论里提到它。
这样可以直接切断病人的心理负担和后续一系列不必要的检查。
标准化报告不仅是记录,更是临床证据的结构化呈现。共识强调,高质量的超声评估必须跨越以下三道“质量红线”:
临床决策最忌讳“各说各话”。共识要求医疗机构必须在 BTA U评分、ACR TI-RADS 或 EU-TIRADS 等公认系统中择一使用。
唯一性要求:MDT 团队内的所有操作者(放射科医生、超声科医生、内分泌医生)必须执行同一套评估标准,严禁在同一份报告或同一团队内混用不同系统。
证据链闭环:报告不应只给出一个分值(如 U3 或 TI-RADS 4),必须清晰记录导致该分值的具体超声特征(如边缘、回声、钙化类型等)及结节的精确三维尺寸。
重点突出:在多结节性甲状腺肿中,不要求对每个结节事无巨细地描述,但必须优先识别并详细记录具备可疑特征的结节。
长期以来,许多医生习惯将“血流丰富”视为恶性的信号,但共识对此提出了修正。
证据显示:多普勒血流强度作为恶性肿瘤的独立预测指标,其敏感度和特异度均较差。
实操指引:明确要求不将血流特征作为风险分层的主要依据。过度关注血流信号往往会导致良性结节被错误分类,进而引发大量不必要的FNAC。除非在极个别疑难病例中作为参考,否则应让评估回归结节本身的结构特征。
甲状腺结节的管理须具备整体视野。
双侧必查:报告必须记录双侧腺叶的情况。即使一侧完全正常,也必须明确注明“未见异常(normal findings)”,以证明评估的完整性。
精准定位:计划行 FNAC 或已穿刺的结节,必须在报告中给出精确的解剖定位描述,确保随访的可追溯性。
淋巴结的分区评估(核心重点): 报告必须提供一份整体的颈部恶性风险评估,且必须细化到具体分区:
中央区(VI、VII区): 气管周围区域,是甲状腺癌最常见的转移地。
侧颈部(I-V区): 颈内静脉周围区域。
实操红线:必须明确记录淋巴结的形态学特征。如果淋巴结表现正常,报告中也必须明确陈述(explicitly stated)。
总之,共识建议“一种分层系统(定性)+ 三维尺寸(定量)+ 形态学特征(依据)+ 规避血流干扰 + 颈部淋巴结分区评价(全景)”。这样的报告能确保 MDT 在讨论时,无需重新调阅影像就能直接判断:这个结节该穿、该切、还是该放手随访。
共识建议打破“只要有结节就穿刺”的旧观念,通过“超声分级 + 结节尺寸”的双维度评估,实现诊疗精度的最大化,同时减少不必要的有创检查。
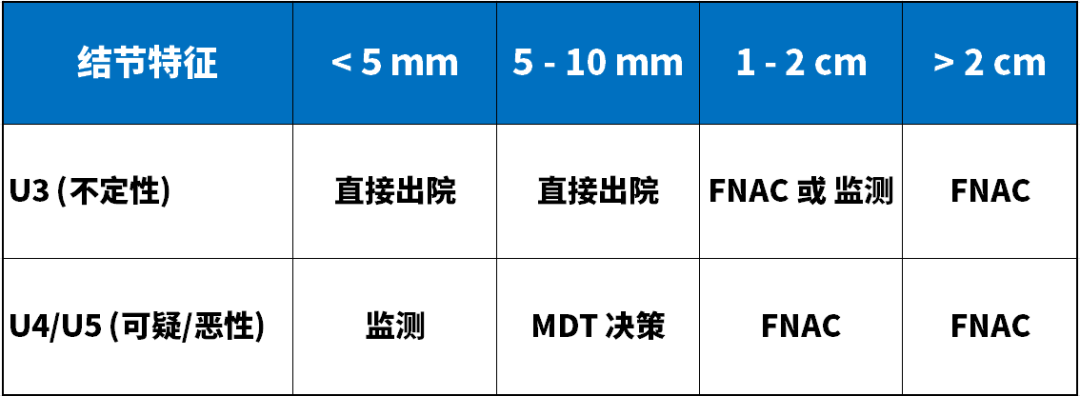
FNAC是诊断甲状腺恶性肿瘤的基石,但其应用必须基于对风险和收益的理性评估。共识在保持 BTA 原有的 “U 分级系统”(U2-U5)基础上,引入了具体的尺寸阈值来指导临床决策。
U3 结节在超声上表现为“不典型”,其恶性风险具有不确定性。共识根据尺寸给出了不同的处理策略,旨在筛选出具有临床意义的病变:
< 1 cm:“临床放手”
策略: 若患者无相关临床症状(如压迫感),且无高危临床背景,可直接出院。
细节: 除非临床怀疑度极高,否则不建议进行常规的超声随访。这体现了对低风险微小病变“不干扰”的原则。
1 - 2 cm:“灵活抉择”
策略: 临床医生可根据当地医疗机构的协议(Protocols),在 FNAC 或 超声监测 之间做出选择。
> 2 cm:“积极干预”
策略:应当优先考虑实施 FNAC。
理由:较大尺寸的 U3 结节若为恶性,其临床影响通常更显著,因此需要明确的细胞学证据。
对于超声特征已高度提示恶性的结节,尺寸的考量主要用于平衡“微小癌”的过度诊断:
5 - 10 mm:“多学科决策”
策略:不推荐一律穿刺。应由 MDT(多学科团队) 根据患者的临床背景(如既往放疗史、家族史)或伴随的超声特征,决定是行 FNAC 还是继续超声监测。
> 1 cm:“强烈推荐”
策略:达到此尺寸阈值的 U4/U5 结节,应常规进行 FNAC 以获取病理诊断。
虽然 U2 结节通常被视为良性且无需穿刺,但共识提醒:若出现以下高危临床特征,即使超声分级为良性,也应考虑 FNAC:
临床红线:同侧声带麻痹(暗示侵犯喉返神经)或发现可疑的颈部淋巴结肿大。
抽吸物送检:即使结节在超声上表现为典型的良性囊性,抽出的液体也应送细胞学分析,而不应直接丢弃。
消融前提:若患者因症状要求行热消融或乙醇消融,必须在治疗前通过细胞学确认其为良性。
表 临床实操简表
对于 U3 < 1cm 的结节,如果病人没有家族史且没有脖子疼、吞咽困难等症状,您可以很有底气地告诉病人:“这个结节目前看很安全,不需要穿刺,也不需要频繁跑医院了。”
FNAC(细针穿刺)主要看“细胞长什么样”,而 CNB(粗针活检)能看“组织长什么样”。 当细针无法获取足够组织或无法观察组织结构时,就需要动用 CNB。
虽然细针穿刺细胞学(FNAC)仍是甲状腺结节的首选病理评估手段,但在处理某些特定的临床难题时,其获取的细胞量往往不足以支撑复杂诊断。2026 共识明确了 CNB 的四类“精准指征”,并强调了操作中的病理陷阱:
临床场景:结节在短期内迅速增大,且超声提示可能已侵犯甲状腺外组织(腺外侵犯)。
此时若 FNAC 结果不明确,或需要更多的组织量进行免疫组化(IHC)染色或分子标志物检测(以区分分化型癌、未分化癌或转移瘤),CNB 能提供更完整的组织块,提高诊断效能。
临床场景:疑似原发性甲状腺淋巴瘤(常见于桥本甲状腺炎背景下结节突然增大)或里德尔(Riedel)甲状腺炎等纤维化病变。
技术红线:这类病变的质地通常较硬,细针很难抽吸出足够的诊断细胞。
实操建议:共识推荐使用 16G(较粗规格) 的穿刺针,以确保获取足够的组织结构来观察淋巴细胞浸润模式或纤维化程度。
临床场景: 影像学表现高度怀疑恶性(U4 或 U5),但已经连续进行了两次或更多次细针穿刺,结果仍为“样本不具诊断意义(Thy1)”。
在经过 MDT(多学科团队)讨论达成一致后,可改行 CNB。CNB 能够切割组织,通常能解决因结节太硬、钙化严重或内部坏死导致的 FNAC 取样失败。
实操避坑:针对滤泡性病变(Follicular-patterned lesions)进行 CNB 时需极其谨慎。
深度解析:滤泡状癌的诊断核心在于观察包膜是否被侵犯。CNB 的针头可能会撕裂肿瘤包膜,产生人为伪影(Artefacts),在显微镜下看起来非常像真实的血管或包膜侵犯。
应对策略:如果进行了 CNB,务必在送检申请单上注明“曾行 CNB 活检”,提醒病理医生避免过度解读这些“假性侵犯”信号。
数据支撑: 虽然医生常担心针道种植,但共识指出,CNB 的肿瘤种植率极低(约 0.0011%),虽略高于 FNAC(0.00012%),但在临床可接受范围内,其诊断获益远大于风险。
细针(FNAC)打头阵: 绝大多数结节的首选。
粗针(CNB)打硬仗:
补组织: 细针搞不定、需要做组化、分子检测。
穿硬块: 淋巴瘤、纤维化(记得用 16G 针)。
救死局: U4/U5 结节连续两次 Thy1 失败。
留心眼: 滤泡性肿瘤小心“假包膜侵犯”。
在日常门诊中,很多初级医生常常不敢让结节患者“断诊”,导致大量低风险患者年复一年地复查,不仅耗费医疗资源,更让患者长期处于“恐癌”的心理压力之下。
2026版共识明确指出,除了极少数恶性结节外,绝大多数良性结节在保守治疗期间是保持稳定的。为此,共识提供了一套非常有底气的随访终止指征(或安全出院标准),帮助医生科学地判断何时可以安全放手:
出院标准:对于超声评级为良性(U2)的结节,只要患者没有呼吸/吞咽压迫感,且不需要做消融或手术,您可以直接让其出院,无需安排任何后续复查。
关于复查频率的纠偏:如果您或患者出于谨慎,希望再观察一次,复查时间应定在12个月后。共识明确指出,早于12个月的超声复查毫无临床意义,因为结节的自然生长极其缓慢。
唯一的例外(需个体化对待):如果患者属于“高危人群”——例如具有强烈的甲状腺癌家族史、儿童/青年时期有过头颈部放射史,或者是小于35岁且长了单发结节的男性,则不能轻易放手,需结合临床单独制定随访或穿刺计划。
超声看着有些可疑(U3级,本身潜在恶性率最高可达22%),但细针穿刺(FNAC)结果是良性的(Thy2)。这种“影像和病理打架”的情况最让初级医生纠结。
风险定调:共识指出,一旦拿到一个Thy2的结果,该结节的恶性风险就会断崖式下降至10%以下。
安全出院的两条路径:
路径一(时间换安全): 在穿刺后等待12个月,复查一次超声。如果结节大小和形态保持稳定,即可安全出院。
路径二(双重病理保险): 如果患者之前已经连续做过两次穿刺,且结果都是Thy2(良性),无需再等,可直接让患者出院。
有些结节没能拿到明确的良性病理证据,但暂时又够不上手术标准,这类患者需要至少观察2年才能考虑出院:
两次穿刺都失败的U3结节:如果U3结节(>1 cm)连续扎了两次,抽出来的细胞都不足以做诊断(两次均报Thy1),建议超声随访至少2年,或者与患者共同决策是否直接切除一半甲状腺来明确诊断。
未做穿刺的特定结节:比如大于1 cm的U3结节,或者小于1 cm的U4/U5(高度怀疑恶性)微小结节。如果因为各种原因没有做穿刺,千万不能直接放手,必须保持超声随访至少2年。
适用人群:穿刺结果已经提示不确定或明确恶性(Thy3a, Thy3f, Thy4 或 Thy5),本该去做手术,但患者因为高龄、基础疾病多等原因选择保守观察。
随访红线:这是一场“马拉松”。对于这类患者,必须进行至少5年的长期监测,且要求每年复查一次超声,以严密监控肿瘤是否出现危险的进展。
U2没症状直接走,想看也得等一年;
U3穿出良性别慌张,复查一次稳了就能散;
穿刺失败或小恶性,盯紧两年再评判;
确诊恶性不开刀,五年每年超声见。
2026年BTA/BAETS共识声明并非是对过往指南的彻底推翻,而是在循证医学基础上的精准微调。它通过强化TSH的基础地位、量化FNAC的尺寸门槛、以及明确出院标准,向全球代谢疾病管理传递了一个核心信号:甲状腺结节的管理应从“寻找癌症”转向“风险分层与功能保障”。对于临床医师而言,严格遵循这一标准化流程,将是规避过度医疗、实现患者利益最大化的关键所在。
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)