糖尿病前期(Prediabetes)——这个让全球5亿人放松警惕的术语,可能本身就是一个“致命的错误”。
2026年1月,四位国际内分泌学家在《柳叶刀·糖尿病与内分泌学》投下一枚学术炸弹:他们要求彻底废除这一沿用十余年的诊断名称,理由是它"温柔地欺骗"了患者和医生,让一种已独立导致
——一个剥离了时间幻觉、直面疾病本质的新命名。这不仅是文字的替换,更是一场旨在打破临床惰性、打通药物审批死结的医学变革。
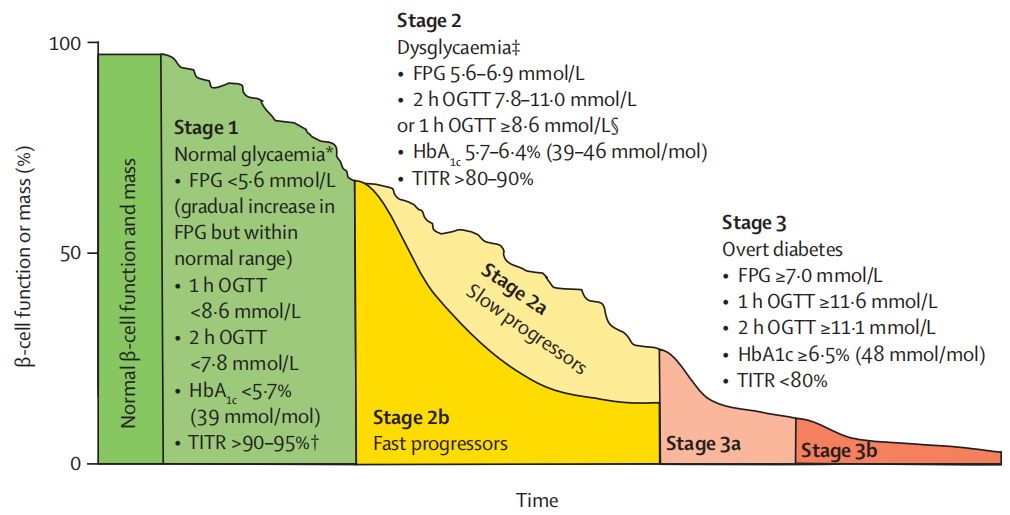
FPG=空腹血糖。OGTT=75g
2026年1月,国际权威医学期刊《柳叶刀》子刊(The Lancet Diabetes & Endocrinology)发表了一篇题为《是时候对糖尿病前期和2型糖尿病进行分期了》(Staging prediabetes and type 2 diabetes:the time to start is now)的重要学术评论。

本文由四位全球内分泌与糖尿病研究领域的顶级专家联合撰写,分别是来自美国印第安纳大学医学院的 Viral N Shah、斯洛文尼亚卢布尔雅那大学医疗中心的 Tadej Battelino、美国国际糖尿病中心的
这支国际权威专家团队在文中发出重磅呼吁:应全面摒弃“糖尿病前期”(Prediabetes)这一具有误导性的历史术语,并引入基于胰岛 β 细胞功能的2型糖尿病(T2D)三级分期模型,建议用“T2D第2期(或血糖异常期)”概念取而代之。这一重大范式转变的提出,旨在破除长期存在的“临床惰性”,加速早期干预药物的研发与监管审批,从而实现对糖尿病的精准阻断。
“糖尿病前期”这一术语由美国糖尿病协会(ADA)于2011年首次引入,其初衷是为了识别处于正常与糖尿病中间血糖值的风险人群,并鼓励通过生活方式干预延缓疾病进展。然而,历经十余年的临床实践,该术语的弊端已日益凸显:
严重低估了疾病的系统性危害:现有的研究表明,“糖尿病前期”绝不仅仅是发展为2型糖尿病的“风险因素”。它本身已经与心血管疾病、
术语误导与临床惰性:带有“前期”字眼的诊断往往缺乏紧迫感,容易使患者和医疗服务提供者错失早期干预的良机。出于同样的原因,国际糖尿病联盟(IDF)目前已提倡使用“中间高血糖”(intermediate hyperglycaemia)来替代这一称谓。
药物审批的“监管真空”:由于缺乏明确的疾病定位,美国食品药品监督管理局(FDA)和欧洲药品管理局(EMA)至今未出台针对该阶段药物审批的监管指南。尽管
在医学发展史上,更改不恰当的疾病术语早有先例。1992年的高血压管理指南(JNC V)曾建议使用“轻度高血压”或“高血压前期”等术语,但由于此类人群的心血管风险实际上已经翻倍,这些带有“轻度”或“前期”色彩的命名严重误导了患者,最终在后续指南中被废除。
更直接的成功经验来自于1型糖尿病(T1D)。2018年,ADA在指南中正式确立了T1D的三级分期(第1期:正常血糖伴自身抗体阳性;第2期:血糖异常;第3期:临床T1D)。这一分期系统不仅直接推动了高危人群筛查项目和ICD-10专项编码的建立,更重要的是,它为监管机构提供了审批路径,最终促成了FDA批准首个延缓T1D从第2期向第3期进展的药物——Teplizumab上市。这一里程碑事件彻底改变了1型糖尿病的临床诊疗格局。
借鉴上述经验,专家团队为2型糖尿病提出了一种全新的、以 胰岛 β 细胞功能或质量随时间逐渐衰退 为假设前提的三级分期模型:
患者处于血糖异常的高风险之中,且存在较高的
随着 β 细胞功能的进一步受损,患者进入血糖异常期。其生化指标特征为:FPG介于5.6–6.9 mmol/L之间,HbA1c在5.7–6.4%之间,或1小时口服葡萄糖耐量试验(OGTT)≥ 8.6 mmol/L,TITR > 80–90%。为了实现更精准的临床决策,该期依据疾病进展速度被进一步细分:
快速进展者(第2b期): 多为患有肥胖(高胰岛素抵抗)、发病年龄轻、C肽水平低,或表现为1小时OGTT异常但2小时OGTT正常的患者。对于此类人群,应尽早启动强化干预措施以降低并发症风险。
缓慢进展者(第2a期): 多为65岁以后才出现血糖异常的患者。明确这一分类具有重要的现实意义,可以有效避免对老年患者的过度治疗。
当患者的 β 细胞质量大幅丧失(约达70–80%)时,将进展为临床显性糖尿病。此时 FPG ≥ 7.0 mmol/L,HbA1c ≥ 6.5%,TITR < 80%。该阶段的初期(第3a期)仍可通过非胰岛素疗法进行管理。
将“糖尿病前期”重构为“2型糖尿病第2期(血糖异常期)”,绝不仅仅是文字游戏,而是对疾病本质认知的深刻升级。建立清晰的分期体系,不仅有助于消除临床医患的松懈心理,更能为制药企业和监管机构提供明确的评估框架,从而加速预防性治疗新药的研发与临床应用。在精准医疗时代,重塑分期标准,正是2型糖尿病管理走向“主动出击”的必由之路。
参考文献
医脉通是专业的在线医生平台,“感知世界医学
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)