在全球肥胖和糖尿病负担日益加重的背景下,代谢相关脂肪性肝病(MASLD)和
最新的荟萃分析显示,全球MASLD患病率达38%(2016-2019年),较1990-2006年上升50%;模型预测到2040年MASLD患病率将增加至55.4%,特别是在心脏代谢危险因素预期上升的地区,如亚洲、中东和北非。在CHB患者中,肝脏脂肪变性的合并患病率约为30%-35%;其中一项纳入98项研究、484772名患者的荟萃分析显示肝脏脂肪变性率为34.9%。
对合并MASLD和代谢综合征的筛查可纳入CHB患者的常规管理流程中,包括体格检查(
符合肝脂肪变性的影像学特征(如回声增强)可识别“可能Met-HBV”患者。振动控制瞬时弹性成像(VCTE)常用于CHB的纤维化分期,还可通过CAP评分评估肝脏脂肪含量。对于CHB患者,存在至少1项心脏代谢危险因素,同时合并有临床意义的肝脂肪变性,即可明确“确诊Met-HBV”的诊断。例如,肝脂肪变性的评估标准包括:组织学分级1级及以上(1 级:5%~33%,2 级:34%~66%,3 级:>66%);MRI-质子密度脂肪分数(MRI-PDFF)≥6.5%;或CAP评分≥238 dB/m。若患者出现肝转氨酶升高,尤其是处于CHB非活动期或经NUC治疗病毒学控制下的患者(如 HBV DNA<2000 IU/mL),且无其他明确诱因(如肝毒性药物、饮酒),可提示合并MASLD是可能病因。
临床实践中,明确
• 根据单纯MASLD临床指南推荐,通过饮食与运动进行生活方式干预;
• 基于严重肥胖和/或整体心脏代谢风险状况,制定个体化药物、内镜或外科减重方案;
• 对肝酶升高或显著纤维化(F2 期及以上)患者限制饮酒,肝硬化患者严格戒酒;
• 避免具有潜在肝毒性的药物或膳食补充剂;
• 对代谢综合征的相关组分(如糖尿病、
• 对于合并MASH及F2~F3期纤维化的患者,可选用resmetirom和/或
• 根据2024年WHO 的HBV指南推荐,应个体化评估考虑口服NUC抗病毒治疗。WHO建议,存在T2DM或MASLD等合并症时应考虑抗病毒治疗,因为T2DM和MASLD与肝纤维化进展和HCC风险相关。
此外,对于确诊Met-HBV的体型偏瘦、无糖尿病的患者,应考虑筛查其他可导致肝脂肪变性的遗传性与代谢性肝病(如威尔逊病、
最后,临床医生应采取以患者为中心的多学科综合管理策略,联合内分泌科、心内科、消化/肝病科医生协同诊疗,并考虑Met-HBV及其治疗对患者健康相关生活质量、患者报告结局及治疗依从性的影响。图1总结了建议的初始评估与管理临床流程。
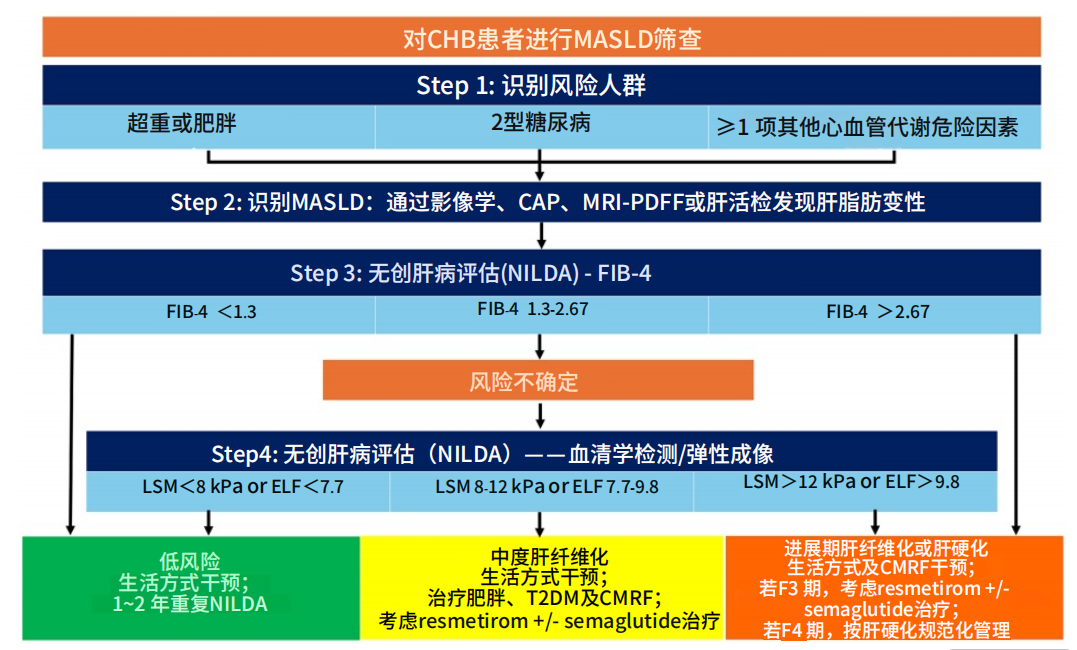
图1 CHB患者MASLD的诊断和管理
MASLD:代谢相关脂肪性肝病;CHB:慢性乙型肝炎;CMRF:心脏代谢危险因素;CAP:受控衰减参数;LSM:肝脏硬度测量值;ELF:增强肝纤维化检测;T2DM:
参考文献
Bhatti TK, Lim JK. Diagnosis and management of metabolic dysfunction-associated steatohepatitis in patients with chronic hepatitis B infection. World J Gastroenterol. 2026 Mar 7;32(9):115544.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)