

1资料与方法
回顾性收集2016年1月—2022年12月就诊于昆明市第三人民医院,诊断为乙型肝炎、丙型肝炎、酒精性肝炎及
纳入标准:(1)依据《丙型肝炎防治指南(2022年版)》、《慢性乙型肝炎防治指南(2022年版)》、《
失代偿的定义:肝硬化患者出现门静脉高压相关并发症,如腹水、EGVB、HE和肝肾综合征等。失代偿事件分类:(1)失代偿事件1种指仅发生腹水、EGVB或HE中的任意一项;(2)失代偿事件≥2种指腹水、EGVB和HE中发生两项或以上。再代偿的定义:失代偿期肝硬化患者经过有效的病因治疗及对症治疗后,至少12个月无腹水(停用利尿药物)、HE(停用
病因治疗及标准:(1)HBV相关肝硬化患者HBV DNA持续低于检测下限,即HBV DNA<100 IU/mL;(2)HCV相关肝硬化患者抗病毒治疗结束后12周,采用敏感检测方法(检测下限≤15 IU/mL)检测血清或血浆HCV RNA检测不到;(3)酒精性肝病患者严格而持久地戒酒;(4)自身免疫性肝炎相关肝硬化患者口服
观察截止时间为2024年10月31日,若患者在此期间内发生终点事件(死亡),则视为获得了该患者的完全数据;若患者在观察期结束时仍存活,或在此前因其他原因(如失访)无法继续观察其终点事件发生情况,则该患者的数据被记录为删失数据。
收集所有纳入研究患者的病史、入院时实验室指标及辅助检查结果,记录再代偿组与持续失代偿组患者的一般资料,包括年龄、性别、

2结果
共纳入863例失代偿期肝硬化患者,其中305例发生再代偿,男205例,女100例,发生率为35.3%。乙型肝炎相关失代偿期肝硬化、丙型肝炎相关失代偿期肝硬化、酒精性肝炎相关失代偿期肝硬化、自身免疫性肝炎相关失代偿期肝硬化患者再代偿发生率分别为40.0%(207/517)、29.0%(63/217)、27.5%(25/91)和26.3%(10/38)。
在PSM前,再代偿组和持续失代偿组患者的饮酒史、HIV感染史、TIPS史、PSE史、口服NSBB、HE、感染、病因治疗、病因、蔡尔德-皮尤分级(Child-Pugh分级)、腹水分级、HGB、PLT、Alb、CHOL、HDL、LDL、hs-CRP、IL-6、PT和CD4+比较,差异均有统计学意义(P值均<0.05)(表1)。在PSM后,得到协变量相对均衡的再代偿组与持续失代偿组,每组各305例,两组患者的性别、高血压病史、TIPS史、口服NSBB、HE、感染、病因、腹水分级、Child-Pugh分级、MELD评分、年龄、HGB、PLT、Alb、TG、CHOL、LDL、hs-CRP、IL-6、PT、CD4+比较,差异均有统计学意义(P值均<0.05)(表2)。
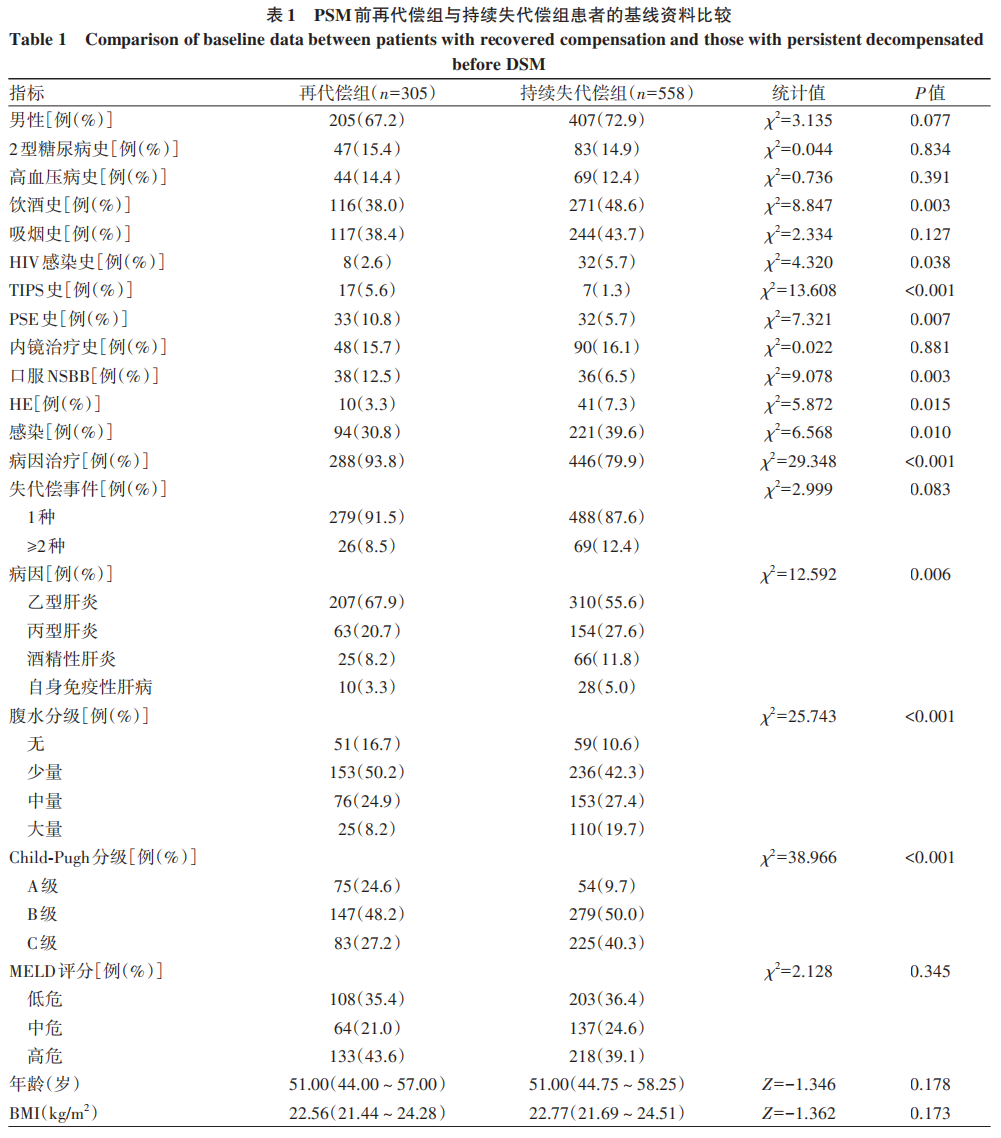


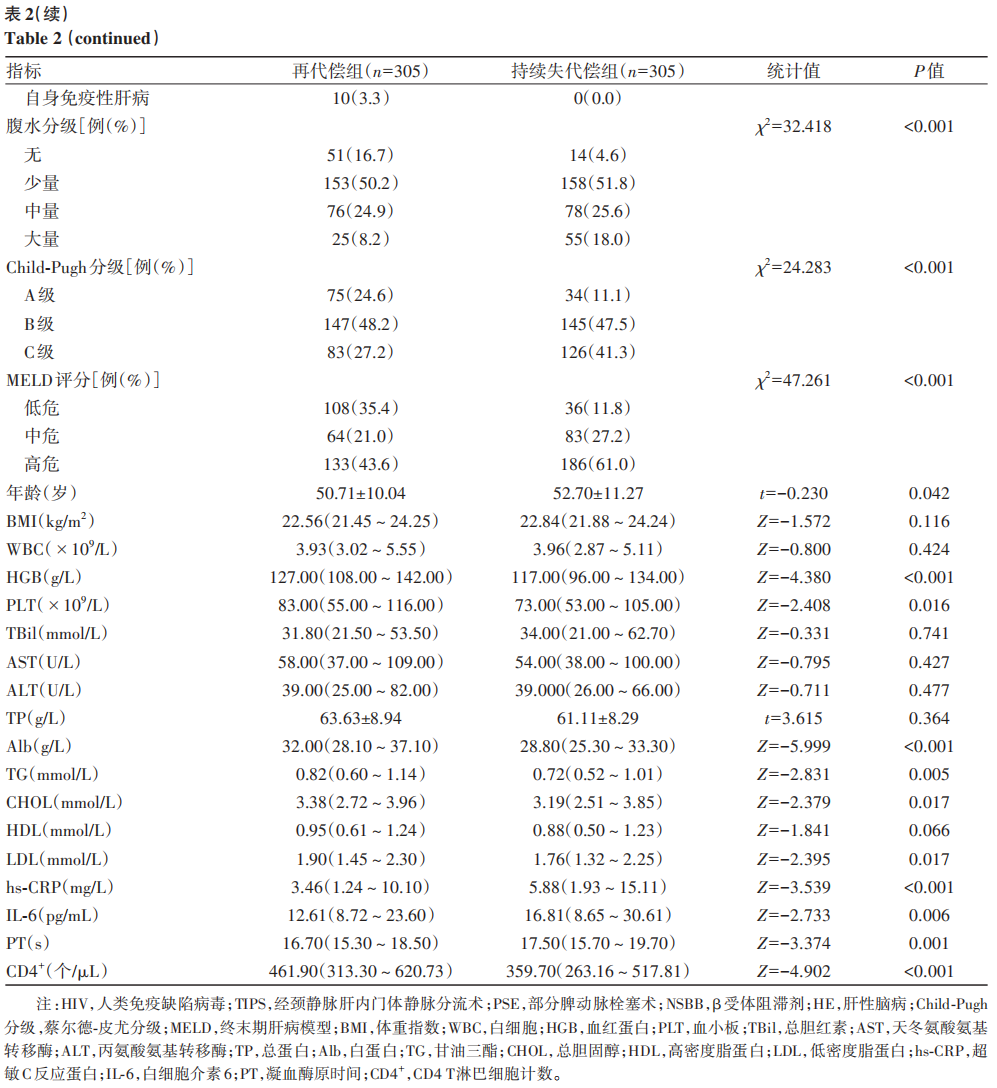
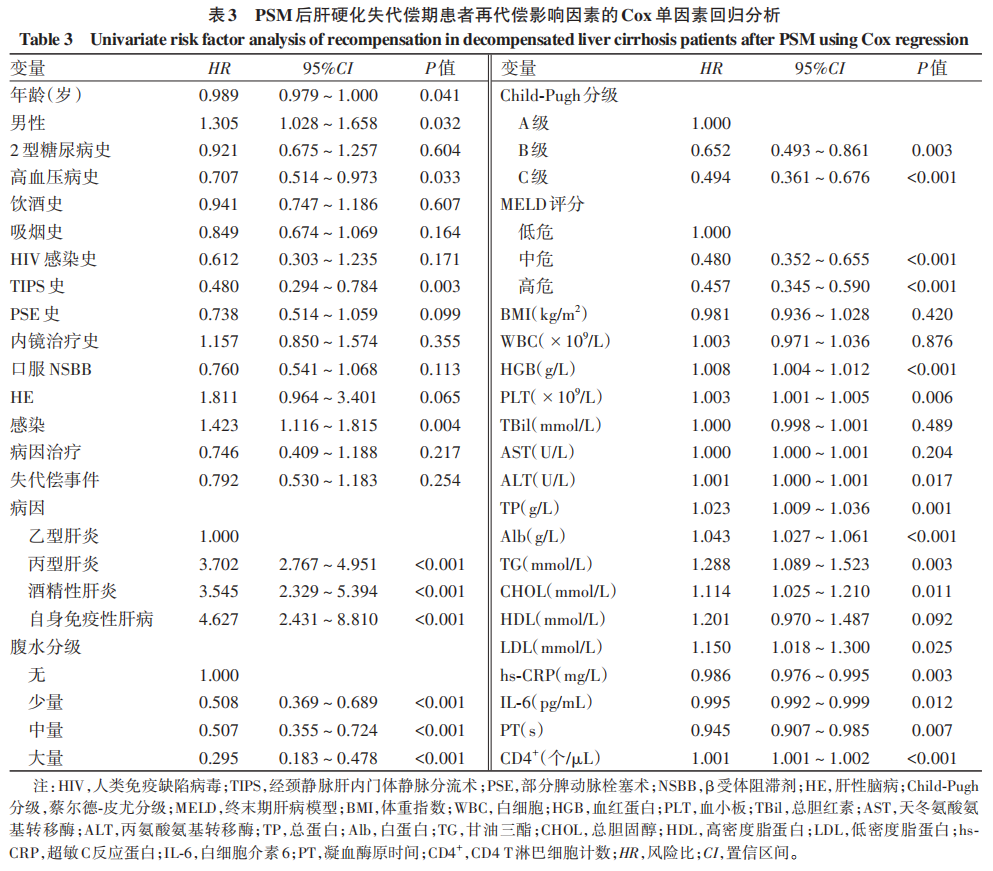
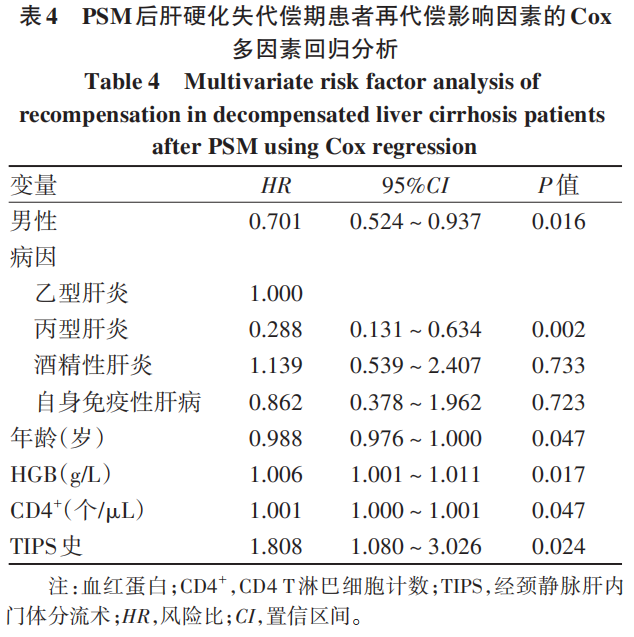
以性别、年龄、PSE史、高血压病史、TIPS史、口服NSBB等为自变量,再代偿为因变量,进行Cox回归分析。单因素分析结果显示,再代偿组性别、高血压病史、TIPS史、感染、病因、腹水分级、MELD评分、Child-Pugh分级、年龄、HGB、PLT、ALT、TP、Alb、TG、CHOL、LDL、hs-CRP、IL-6、PT、CD4+与持续失代偿组比较,差异均有统计学意义(P值均<0.05)(表3)。为降低变量间共线性影响,将cox单因素回归分析筛选出有统计学差异的变量进行共线性诊断,剔除方差膨胀因子(vif)>5的变量。将筛选后的变量纳入Cox多因素回归分析,结果显示,TIPS史、病因、性别、年龄、HGB和CD4+是肝硬化失代偿患者再代偿的独立影响因素(P值均<0.05)(表4)。
以是否发生再代偿(是=1,否=0)为因变量,选取多因素Cox回归分析筛选出的变量:TIPS史(是=1,无=0)、病因(乙型肝炎=1,丙型肝炎=2,酒精性肝炎=3,自身免疫性肝病=0)、性别(男性=1,女性=0)、年龄、HGB、CD4+为自变量,构建预测肝硬化失代偿期患者再代偿风险的列线图模型(图1)。
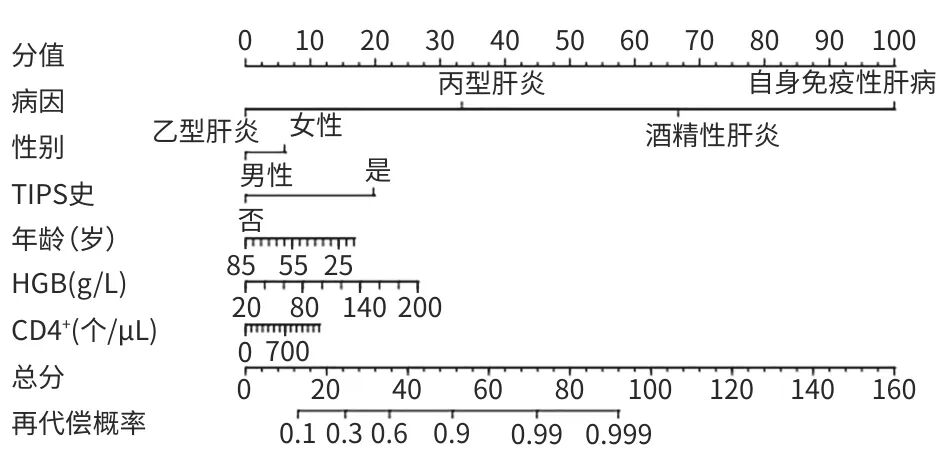
注: TIPS,经颈静脉肝内门体分流术;HGB,血红蛋白;CD4+,CD4 T淋巴细胞计数。
图1 失代偿期肝硬化患者再代偿的列线图模型
Hosmer-Lemeshow检验结果显示,列线图模型具有较好的拟合度(χ2=12.937,P=0.114)。ROC曲线分析结果显示,列线图模型具有一定的预测能力,AUC为0.783,灵敏度为46.6%,特异度为94.8%(图2)。进一步通过自抽样法进行1 000次内部随机抽样,校准曲线显示该模型预测肝硬化失代偿期患者再代偿发生的预测值与实际值有较好的一致性(图3)。

图2 失代偿期肝硬化患者再代偿发生的ROC曲线
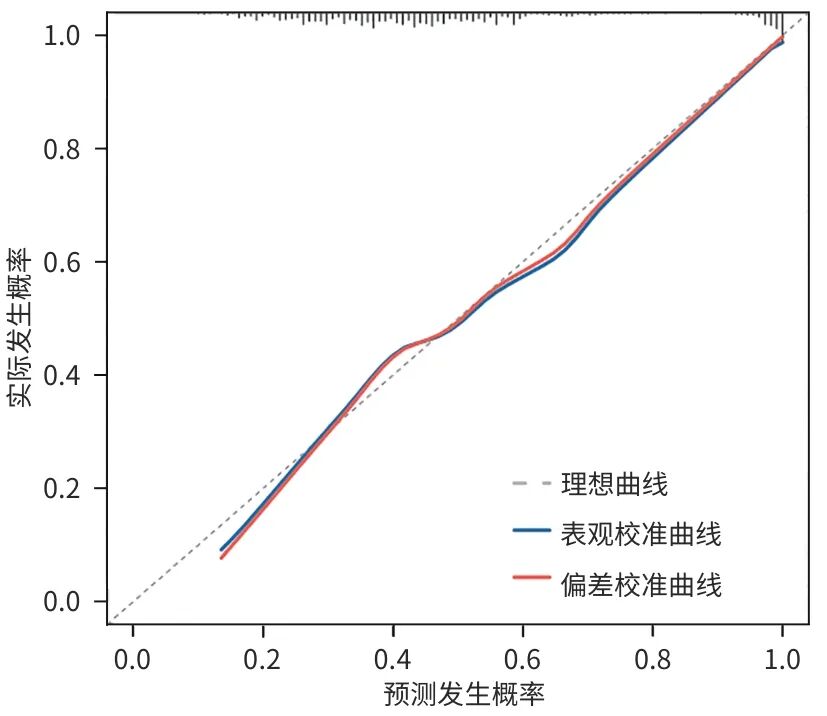
图3 列线图模型预测失代偿期肝硬化患者再代偿的校准曲线
在中位随访时间26.00个月中,863例失代偿期肝硬化患者,116例发生肝病相关死亡,其中再代偿组27例(8.85%)、持续失代偿组89例(15.95%);109例患者发生HCC,其中再代偿组23例(7.54%),持续失代组86例(15.41%)。Kaplan-Meier生存曲线显示,不同代偿状态患者肝病相关病死率及HCC发生率曲线明显分离(图4、5)。Log-rank检验结果表明,两组患者的肝病相关病死率(χ2=9.023,P=0.003)及HCC发生率(χ2=10.526,P=0.001)比较,差异均有统计学意义。
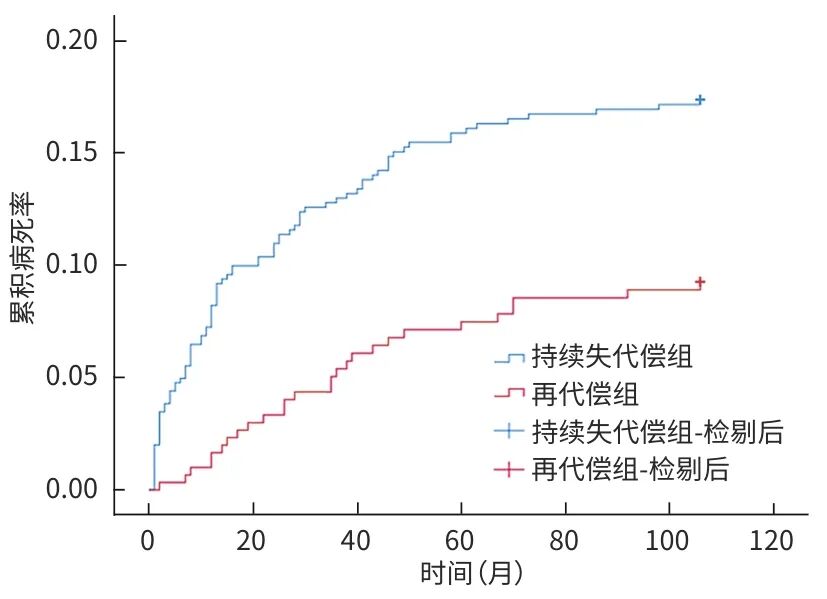
图4 肝硬化不同代偿状态患者肝病相关病死率比较
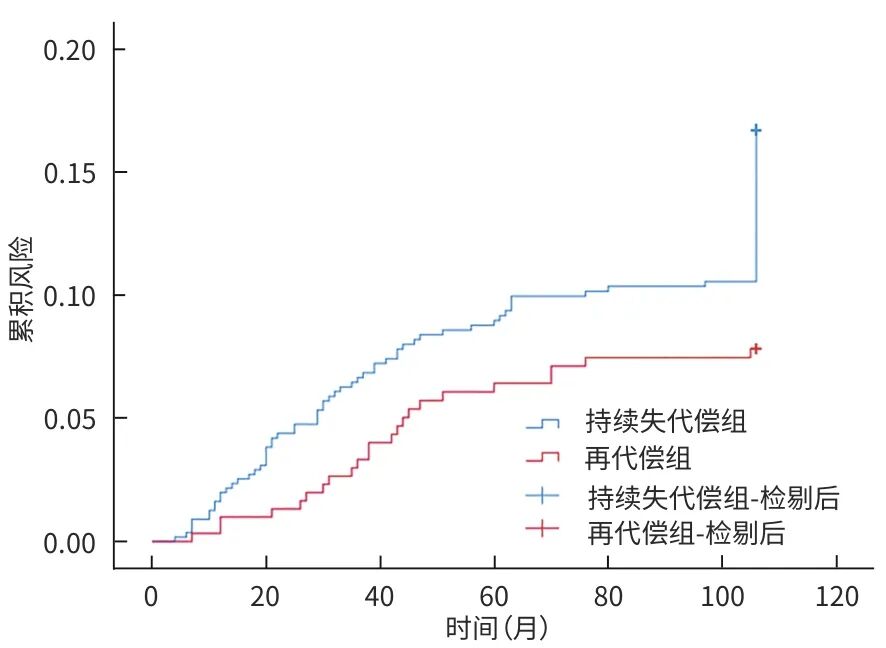
图5 肝硬化不同代偿状态患者HCC发生率比较

3讨论
我国现阶段肝硬化病因以病毒性肝炎、酒精性肝病和自身免疫性肝病为主。既往研究表明,乙型肝炎相关失代偿期肝硬化患者的再代偿率为5.6%~60.4%,丙型肝炎为25%~36.6%,酒精性肝炎为18.1%~25.8%,自身免疫性肝病为16.7%~22.7%,本研究结果与上述文献报道范围接近。多因素分析进一步提示,病因是失代偿期肝硬化患者发生再代偿的独立影响因素。对于丙型肝炎相关肝硬化患者,直接抗病毒药物可以实现极高的持续病毒学应答率(>95%),酒精性肝炎肝硬化患者通过严格且持久的戒酒,以及自身免疫性肝病相关肝硬化患者经过熊去氧胆酸、免疫抑制剂等治疗,可以显著控制甚至消除肝脏炎症活动,阻止疾病进展,为肝功能恢复以及再代偿创造条件。相比之下,乙型肝炎相关肝硬化患者虽然可通过核苷(酸)类似物实现病毒抑制,但因难以实现真正的病毒学清除,长期损伤积累可能导致其再代偿的发生率明显低于丙型肝炎、酒精性肝炎和自身免疫性肝病相关肝硬化患者。
既往研究显示,HGB水平是失代偿期肝硬化患者发生再代偿的独立影响因素,与本研究结果一致。HGB水平可反映机体贫血状态,而贫血是失代偿期肝硬化的常见并发症,常与消化道出血、脾功能亢进、营养不良、慢性肾功能不全或体内持续慢性炎症反应相关,并可能增加胃食管静脉曲张出血风险。Singh等研究发现,随着肝功能恶化,贫血发生率逐渐升高,且与患者预后不良相关。在乙型肝炎相关失代偿期肝硬化患者中,贫血亦与预后不良相关,提示改善贫血状态可能有助于改善预后。因此,对于失代偿期肝硬化患者严密监测HGB水平,积极寻找贫血原因并针对性纠正,可能有助于提高再代偿发生率。
既往研究显示,男性在肝炎病毒感染率、肝硬化发生率、肝硬化进展速度及肝癌相关死亡率方面均显著高于女性,主要与雌激素的抗肝纤维化作用,以及生活方式、代谢水平及免疫功能差异等因素有关。本研究863例失代偿期肝硬化患者中,男、女发生再代偿者分别为205例和100例。PSM后的单因素及多因素Cox回归分析显示,女性患者较男性患者更易发生再代偿,与既往研究结果一致。
随着年龄增长,肝硬化患者并发症、肝癌及死亡的风险随之增加,年龄与患者病程密切相关,且伴随年龄增长,人体各器官功能逐渐衰退。研究表明,患者年龄越小,越有可能出现再代偿,与本研究结果一致。
大部分肝硬化患者存在细胞免疫功能下降,肝硬化的发生、发展与患者免疫功能密切相关,免疫功能状态贯穿于肝硬化的发生、演变及进展全过程。T淋巴细胞是细胞免疫的主要效应细胞。研究认为,随着肝硬化病程进展,患者免疫功能逐渐衰退;Child-Pugh C级患者的CD4+ T细胞数量显著低于A级及B级患者,免疫功能低下导致其易受病毒、细菌感染,显著增加自发性腹膜炎发生率。本研究表明,CD4+ T细胞水平较高的患者,其再代偿发生率显著增加。
863例肝硬化失代偿的患者,再代偿组肝病相关病死率为8.85%,明显低于持续失代偿组的15.95%;再代偿组HCC发生率为7.54%,明显低于持续失代偿组的15.41%。结果表明,再代偿的发生可明显改善患者预后,与既往研究结论一致。既往研究显示, TIPS术后1年内有20%~31%的患者可实现再代偿,TIPS能有效降低门静脉压力,从而促进肝硬化患者再代偿,这一结论与本研究结果一致。
综上所述,病因、TIPS史、性别、年龄、HGB、CD4+是失代偿期肝硬化患者再代偿的独立影响因素,不同病因的失代偿期肝硬化患者再代偿的发生率存在差异,有TIPS史、女性、低年龄、高HGB水平及高CD4+水平的失代偿期肝硬化患者更容易出现再代偿,以此建立的预测模型具有较好的区分度与一致性,实现再代偿可明显改善患者预后。然而,本研究仍存在一定局限性,如酒精性肝炎和自身免疫性肝病相关失代偿期肝硬化患者的病例数量相对较少,且为单中心研究未进行外部验证。未来仍需更多研究进一步明确失代偿期肝硬化患者发生再代偿的影响因素以及再代偿发生对预后的影响,以期为该病的临床管理提供更充分的依据。

https://www.lcgdbzz.org/cn/article/doi/10.12449/JCH260111

许丹青, 李海霞, 木唤, 等. 失代偿期肝硬化患者再代偿的影响因素及预后分析[J]. 临床肝胆病杂志, 2026, 42(1): 90-100
来源:临床肝胆病杂志
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)