一名53 岁女性,有
患者经利尿治疗后出院,但仍存在持续性动脉低氧血症。随后数月内呼吸困难及乏力进行性加重,开始持续吸氧,并予
体格检查:
体温 35.8 ℃,吸氧2 L/min情况下
辅助检查:
N末端B型利钠肽前体(NT-proBNP)水平为 1070 pg/mL。
胸片示肺血管淤血,伴双侧混合性间质/肺泡浸润影(图1A)。胸部CT示双肺弥漫性磨玻璃样改变,小叶间隔增厚以下肺最为显著,纵隔淋巴结散在肿大(图1C)。
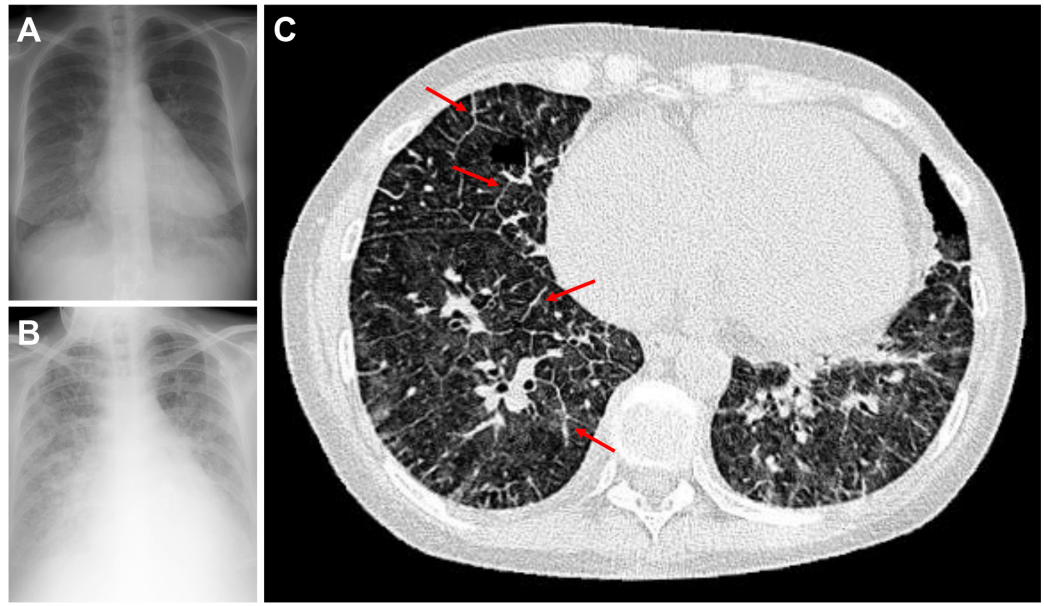
图1 影像学检查
A 启用依前列醇前胸部X线片:显示广泛双侧间质浸润影;B 启用依前列醇后胸部X线片:显示
患者因PAH出现进行性严重呼吸困难与低氧血症。初诊时的血流动力学指标提示为严重毛细血管前性PAH,但这与肺水肿影像学表现不符。左心房压力替代指标(PAWP)正常,可排除心源性肺水肿。毛细血管前性PAH患者可出现轻中度低氧血症,其原因是通气/灌注比例失调,以及心排血量降低导致的肺动脉血氧饱和度下降(最终影响动脉血氧饱和度),但此类低氧血症通常较轻。患者表现为重度PAH、与病情不匹配的严重低氧血症、PAWP正常以及肺水肿,这些特征提示可能为肺静脉闭塞病(PVOD)。影像学表现(包括小叶间隔增厚、磨玻璃样改变及淋巴结肿大)进一步支持该诊断。
目前PVOD尚无有效的药物治疗方法。PAH的标准治疗方案(包括肺血管扩张剂)常因进一步增加肺毛细血管压力而加重肺水肿与低氧血症,唯一的根治性治疗手段是
入院后评估:
患者入院接受移植评估及PHC检查(包括经卵圆孔未闭进入左心房)。在呼吸室内空气状态下,患者存在严重动脉低氧血症,外周动脉血氧饱和度为41%,左心房饱和度为33%。肺动脉饱和度为16%,心输出量为4.9 L/min。肺动脉压力为107/42 mmHg(平均63 mmHg),肺血管阻力为 11.8 Wood 单位。右心房压力为18 mmHg,PAWP为10 mmHg,左心房压力为5 mmHg(图2)。给予100%纯氧吸入后,左心房血氧饱和度升至65%。随后逐步增加依前列醇剂量至 7.5 ng・kg⁻¹・min⁻¹,并联合100%纯氧吸入,左心房血氧饱和度进一步改善至83%。平均肺动脉压力仍为68 mmHg,左心房压力及心输出量无变化(分别为5 mmHg和4.9 L/min)。给药前肺动脉闭塞波形显示压力向PAWP缓慢衰减(图2)。肺动脉及右心室注射震荡生理盐水,未发现肺内右向左分流;但于右心房注射震荡生理盐水时,房间隔水平可见中度右向左分流。
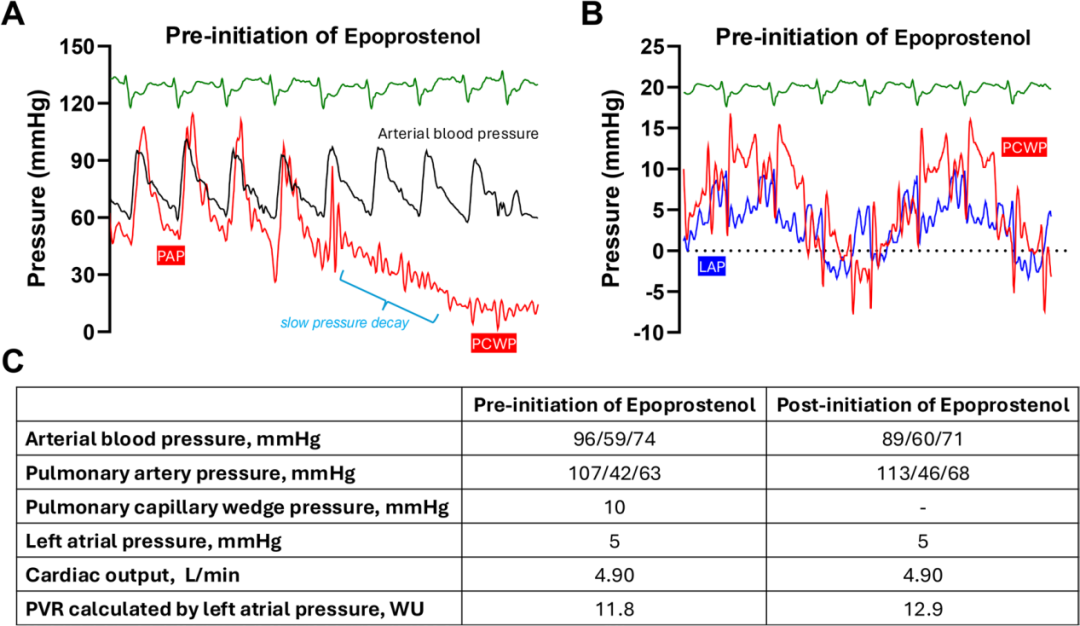
图2 启用依前列醇前后血流动力学变化
A 启用前肺动脉球囊封堵时压力波形:显示向PAWP的缓慢压力衰减;B 启用前同步记录的PAWP与左房压力;C 启用依前列醇前后血流动力学参数对比。
注:PAP=肺动脉压,PCWP=
血流动力学数据证实患者存在重度PAH,伴严重动脉低氧血症,左心房压力正常,肺动脉闭塞波形显示压力缓慢衰减,符合PVOD特征。PVOD的肺血管病变主要累及肺小静脉,导致肺毛细血管压力显著高于左心房压力,肺内局部静水压升高,进而诱发肺水肿。通常认为PAWP可反映肺毛细血管压力,但实际上,为维持前向血流,肺毛细血管压力必须高于左心房压力,而在PVOD患者中,这一压力差尤为显著。肺毛细血管压力可通过分析球囊阻断后的压力衰减速率进行估算。正常情况下,当阻断肺动脉后,其远端血液可快速通过毛细血管和静脉汇入左心房,因此压力衰减极为迅速。而PVOD患者因微静脉阻力极高,血液经静脉血管回流受限,导致压力衰减缓慢,如图2所示。
尽管合并肺水肿的PVOD很可能是导致该患者低氧血症的主要原因,但给予100%纯氧吸入仅能部分纠正动脉氧合,这一表现不符合单纯气体交换异常的特征。100%纯氧无法纠正低氧血症,通常提示存在显著的心内右向左分流。在PAH导致严重右心衰且合并PFO的患者中,为维持全身灌注,可能发生有临床意义的脱氧血右向左分流,此时患者的低氧血症严重程度可能与
尽管在PAWP正常的情况下,依前列醇是治疗PAH最有效的血管扩张剂,但在PVOD患者中,该药物可能诱发肺水肿,原因是其解除了“保护”肺毛细血管的上游动脉阻力“锁闭”机制。尽管存在肺水肿风险,但本例患者因右心衰竭及PFO相关分流导致严重低氧血症,结合其急性治疗反应与复杂的病理生理状态,在移植评估期间,仍支持谨慎尝试短效静脉依前列醇治疗,以期实现血流动力学与氧合状态的稳定。
该患者就诊时已处于疾病极晚期。症状较轻的PVOD患者可表现为呼吸困难、影像学提示肺静脉高压,且射血分数正常,此类患者初期易被误诊为射血分数保留的
本例患者无HFpEF的典型危险因素,且及时接受了早期RHC检查,从而得以排除左心衰竭。该病例凸显了早期行RHC在评估不明原因呼吸困难中的重要价值。自身免疫性疾病(桥本甲状腺炎)使该患者存在PVOD发病风险。患者无其他PVOD危险因素(如家族史、EIF2AK4 基因序列变异;骨髓移植、化疗或有机溶剂暴露史)。
诊断:
根据临床、影像学及血流动力学检查结果,患者确诊为肺静脉闭塞病(PVOD),并被列入心肺联合移植1A级等待名单。
治疗及结局:
依前列醇以1ng·kg⁻¹·min⁻¹ 剂量起始,随后滴定加量至6 ng·kg⁻¹·min⁻¹。数日后,患者出现低氧血症及肺水肿加重(图1B),转入重症监护室,停用依前列醇并给予利尿剂治疗。患者出现
此类病情快速恶化是PVOD的典型表现,确诊后患者的中位生存期约为1年。PVOD的不良预后与典型PAH截然不同,后者在接受肺血管扩张剂治疗后,5年预后良好。这源于两种疾病在肺血管病变分布上的根本性差异:
在PAH中,血管阻力升高主要发生于动脉血管上游,使用肺血管扩张剂治疗相对容易改善右心功能,且不会引发治疗相关肺水肿的风险。
而在PVOD中,同样存在PAH所致的右心衰竭,但显著的肺毛细血管高压会使进一步加重病情,进而引发肺水肿与低氧血症(如本例所示),这类情况通常难以通过血管扩张剂进行有效治疗。
该患者就诊时,体外膜肺氧合(ECMO)尚未作为PVOD患者移植过渡支持手段的常规应用。在这种临床场景下,此类支持治疗优于肺血管扩张剂治疗试验。
后续尸检:
尸检显示右心室显著肥厚,左心室形态正常(图3A)。肺组织病理学检查可见肺小静脉及静脉内存在机化再通的血栓及内膜纤维化,此为PVOD的特征性表现(图3B–3F)。慢性毛细血管后性PAH的特征包括小叶间隔显著增厚伴纤维化、肺泡毛细血管增厚及毛细血管充血。急性肺损伤表现为双侧弥漫性肺泡损伤,伴严重肺淤血、显著水肿及毛细血管出血,肺泡腔内可见大量红细胞。
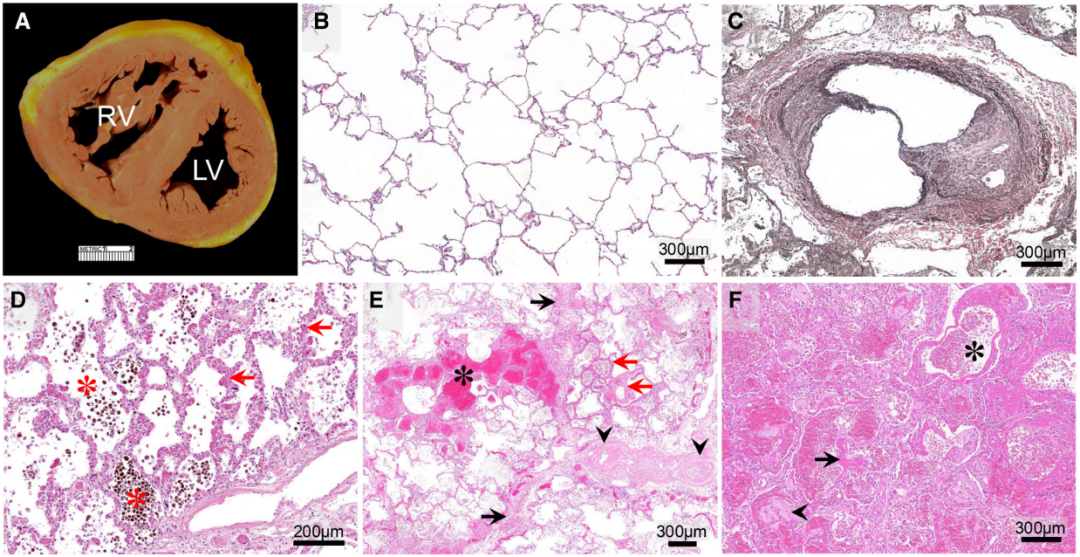
图3 大体及组织病理学表现
A 心室中段短轴切面心脏标本显示:右心室游离壁显著增厚,左心室壁厚度正常,室间隔变平,致左心室呈D形(正常应为圆形)。上述改变提示慢性右心室压力负荷过重。B 正常肺实质对照:肺泡毛细血管结构完整,肺泡隔菲薄,气腔均匀,无充血、出血或炎性浸润(供D-F病理对照参考)。C 肺小静脉内机化再通血栓(箭示)——肺静脉闭塞病特征性组织病理学改变。D 肺泡毛细血管显著淤血(箭示)伴大量肺泡内含铁血黄素细胞(*示),反映毛细血管后肺动脉高压继发慢性静脉淤血。E 小叶间隔纤维性增厚(黑箭示),间隔静脉内膜增生(箭头示),肺泡毛细血管隔增厚(红箭示),邻近小叶间隔处见肺泡内出血(*示),提示静脉流出道阻塞背景下血管扩张治疗引发的毛细血管应力衰竭。F 弥漫性肺泡损伤:肺泡结构破坏,肺泡腔内蛋白性液体积聚(箭头示),大量红细胞外溢(*示),透明膜形成(箭示)及中性/单核细胞浸润,符合PVOD患者血管扩张治疗诱发毛细血管应力衰竭后继发急性肺损伤。(B、D-F采用苏木精-伊红染色;C采用Verhoeff–van Gieson弹力纤维染色)
尸检结果提示,患者死因为晚期PVOD所致重度PAH(图3)。双侧弥漫性肺泡损伤进一步加重了肺部病变,该损伤主要处于渗出期,并伴早期机化改变,提示肺损伤发生于死亡前1~3周。PAH继发肺源性
PVOD是一种罕见且进展迅速的PAH亚型,其特征为肺小静脉和微小静脉发生纤维化闭塞。由于其临床表现与PAH存在重叠,诊断颇具挑战性;但鉴于其预后差、病程进展快且治疗选择有限,早期识别至关重要。
本例患者表现为进行性呼吸困难、重度低氧血症、
高分辨率胸部CT显示小叶间隔增厚、磨玻璃样改变及中心小叶结节的典型三联征,进一步支持该诊断。RHC结果通常提示重度毛细血管前性PAH,但通过观察闭塞波形发现,尽管左心房压力正常,因小静脉阻力升高,仍存在肺毛细血管高压,符合PVOD的病理生理特征。左心疾病所致PAH也可累及肺静脉,并使闭塞波形衰减速度减慢,但其程度通常不及 PVOD。需注意,左心疾病相关PAH的PAWP通常升高,而PVOD患者该指标多为正常。
本例的关键要点在于,启动依前列醇治疗后,肺水肿显著加重。尽管前列环素类似物可能诱发PVOD患者出现危及生命的肺水肿,但此类药物仍被用于患者移植前的过渡治疗。考虑到患者初始接受依前列醇治疗后气体交换功能出现急性改善,且受限于当时ECMO尚未普及,缺乏其他短期治疗选择,因此该方案被认为是当时对患者而言的最佳选择。
尸检结果证实了PVOD的诊断,可见肺小静脉广泛纤维化与闭塞,同时存在弥漫性肺泡损伤。本病例提示,对于存在重度毛细血管前性PAH、与病情不符的重度低氧血症,以及在血管扩张剂治疗后出现肺水肿的患者,临床需高度警惕PVOD的可能,并应尽快转诊至具备PAH诊疗经验及肺移植能力的中心。
PVOD的诊断仍具挑战性,其治疗选择有限且预后不良,原因在于该病累及静脉的肺血管病变程度远重于毛细血管与动脉。建立多学科协作(包括呼吸科、心内科及放射科医师等)模式对早期识别与诊疗至关重要。充分认识PVOD的临床、影像学及血流动力学特征,对于避免医源性损害、优化患者预后至关重要。
信源:[1]Tada A, Fayyaz AU, Reddy YNV, Redfield MM, Borlaug BA. Rapidly Progressive Pulmonary Hypertension: Importance of Vascular Disease Distribution. Circulation. 2026 Jan 27;153(4):285-289. doi: 10.1161/CIRCULATIONAHA.125.078277. Epub 2026 Jan 26. PMID: 41587267; PMCID: PMC12841885.
编辑:siqili
排版:siqili
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)