自1968年首例
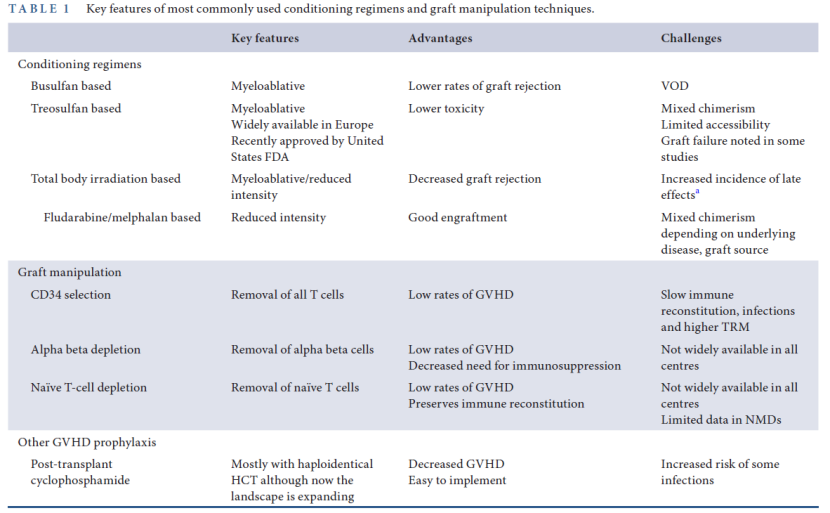
预处理方案
针对NMD的HSCT所采用的处理方案通常包含多种化疗药物,联合或不联合血清疗法。尽管这些药物在实现供体细胞植入所需的免疫清除中起关键作用,但常会引发显著的短期和长期副作用。为降低其遗传毒性影响,采用更低剂量的全身照射,并首次对广泛使用的清髓性药物
在欧洲和美国,苏消安(Treosulfan)在接受HSCT治疗的NMD患者中展现出良好的疗效,通过降低移植相关死亡率(TRM)提高了生存率,且相关毒性较低。最后,基于抗体的预处理方案——靶向CD117(c-Kit,造血干细胞与祖细胞表达的蛋白)和CD45(存在于造血系统有核细胞的全白细胞标记物)的抗体——已在多种疾病中得到评估,包括重症联合免疫缺陷病(SCID)和范可尼贫血,并为NMD患者提供了一种理想的非遗传毒性治疗方案。
移植物
移植物处理技术已被用于改善HSCT预后。T细胞去除是一种通过从移植物中去除T细胞来降低急慢性GVHD发生率的技术。全T细胞去除虽可降低GVHD发生率,但因延迟免疫重建而导致感染和TRM升高。
新型T细胞清除技术(如TCRαβ/CD19清除及初始T细胞去除)显示,在血液恶性肿瘤患者中HSCT后可获得更高生存率及降低GVHD发生率。这些技术在NMD患者中也展现出良好疗效。
脐带血作为NMD的移植物来源时,可能会因单个脐血单位中有核细胞与CD34+细胞数量偏低而受限,这可能导致部分NMD患者植入困难,或者在联合低毒性预处理方案时面临挑战。
近年来,移植后
表1 常用预处理方案与移植物处理技术核心特征
HSCT后免疫环境
HSCT后监测以评估免疫重建动力学和移植物功能很重要。NMD患者HSCT后常出现混合嵌合状态,且部分NMD无需所有细胞系均实现完全供体嵌合即可纠正疾病表型。
范可尼贫血、骨髓衰竭及
生存随访
过去几十年来该领域的重大进展使得长期存活患者数量持续增加,从而能够评估HSCT的远期影响。CIBMTR最近对5790例NMD患者开展的分析表明,存活患者需要结合基础疾病、HSCT及其他儿科亚专科的多学科长期随访。
细胞疗法/基因治疗
目前正在探索针对自身免疫性疾病患者的新型细胞疗法,首个用于儿童狼疮患者的CAR-T细胞试验(REACT-01, NCT06465147)目前正在西雅图儿童医院招募患者。
美国FDA批准基因疗法用于
然而,基因治疗仍在使用基于白消安的预处理方案,尽管目前正在开展研究评估非遗传毒性预处理策略——例如2024年ASH年会上,公布了针对SCD的CD117(cKIT)靶向预处理方案。
目前,多数基因治疗产品仍由制药公司开发。基因疗法的出现与发展使得长期安全性监测并解决成本和可及性问题显得尤为重要。
总结
自1968年HSCT成功治疗首例SCID以来,这段医学征程充满突破。凭借该领域多个团队的开创性工作,我们现已能够为NMD患者提供精准化的HSCT与细胞治疗方案。通过综合考虑基础疾病、供体可用性,结合HSCT预处理、移植物选择以及短期与长期毒性防治的最新进展,为患者量身定制治疗方案,将共同提升患者的生存时间与生活质量。
参考文献:Lakkaraja M, Baker KS. Precision transplant and cell therapies for non-malignant disorders-The path forward. Br J Haematol. 2025 Oct;207(4):1222-1226. doi: 10.1111/bjh.20245. Epub 2025 Jul 5. PMID: 40616382; PMCID: PMC12258971.

戳“阅读原文”,查看更多内容