医脉通编辑整理,未经授权请勿转载。
导读
短肠综合征(short bowel syndrome,SBS)是指因各种原因引起肠道广泛切除或旷置后,患者出现不同程度吸收功能障碍的一组综合征1。一般认为患者的剩余小肠长度<200 cm符合SBS诊断标准,也有观点认为剩余小肠长度<150 cm更符合SBS诊断标准2。SBS与显著的发病率和死亡率、生活质量下降和高昂的医疗费用相关3。2023年,SBS被纳入国家第二批罕见病目录。本文对SBS的流行病学、诊疗要点及治疗新进展进行了总结,以供参考。
SBS发病率呈逐年上升趋势
分型分期有助于指导临床治疗
全球范围内成人SBS的实际患病率尚不明确。据报道,SBS在欧洲的患病率为1.4/1000,000,在美国为30/1000,000。各国之间的估计差异很大。总体而言,Brandt等人的一项研究表明,全球SBS患病率将有所增加,在过去40年里,SBS患者的数量增加了两倍多3。我国尚无全国范围内确切的发病率统计数据,根据中国短肠综合征治疗协作组参与中心的数据统计,国内SBS发病率有逐年上升的趋势4。
SBS的诊断主要依据既往病史与患者主诉,临床表现、影像学及
SBS分型分期有助于指导临床治疗及进行预后判定。根据解剖学标准,SBS可分为三型(图1)3,4:
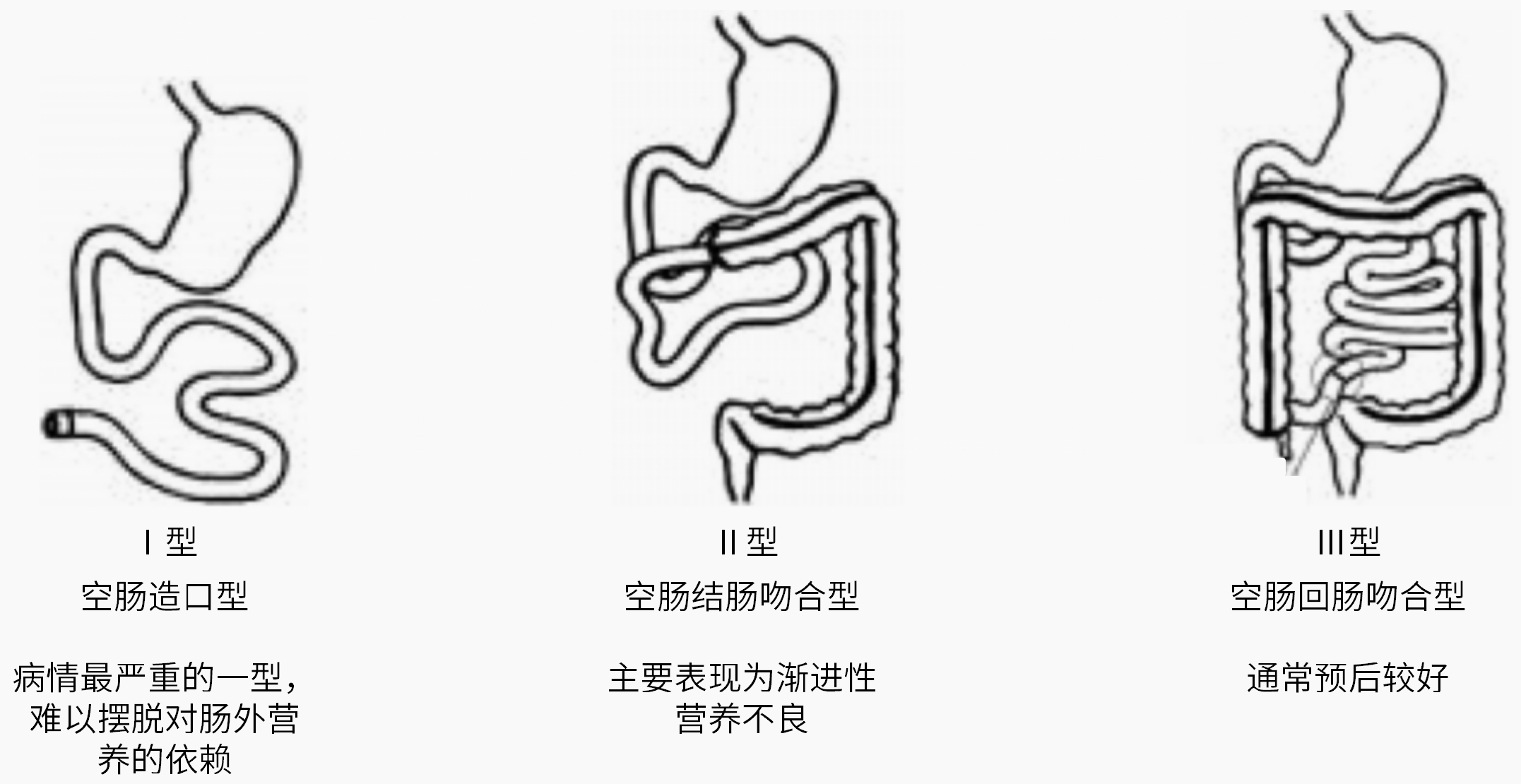
图1 SBS分型
根据病程,SBS可分为三个阶段4:
• 急性期:术后2个月左右;
• 代偿期:术后2个月至术后2年;
• 恢复期:术后2年以后。
饮食调整+医疗干预+手术策略
SBS多学科管理至关重要
2023年美国胃肠病协会(American Gastroenterological Association,AGA)发布的SBS临床实践指导意见指出,多学科团队对于SBS的管理至关重要。个性化的饮食调整与医疗干预以及恰当的手术策略相结合,有望减少病人对
急性期:此阶段容易出现水/电解质/酸碱紊乱、感染和血糖波动,需要住院密切监测。治疗应以维持患者内环境稳定为主,肠外营养是其主要治疗,但应预防肠外营养导致的肝损害。待肠液排泄量减少后,可开始尝试肠内营养支持治疗4,5。
代偿期:此阶段患者已出现肠道适应,可根据患者具体分型情况制定合理的营养支持方案,积极开展肠康复治疗。《中国短肠综合征诊疗共识(2016年版)》推荐的肠康复治疗方案主要包括:
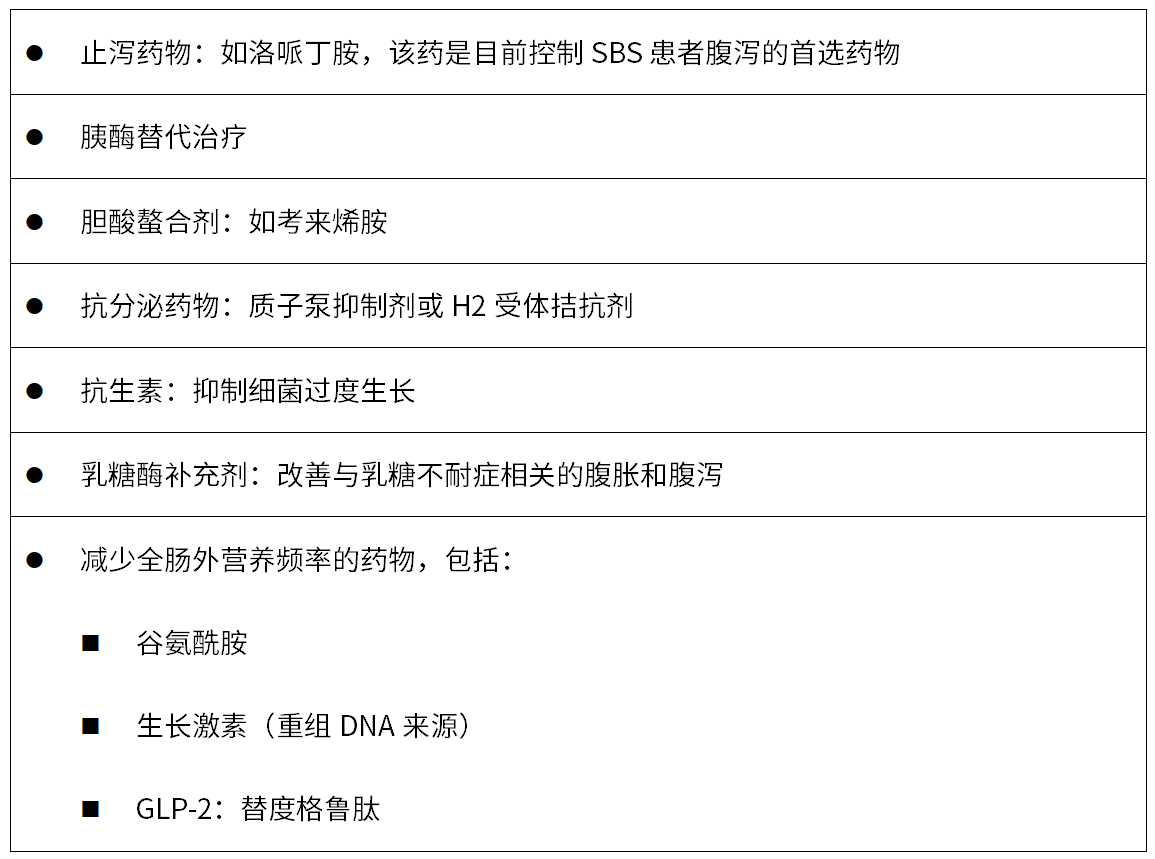
恢复期:大约50%的成人在前2年内可以完全逆转SBS相关的肠道衰竭。此后,只有少数患者能够出现肠道适应。在缺乏进一步干预的情况下,这些患者仍然依赖于慢性肠外营养。约50%的长期急性肠衰竭会逐渐发展为慢性肠衰竭,需要几个月或几年或终身静脉营养支持,并接受家庭外营养治疗。在此阶段,通常通过药物治疗来缓解SBS的症状(表1)3。
表1 SBS治疗药物一览
2024年2月23日,
手术:对于剩余小肠肠管明显扩张的SBS患者,连续横向肠成形术(serial transverse enteroplasty procedure,STEP)可显著延长剩余小肠长度、增加SBS剩余小肠吸收面积,改善对水电解质及各类营养物质的吸收能力;当SBS患者出现肝功能衰竭等严重肠外营养支持并发症时,小肠移植是SBS患者唯一可选择的治疗方案4。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)