
耐多药结核病(MDR-TB)和利福平耐药结核病(RR-TB)是全球结核病防控面临的重大挑战。根据世界卫生组织2024年报告,2023年全球约有40万例MDR/RR-TB患者,其中约15万人死亡。传统治疗方案依赖注射类药物,疗程长达18–24个月,副作用大、依从性差、治疗成功率低,亟需优化。
近年来,贝达喹啉、德拉马尼、普托马尼等新药的上市,以及老药利奈唑胺的重新定位,使“全口服短程方案”成为现实。利奈唑胺作为一种氧唑烷酮类抗生素,通过抑制细菌蛋白合成,对MTB具有强力杀菌与灭菌双重作用,被多项国际指南列为核心药物。然而,临床使用剂量从每日300 mg到1200 mg不等,疗程从8周到12个月以上均有报道,随之而来的周围神经病变、骨髓抑制、视神经炎等严重不良反应,迫使30%~70%的患者减量或停药。究竟何种剂量和疗程能在疗效与安全性之间取得最佳平衡,一直缺少高质量证据。本研究通过汇集全球随机对照试验与前瞻性队列的个体患者数据,力图回答这一关键问题。
研究方法
本研究为一项个体患者数据(IPD)荟萃分析,旨在评估不同剂量与疗程的利奈唑胺在MDR/RR-TB治疗中的疗效与安全性。研究最终纳入8项研究(4项随机对照、4项前瞻队列),根据患者实际用药天数与累积剂量,将利奈唑胺暴露模式划分为四组:①600 mg用8周、②600 mg用16周后减量至300 mg再用8周、③600 mg持续约39周,以及④1200 mg持续约25周。
主要终点为“治疗成功率”,定义为治愈或完成治疗);次要终点为3级及以上不良反应,包括周围神经病变、骨髓抑制、视神经病变等。
研究结果
研究最终纳入了945例接受短程全口服含利奈唑胺方案治疗的MDR/RR-TB患者,中位年龄35岁、男性占62.7%。
总体治疗成功率为 84.0%,各组成功率差异显著(P<0.001):
组 1:59.1%(127/215),治疗失败率 15.8%,死亡率 7.9%;
组 2:90.4%(404/447),治疗失败率 1.1%,死亡率 0.2%;
组 3:91.3%(167/183),治疗失败率 3.3%,死亡率 1.6%;
组 4:96.0%(96/100),治疗失败率 2.0%,无死亡病例。
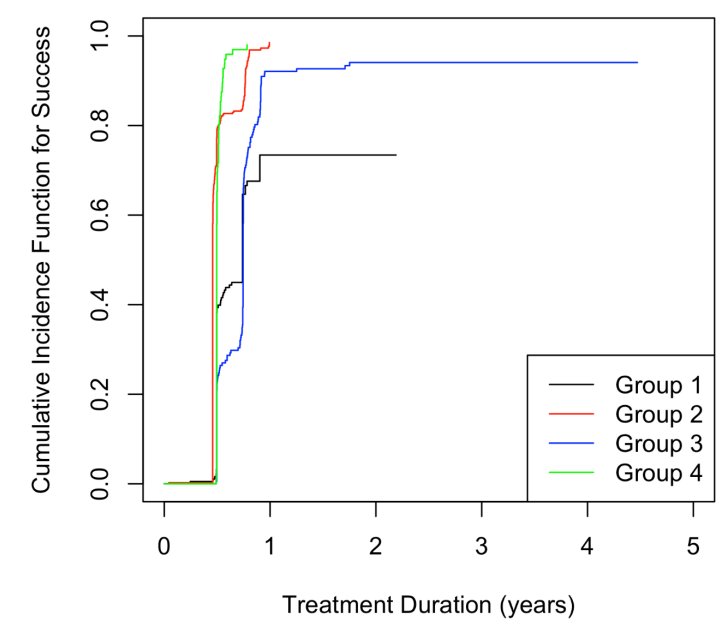
校正混杂后,以16周递减组被设为参考,竞争风险模型分析显示,与组 2 相比:
组 1 治疗成功风险显著降低(aSHR=0.24,95% CI 0.08-0.71);
组 3 治疗成功风险显著降低(aSHR=0.36,95% CI 0.16-0.81);
组 4 治疗成功风险无显著差异(aSHR=0.57,95% CI 0.23-1.43)。
在安全性方面,研究中共有24.9% 的患者发生≥3 级不良反应,各组差异显著(P<0.001):
组 4 发生率最高(43.0%),其中周围神经病变达 15.0%(15/100),视神经病变 2 例(均为组 4);
组 1 骨髓抑制发生率最高(9.8%,21/215),其中 11 例因骨髓抑制提前停用利奈唑胺;
组 3 不良反应发生率最低(13.7%);
组 2 不良反应发生率为 22.6%,骨髓抑制 4.7%(轻度为主),周围神经病变 1.8%。
统计分析显示,组 4≥3 级不良反应风险显著高于组 2(aSHR=2.29,95% CI 1.37-3.83),组 1 和组 3 与组 2 无统计学差异(aSHR 分别为 1.84 和 0.55,均 P>0.05)。
进一步观察伴随用药发现,各组虽联合贝达喹啉、普托马尼等新药比例不同,但并未显著改变利奈唑胺剂量-疗效-安全性的主效应。
研究结论
本研究通过大样本 IPD 荟萃分析证实,利奈唑胺的剂量和疗程对 MDR/RR-TB 治疗结局影响显著,其中 “600mg / 日 16 周后改为 300mg / 日 8 周” 的阶梯式方案在有效性和安全性上最优:
有效性方面,组 2 治疗成功率达 90.4%,显著高于短疗程的组 1(59.1%),且较长期高剂量的组 3(91.3%)有更快的成功时间(aSHR=0.36),与高剂量组 4(96.0%)疗效相当;
安全性方面,组 2≥3 级不良反应发生率(22.6%)显著低于高剂量组 4(43.0%),且骨髓抑制和神经病变风险均较低,平衡了早期强效杀菌(600mg)与后期减少毒性(300mg)的需求。
这一阶梯式方案的优势可归因于 “双阶段策略”:初期 600mg 剂量增强细菌清除能力,后期 300mg 剂量维持灭菌效果并降低不良反应。同时,较短的总疗程(24 周)减少了患者失访风险,进一步提高治疗成功率,特别适合基层推广。
未来若能结合药代动力学监测,进一步验证12周或20周减量节点的可行性,并探索儿童、孕妇等特殊人群的最佳方案,将有望把MDR/RR-TB的治愈率推向更高水平,为全球终结结核病战略注入关键动力。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)