导读:在孤立性眩晕的患者中,有10%~20%的病因为椎基底动脉缺血。伴或不伴有神经系统症状的眩晕是
医脉通编译整理,转载请务必注明出处。
病例回顾
65岁女性,既往高血压、
体格检查:血压221 / 117 mmHg,心率96次/分,律齐。

辅助检查:低密度脂蛋白(LDL)水平为182 mg / dL,

图1 (A) MRA显示基底动脉几乎无血流。(B) CTA矢状位图像显示左侧椎动脉和基底动脉严重动脉粥样硬化。(C) CTA冠状位图像显示基底动脉严重狭窄。
患者被收入院严密观察,给予其
解剖基础
后循环短暂性脑缺血发作(TIA)的常见病因包括大动脉粥样硬化、心源性栓塞和夹层。由于动脉粥样硬化导致的后循环TIA最常累及的部位包括椎基底动脉交界处附近的远端椎动脉、椎动脉近端部位和近端基底动脉。远端基底动脉是栓塞的常见部位,夹层则更容易发生在椎动脉的椎间孔段和椎间孔与硬脑膜之间的区域。
内听动脉最常起源于小脑前下动脉,并分出前庭前动脉和耳蜗总动脉两个分支,后者供应前庭迷路、球囊和后半规管。耳蜗主动脉与内听动脉的分支形成吻合,直径较小且缺乏联络,容易受到缺血的影响。涉及孤立性眩晕的其他结构还包括小脑后下动脉的内侧分支等。
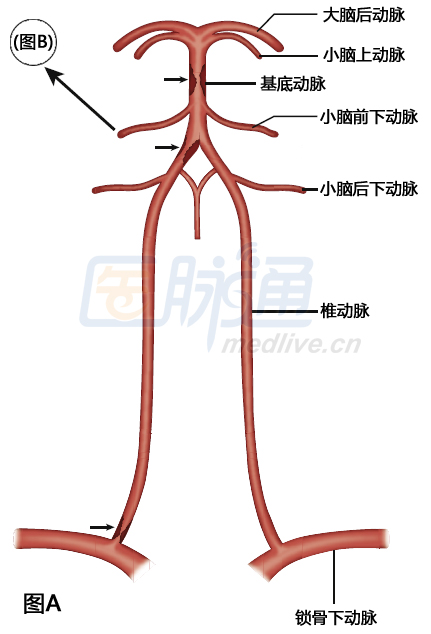

图2
后循环TIA的诊断
病史和体格检查
在对急性眩晕的患者进行评估时,由于患者在到达医院时通常已无症状,因此医生最常依赖于病史做出诊断。向患者询问眩晕的持续时间和可能的诱发因素是十分有价值的线索。持续时间不到24小时的眩晕,将其归类为发作性前庭综合征,从而指导接下来的诊治。
患者在发作时伴随的局灶性症状,包括发音障碍、复视、
体格检查方面,Dix-Hallpike试验是排除
诊断评估
TIA患者的诊断评估有赖于从现有证据进行推断。
潜在的后循环缺血诊断取决于临床而不是影像学检查。椎基底血管疾病患者的比例并不高,但卒中的复发率很高,因此对于临床医生来说,重要的是对疑为TIA的患者进行风险分层,以便对这些椎基底血管疾病患者进行迅速有效的诊断和治疗。
目前的指南建议尽快对可疑的患者进行颅内和颅外血管成像评估。虽然超声检查广泛用于颈动脉病变的评估,但在椎动脉狭窄检测中的应用有限。CTA和MRA可以很好地观察完整椎基底动脉系统中动脉粥样硬化的位置、程度和外观,是可以接受的选择。
此外,对于所有怀疑TIA的孤立性眩晕发作患者,应考虑进行心脏的评估,特别是那些怀疑不是动脉粥样硬化机制导致TIA的患者,如12导联心电图、
实验室检查
虽然没有经过系统的验证,但通常推荐的常规实验室检查项目包括
急性治疗选择
TIA患者在3个月内卒中风险显著增加,疑似后循环TIA的初步管理与缺血性卒中相似,应保持脑部血液灌注,并预防进一步缺血性损伤的发生。维持脑灌注的常规措施包括:在TIA发作24小时内将床头平放,并给予静脉输液以避免血容量不足,保持正常血糖和正常体温。由于后循环卒中患者在24~48小时发生卒中的风险很高,应当密切监测神经系统状况,早期发现患者的异常有助于在医院及时给予其rt-PA的治疗。
血压
一些研究和荟萃分析显示TIA/卒中后基线时的
抗血栓药物
根据几项随机对照试验和荟萃分析的结果,目前建议在24~48小时内开始口服阿司匹林325 mg,以预防复发性卒中的发生。CHANCE研究证实,对于TIA和轻型卒中患者,使用CHANCE治疗方案(阿司匹林+
他汀类药物
无论患者的低密度脂蛋白水平如何,以及无论TIA是否是由大动脉粥样硬化引起的,住院期间大剂量他汀都是治疗的重点之一。研究显示,TIA患者早期启动他汀治疗显著减少了复发性TIA或卒中的发生,并且没有增加颅内出血的风险。
血运重建
对于椎基底动脉严重狭窄(70%~99%狭窄)的患者,来自SAMMPRIS研究的数据表明,与强化内科治疗相比,接受血管成形术和支架置入术的患者,2年的复发性脑血管事件风险要高2倍;颅外段椎动脉支架置入术的疗效尚不明确。
后循环TIA诊治流程图

图3
要点总结
➤ 短暂性脑缺血发作和卒中是发作性前庭性综合征的常见中枢性病因。
➤ 有或无伴随症状的眩晕是后循环TIA的最常见表现,当后循环TIA患者表现为孤立性头晕时,由于大多数患者就诊时无症状,因此诊断是一大挑战。
➤ 累及椎动脉系统的大动脉粥样硬化占后循环缺血事件病因的1/3,并且早期复发性卒中风险高,应有针对性地进行预防。
推荐阅读:手把手教你头晕眩晕患者查体
医脉通编译自:Blum C A, Kasner S E. Transient Ischemic Attacks Presenting with Dizziness or Vertigo.[J]. Neurologic Clinics, 2015, 33(3):629.
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)